Una mujer de 21 años, sin antecedentes personales de interés y en tratamiento únicamente con anticonceptivos orales, consultó por una lesión vulvar de 2 meses de evolución, de crecimiento progresivo y con molestias al roce con la ropa.
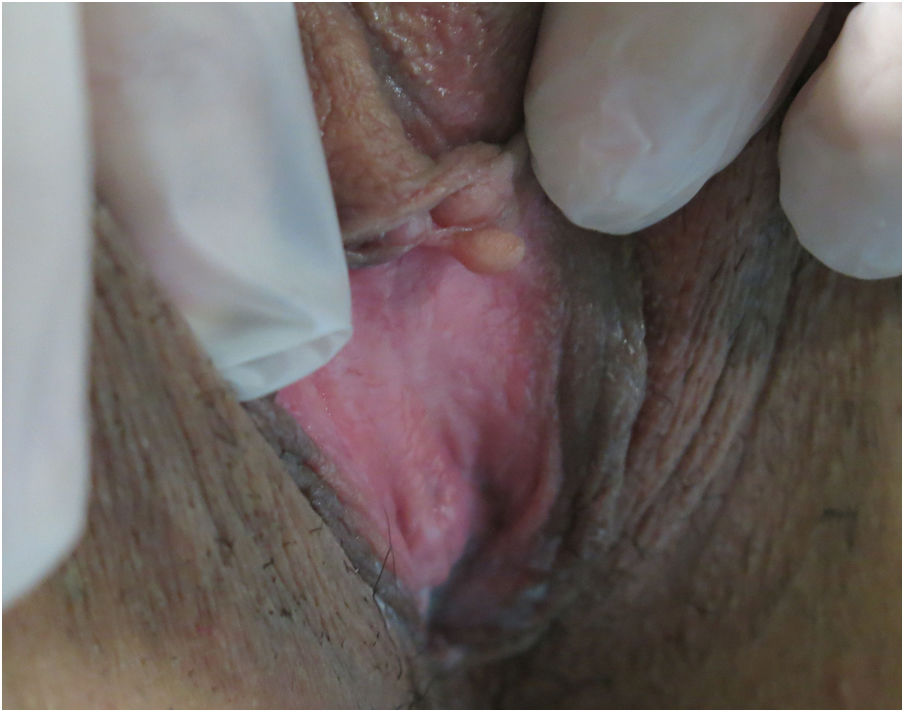
Exploración físicaA la exploración física presentaba en la transición entre clítoris y labios menores una pápula pediculada de 0,6cm de diámetro mayor, de coloración marronácea y de consistencia firme (fig. 1).
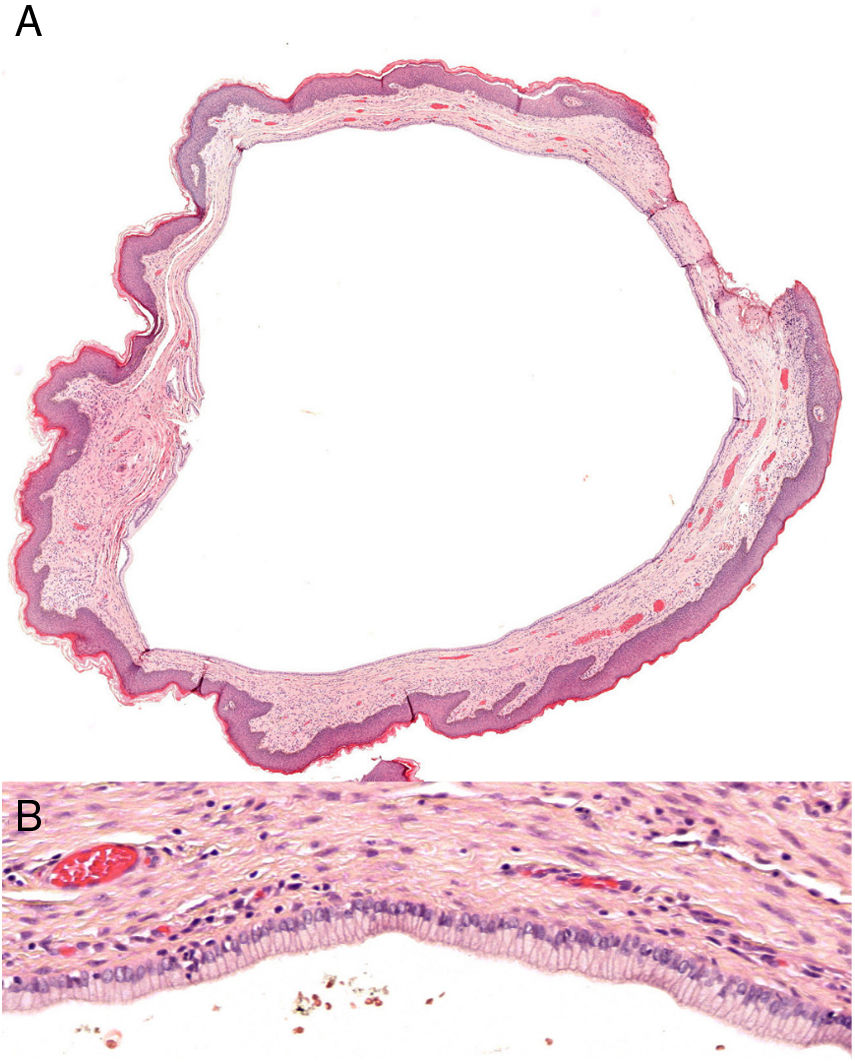
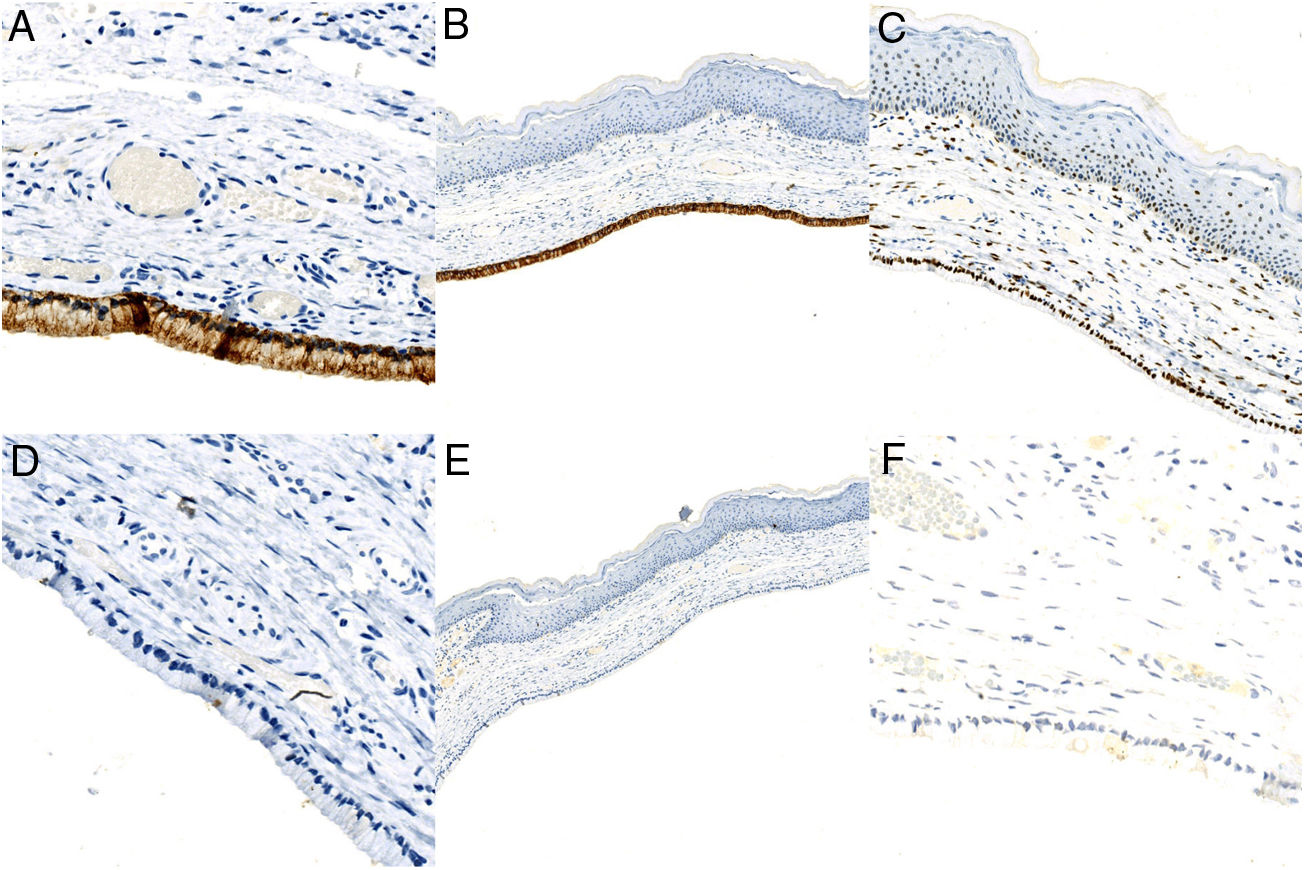
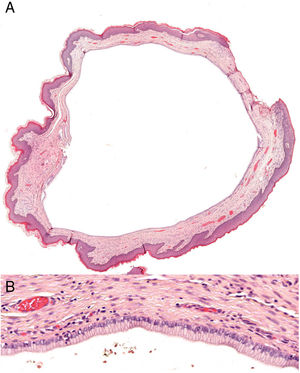
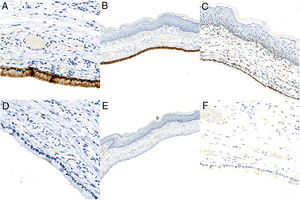
Exploraciones complementariasSe decidió realizar resección quirúrgica mediante afeitado de la lesión. El estudio histopatológico reveló una estructura quística bien delimitada, recubierta por una capa única de células columnares de superficie ciliada (fig. 2). La inmunohistoquímica mostró positividad para antígeno de membrana epitelial (EMA), receptor de estrógenos y citoqueratina 7 (CK7) y negatividad para receptor de progesterona, citoqueratina 20 (CK20) y antígeno carcinoembrionario (CEA) (fig. 3).
DiagnósticoQuiste ciliado vulvar.
EvoluciónLa paciente se ha mantenido asintomática y no ha presentado recidiva de la lesión tras 6 meses de seguimiento.
DiscusiónEl quiste ciliado vulvar (QCV) es una entidad escasamente comunicada que aparece normalmente en mujeres jóvenes, aunque está descrito a todas las edades1–6. Se ha relacionado con el embarazo y la toma de progesterona, considerándolo algunos autores como una variante del quiste ciliado cutáneo1–3. Su etiopatogenia es desconocida aunque se han propuesto diferentes orígenes: a partir de restos de estructuras müllerianas (origen paramesonéfrico), a partir de vestigios de la porción terminal de los conductos de Wolffian (origen mesonéfrico), a partir del seno urogenital o a partir de las glándulas sudoríparas2. Sin embargo, la teoría más aceptada es la heterotopia mülleriana, por secuestro y migración de estos tejidos durante el desarrollo embrionario. Esta teoría se basa en las similitudes histológicas e inmunohistoquímicas con el epitelio mülleriano y otras lesiones derivadas del mismo como los quistes müllerianos retroperitoneales o el carcinoma de células transicionales de trompa1,2.
El QCV se presenta como una lesión solitaria, de tamaño variable, que afecta típicamente a la porción superior de labios menores1–6. El estudio histológico muestra una estructura quística delimitada por una capa única de células columnares o cuboides ciliadas. La inmunohistoquímica normalmente muestra positividad para EMA, ER, receptor de progesterona y CK7, y negatividad para S-100, CEA, CK20 y actina de músculo liso1,2,5,6. El diagnóstico diferencial incluye otras lesiones quísticas de localización vulvar: quiste de Bartolino, hidradenoma papilífero, quiste de Nuck, quiste de inclusión y quiste mucoso vestibular2,3. Destacar, por su frecuencia, el diagnóstico diferencial con los quistes de Bartolino. Estos asientan normalmente en la porción media-inferior de labios menores y pueden tener un origen acinar (epitelio columnar no ciliado) o ductal (epitelio transicional o escamoso)2.
El tratamiento de elección es quirúrgico1–6. Las lesiones pueden llegar a crecer y ser desfigurantes, especialmente en niñas por el menor tamaño de las estructuras anatómicas1,3,4. No hay casos descritos de recidiva local tras la cirugía o de transformación maligna, sin bien el seguimiento es muy limitado en los casos publicados1–6.
En conclusión, presentamos un nuevo caso de QCV, entidad poco frecuente con solo 20 casos descritos en la literatura hasta la fecha. Además, aportamos el quinto caso con estudio inmunohistoquímico, con hallazgos superponibles a los otros 4 casos previamente publicados, que reafirman la teoría del origen paramesonéfrico por restos heterotópicos de epitelio mülleriano. Es importante para dermatólogos y ginecólogos conocer esta entidad, destacando la importancia del estudio histopatológico e inmunohistoquímico en las lesiones quísticas vulvares. Se precisa un mayor número de casos y un estudio más extenso de estas lesiones para poder determinar su verdadera etiopatogenia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.