Una mujer de 81 años, intervenida de artroplastia invertida del hombro derecho cuatro años antes, consultó por presentar, desde hacía seis meses una lesión elevada, rojiza, algo dolorosa, localizada en el tercio medio del brazo derecho. No presentaba fiebre ni afectación general.
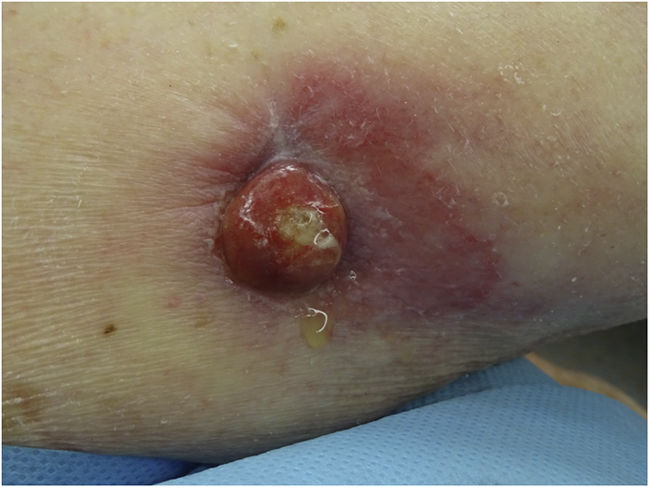
ExploraciónSe apreciaba, en la cara interna del brazo derecho, un nódulo sobreelevado, eritematosa, algo exudativo, empastado, de aproximadamente 1,5 cm de diámetro (fig. 1).
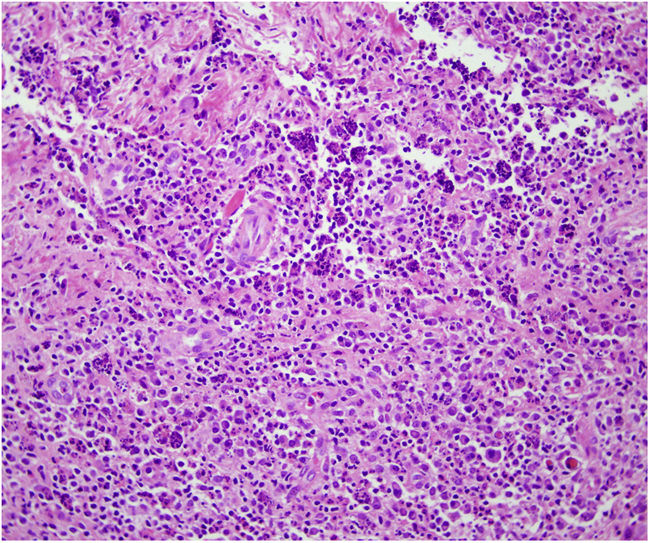
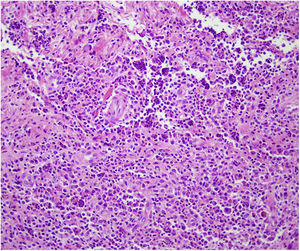
HistopatologíaEl estudio histopatológico mostró una epidermis de apariencia normal que asentaba sobre una dermis ocupada en su totalidad por un infiltrado inflamatorio formado por histiocitos espumosos, células plasmáticas, fibroblastos y abundantes neutrófilos (fig. 2). Las tinciones para PAS, GRAM, Giemsa y Grocott no evidenciaron microorganismos patógenos.
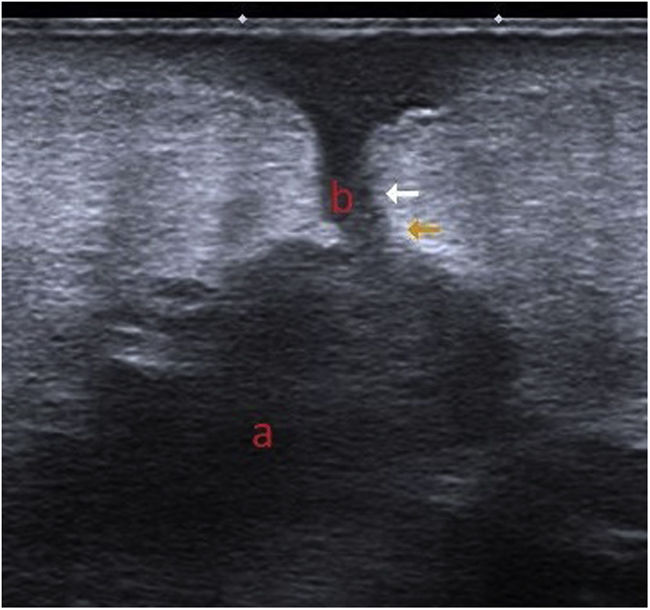
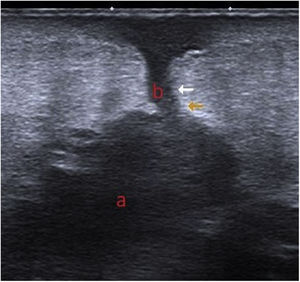
Exploraciones complementariasEn la imagen ecográfica se observaba, por debajo del tejido celular subcutáneo, un área hipoecoica de bordes irregulares y de morfología polilobulada (a) que se comunicaba con la superficie cutánea a través de un trayecto lineal hipoecoico (b) (fig. 3). Mediante la gammagrafía con leucocitos marcados se apreciaban depósitos leucocitarios focales y progresivos localizados en la periferia del material protésico del hombro derecho, sobre todo en su región proximal.
¿Cuál es su diagnóstico?
DiagnósticoFístula cutánea secundaria a una infección de la prótesis del hombro.
Evolución y tratamientoSe derivó al Servicio de Traumatología en donde procedieron a retirar la prótesis y pautaron tratamiento con antibióticos. El cultivo de piel y de la prótesis mostraron crecimiento de Corynebacterium striatum y Staphylococcus epidermidis.
ComentarioLa infección de las prótesis articulares constituye un problema creciente de salud pública en la mayoría de los países desarrollados. En España, si se considera a la población de pacientes de riesgo (aquellos con artritis reumatoide, diabetes, obesidad o sometidos a repetidos recambios), la tasa de infecciones vinculadas con estos dispositivos se sitúa en torno al 3 a 4% 1.
Los gérmenes responsables suelen ser en la mayoría de los casos cocos grampositivos (75%), principalmente estafilococos, y son menos frecuentes los gramnegativos, enterobacterias y Pseudomonas1. Hasta en un 20% son polimicrobianas y, aproximadamente, en el 7% de los casos los cultivos son negativos2.
La aparición de una fístula cutánea secundaria a una infección de prótesis de cadera o rodilla es frecuente, con algunos casos publicados en la literatura médica3-5; sin embargo, la formación de una fístula con drenaje a la piel como consecuencia de la infección de una prótesis invertida de hombro es excepcional6. En el caso aquí descrito, además, queremos resaltar la aparición tardía (cuatro años después) y la ausencia de dolor y de síntomas articulares.
El diagnóstico diferencial se plantea en primer lugar con infecciones cutáneas por micobacterias u hongos, en cuyo caso las tinciones con PAS y Grocott, así como los cultivos, mostrarían resultados positivos. En segundo lugar, con tumores cutáneos, principalmente del grupo de los linfomas; en este caso los hallazgos histopatológicos serían determinantes.
Finalmente, por lo que se refiere al tratamiento, siempre complejo, debe de ser multidisciplinar, médico quirúrgico con desbridamiento y retirada de la prótesis y antibioticoterapia para lograr la erradicación de la infección. La precocidad terapéutica es un elemento decisivo ante la posibilidad de erradicar o salvar la artroplastia1.
Conflicto de interesesNo existe conflicto de intereses.