La endometriosis es una condición ginecológica que se define por la presencia de glándulas y/o estroma endometrial fuera de la cavidad uterina, que afecta en torno al 10% de mujeres en edad fértil1. Lo más frecuente es que se localice en la cavidad pélvica, pero puede aparecer en localizaciones extragenitales, incluida la piel1.
La endometriosis umbilical representa menos del 1% de casos de endometriosis extragenital2,3. El ombligo constituye el lugar de aparición en la piel más frecuente (40% de casos de endometriosis cutánea).
Caso clínicoUna mujer de 29 años, nuligesta, fumadora, consultó por unas lesiones umbilicales de 2 años de evolución. La paciente no refería dolor, pero presentaba un sangrado cíclico de las lesiones con la menstruación. No refería dismenorrea, dispareunia o infertilidad y no tenía historia de cirugía abdominal.
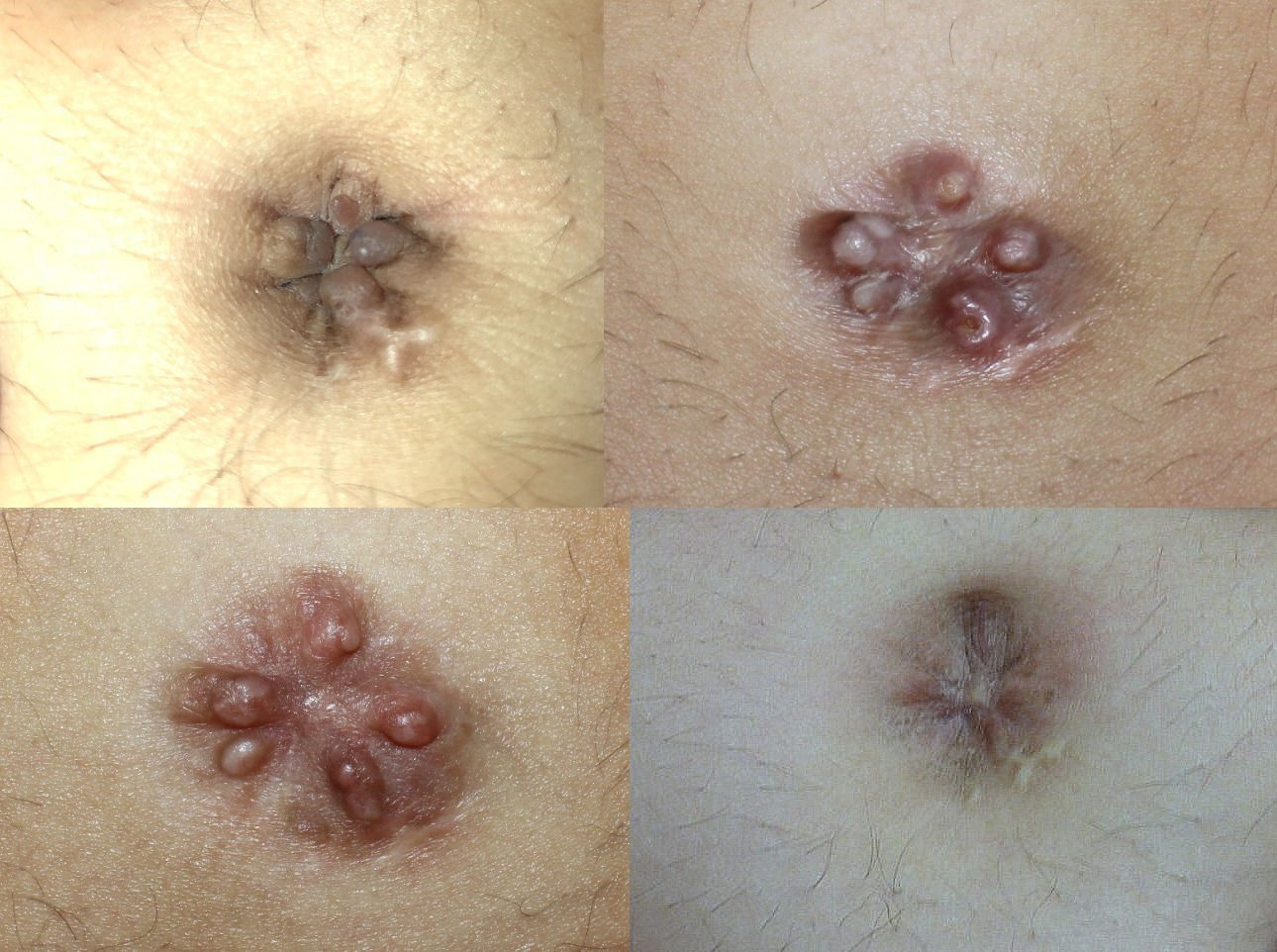
A la exploración presentaba varios nódulos eritemato-marronáceos en la región umbilical, irreductibles y no dolorosos a la palpación (fig. 1a).
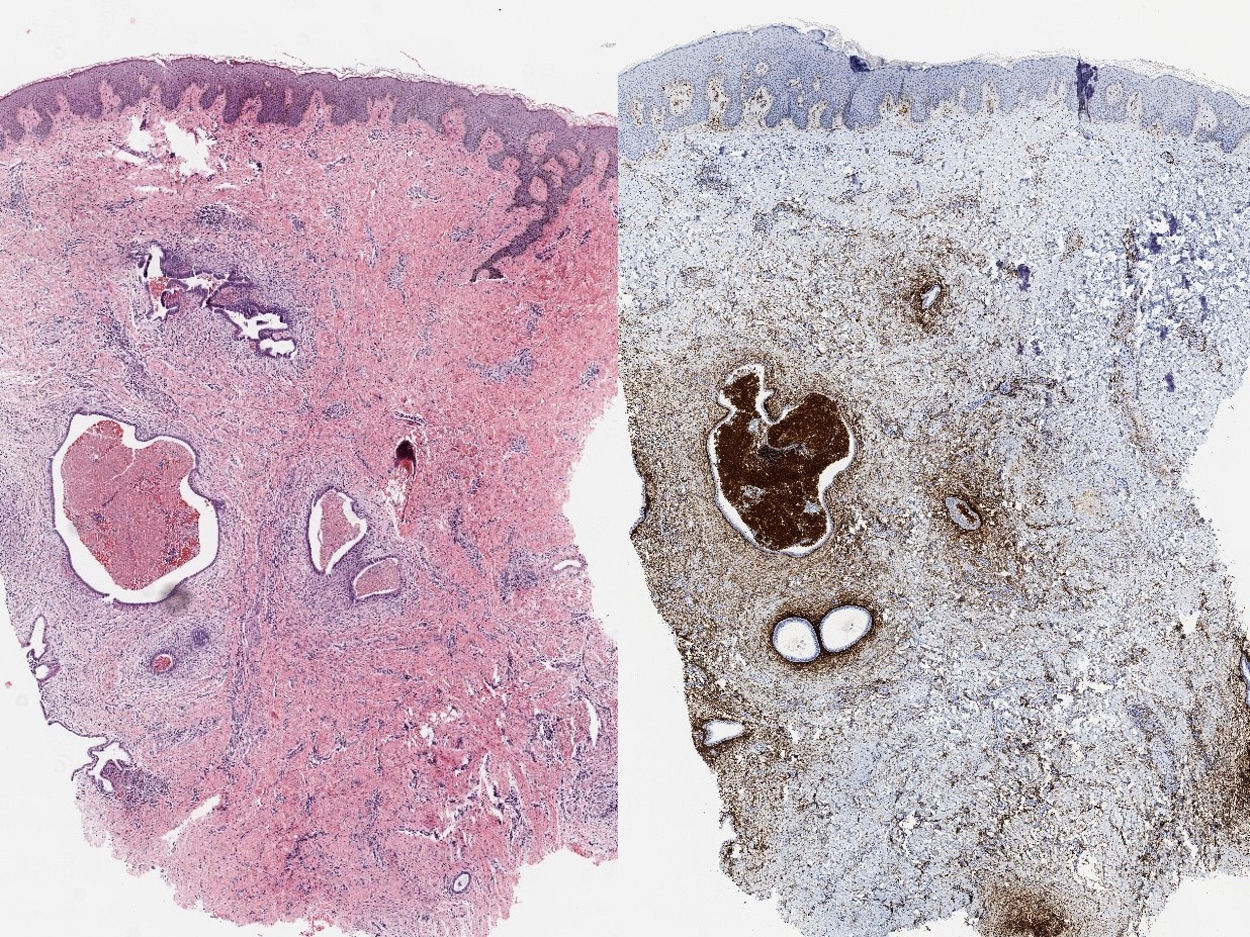
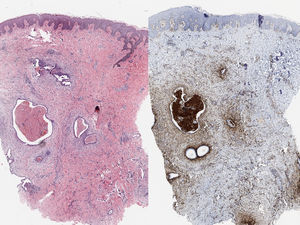
Se realizó una biopsia cutánea cuyo estudio histológico mostró la presencia de glándulas endometriales, revestidas por un epitelio cilíndrico pseudoestratificado y hematíes extravasados (fig. 2a). La tinción inmunohistoquímica fue positiva para CD10, lo que confirmó la presencia de estroma endometrial ectópico4 (fig. 2b).
Posteriormente, se realizó una valoración ginecológica que incluyó una ecografía ginecológica y una citología de cérvix, que descartaron la presencia de enfermedad genital.
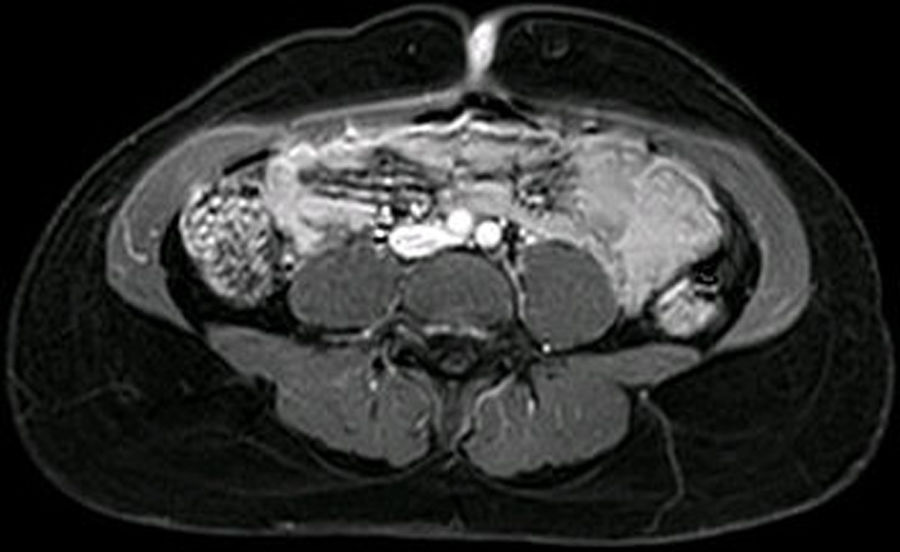
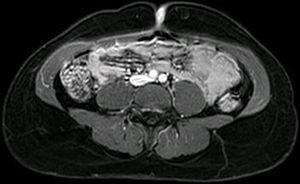
Para completar el estudio se solicitó una resonancia magnética de abdomen en la que se detectó la lesión de piel en la región umbilical, bien definida, ovalada y que contactaba con la musculatura abdominal subyacente, sin afectarla, con una captación intensa del contraste (fig. 3), sin evidenciarse otros focos de endometriosis.
Aunque se planteó la exéresis quirúrgica durante el seguimiento en consulta, la paciente quedó embarazada, por lo que se pospuso la cirugía. Las lesiones permanecieron estables durante el embarazo y se resolvieron de forma espontánea unos días después del parto (fig. 1b-d). No se ha observado recidiva ni la aparición de otras lesiones en los controles realizados durante 2 años.
DiscusiónLa endometriosis umbilical representa entre el 0,4% y el 4% de todos los casos de endometriosis5. Existe una forma secundaria, la más frecuente, que se asocia a cicatrices de cirugía abdominal, y una forma primaria que aparece sin un antecedente quirúrgico.
Suele aparecer en mujeres en la tercera década de la vida como un nódulo rojo-violáceo asintomático o doloroso, que presenta un sangrado cíclico coincidiendo con la menstruación.
El diagnóstico de sospecha suele ser clínico y se confirma con el estudio histológico. Además de glándulas endometriales y estroma pueden aparecer depósitos de hemosiderina, cambios inflamatorios y una actividad mitótica marcada. En caso de no encontrarse glándulas en el estudio histológico, es útil la inmunotinción de CD10, que tiñe el intersticio endometrial4.
El diagnóstico diferencial se debe establecer con metástasis cutáneas, melanoma, queratosis seborreica, granuloma piogénico y queloide, entre otros.
Las pruebas de imagen como ultrasonidos, tomografía computarizada o resonancia magnética son útiles para descartar la afectación de otros órganos y para delimitar la profundidad de la lesión6.
El tratamiento de elección es la exéresis quirúrgica. La terapia hormonal se puede utilizar para intentar reducir el tamaño de la lesión previo a la cirugía o en caso de afectación sistémica.
En cuanto a la evolución de la endometriosis umbilical durante el embarazo Razzi et al.7 publicaron el caso de una paciente embarazada con una remisión espontánea de las lesiones 2 meses después de la biopsia, en la semana 24 de gestación. Por el contrario, Wiegratz et al.8 describieron una paciente con una endometriosis umbilical primaria de 2 años de evolución que aumentó progresivamente de tamaño durante el embarazo y el sangrado pasó de ser cíclico a continuo. Esta última paciente se sometió a cirugía antes de que el embarazo llegara a término. En nuestra paciente las lesiones permanecieron estables durante el embarazo, con una protrusión de las mismas en relación con el aumento de volumen abdominal y con remisión del sangrado. La resolución espontánea de las lesiones se produjo días después del parto.
Clásicamente se ha atribuido al embarazo un efecto beneficioso sobre la endometriosis, habiéndose llegado incluso a aconsejar a las pacientes que se quedaran embarazadas como estrategia terapéutica. Sin embargo, en una revisión reciente Leeners et al.9 concluyen que no hay suficiente evidencia para suponer que el embarazo reduzca de forma generalizada el número ni el tamaño de las lesiones de endometriosis.
De forma análoga, con 3 casos descritos en la literatura, no existe suficiente evidencia para predecir los efectos del embarazo sobre la endometriosis umbilical.
Describimos, de acuerdo con nuestra revisión bibliográfica, el tercer caso de una paciente embarazada con una endometriosis umbilical en la que las lesiones permanecieron estables durante el embarazo para resolverse espontáneamente en el puerperio. Se requieren más casos para determinar el efecto que tiene el embarazo sobre la endometriosis umbilical.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.