Un varón de 57 años, sin antecedentes patológicos de interés, consultó por unos episodios de edema palpebral, predominantemente derecho, de 8 años de evolución, que se extendía al resto de la cara y se acompañaba de un eritema de moderada intensidad. Este cuadro no se asociaba a ningún desencadenante ni presentaba otros síntomas adicionales.
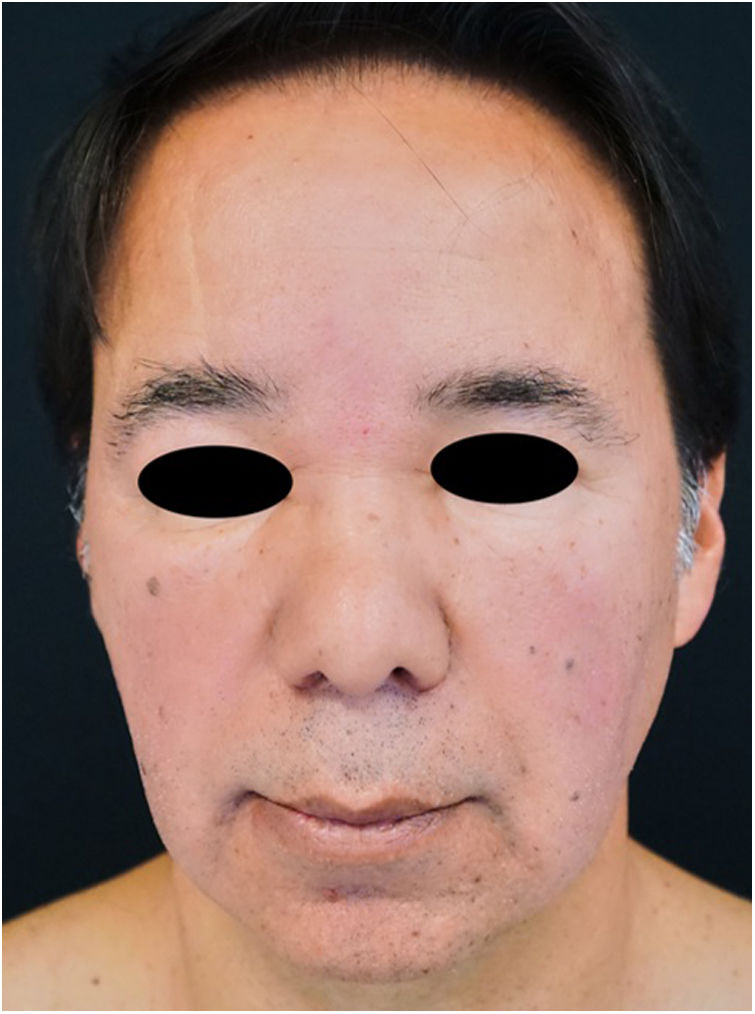
Exploración físicaSe evidenció la presencia de un edema palpebral bilateral, centro-facial y malar, acompañado de un eritema y una descamación que respetaba la región frontal y los párpados (fig. 1).
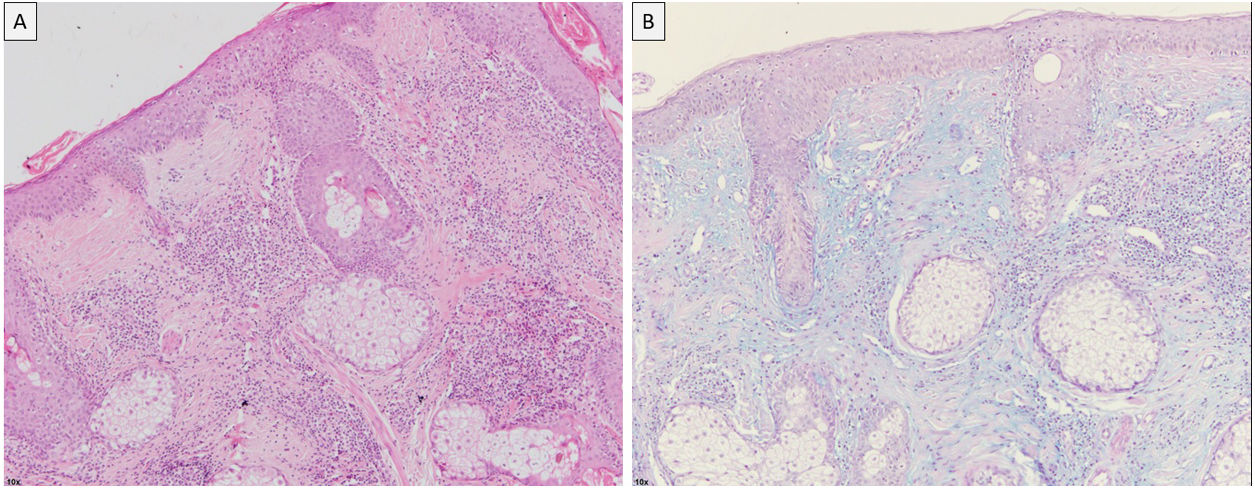
Pruebas complementariasLa analítica de sangre, que incluía hemograma, función hepática, renal y pruebas autoinmunes, no presentaba alteraciones significativas. El estudio histopatológico mostró una capa córnea adelgazada junto con unas áreas de vacuolización de la capa basal, que se extendía al epitelio infundibular. En la dermis se evidenció la presencia de edema y un infiltrado linfocitario abundante alrededor de los folículos pilosos y los vasos sanguíneos (fig. 2A). Se encontró un incremento de mucina en la dermis y alrededor de los anejos con la tinción azul alcián (fig. 2B).
¿Cuál es su diagnóstico?
DiagnósticoLupus eritematoso cutáneo.
Evolución y tratamientoSe indicó una fotoprotección estricta junto con la administración de 400mg de hidroxicloroquina al día. El paciente no acudió a los siguientes controles, por lo que se desconoce su evolución.
ComentarioEl lupus eritematoso es una enfermedad autoinmune del tejido conectivo que suele cursar con un amplio espectro de hallazgos clínicos, histopatológicos e inmunológicos, con la piel como uno de los órganos más afectados1.
En la actualidad aún se está debatiendo cuál es la clasificación más adecuada del extenso abanico de lesiones cutáneas del lupus eritematoso. Sin embargo, la división con una aceptación mayor hasta la fecha corresponde a la desarrollada por Gilliam y Sontheimer en 19811,2.
El edema y eritema periorbitario es una rara presentación de lupus eritematoso cutáneo crónico, que presenta mecanismos fisiopatológicos que no están completamente establecidos. Varios autores señalan que el desarrollo del edema está favorecido por la existencia característica de un tejido conectivo laxo y unos depósitos intersticiales de mucina en esta zona3. Dichos hallazgos fueron encontrados en el caso descrito en la zona glabelar, de donde se tomó la biopsia.
Se ha evidenciado el compromiso tanto del párpado superior como del inferior, el cual puede extenderse hasta la región malar y, a veces, acompañarse de eritema y prurito. Según un estudio realizado por Wu et al. en 2018, se ha observado que este cuadro afecta principalmente a mujeres de mediana edad, en las que la afectación unilateral izquierda es la más común4.
En algunas publicaciones, estas lesiones atípicas se catalogaron dentro del espectro de lupus cutáneo crónico y se considera a la variante discoide como la más común, a pesar de no poseer las características típicas, como atrofia, cicatrización y taponamiento folicular5. Sin embargo, el curso evolutivo persistente y progresivo del edema palpebral y facial en estos casos justificaría su inclusión en este subtipo.
Serológicamente, en el lupus cutáneo crónico existe una menor incidencia de autoanticuerpos positivos, como ANA, anti-ADN de doble cadena y anticuerpos anti-Sm. Es así como en nuestro paciente, al igual que en la mayoría de los casos previamente descritos, el estudio de autoinmunidad en sangre periférica también resultó negativo. Sin embargo, se requiere de la confirmación histopatológica para llegar al diagnóstico y los hallazgos comúnmente encontrados corresponden a una degeneración vacuolar de la capa basal junto con una atrofia epidérmica y unas alteraciones dérmicas caracterizadas por la presencia de un infiltrado denso, perivascular y perianexial4.
La recurrencia de los síntomas, pese a recibir múltiples tratamientos, y su exacerbación tras la exposición solar nos permiten descartar cuadros de dermatitis irritativa de contacto, celulitis o erisipela. El eritema heliotropo de la dermatomiositis se diferencia por su coloración violácea, afectación bilateral y por acompañarse de otras manifestaciones cutáneas y sistémicas características. Las telangiectasias, pápulas y pústulas, no descritas en esta manifestación del lupus eritematoso, pueden encontrarse en la enfermedad de Morbihan, considerada como una variante de la rosácea, que cursa con un edema indurado de los 2tercios superiores de la cara y cuyos hallazgos histopatológicos son inespecíficos. Otros diagnósticos diferenciales que se deben considerar son: sarcoidosis, granuloma de cuerpo extraño, síndrome de vena cava superior y reacciones a rellenos inyectables, entre otros4,5.
El tratamiento se basa en medidas de fotoprotección y terapia tópica a base de corticoides o inhibidores de la calcineurina. Sin embargo, los fármacos de elección continúan siendo hoy en día los antipalúdicos6.
Finalmente, es bien conocido que algunos subtipos de lupus eritematoso cursan con lesiones en la cara; no obstante, ciertos signos, como el edema palpebral y facial de evolución crónica y sin otros hallazgos relacionados, continúan siendo una manifestación poco frecuente e infradiagnosticada, de la que se han descrito pocos casos en las últimas décadas, por lo que su estudio obliga a considerar un amplio número de diagnósticos diferenciales, dentro de los cuales el lupus eritematoso cutáneo es una de las posibilidades diagnósticas que siempre debe investigarse.