Sr. Director:
La atrofodermia lineal de Moulin (ALM) se caracteriza por bandas hiperpigmentadas levemente atróficas de distribución blaschkoide. Desde la primera descripción1, la aportación de nuevos casos ha sido escasa. La mayoría han sido casos aislados, y no todos se corresponden con el patrón inicialmente descrito. Presentamos un caso con el cuadro clínico e histológico típico.
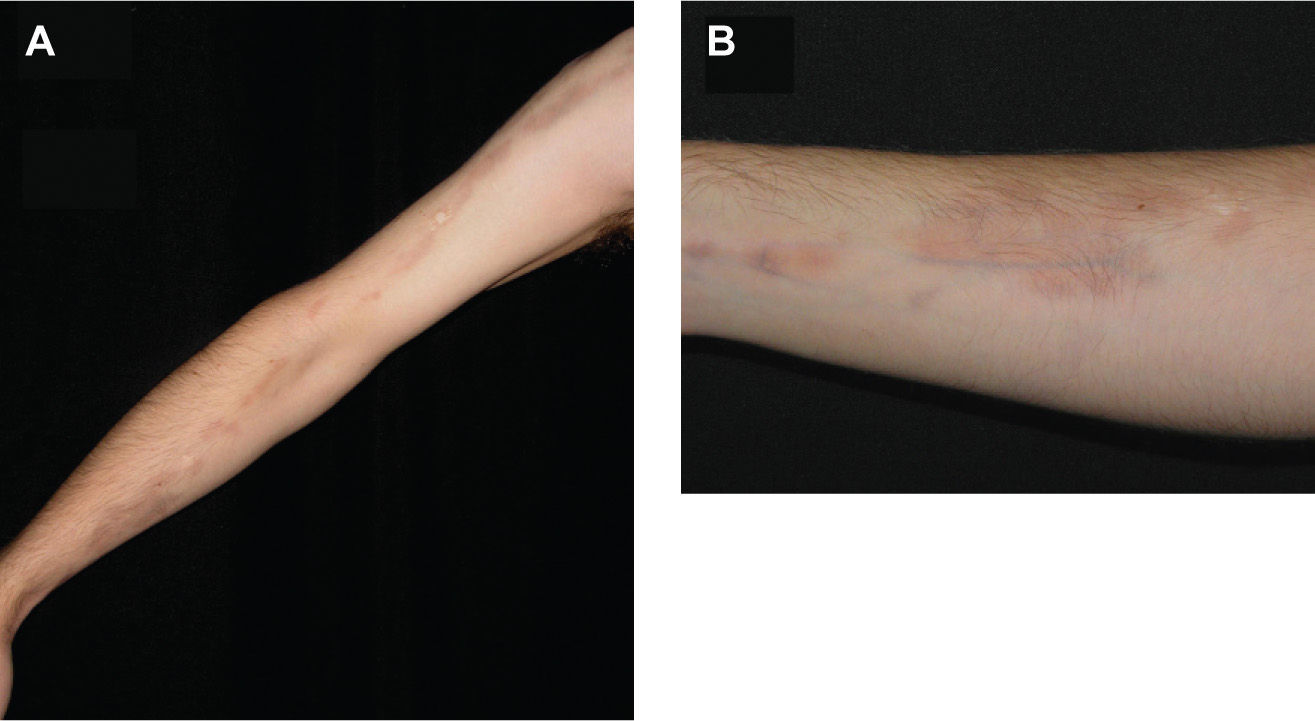
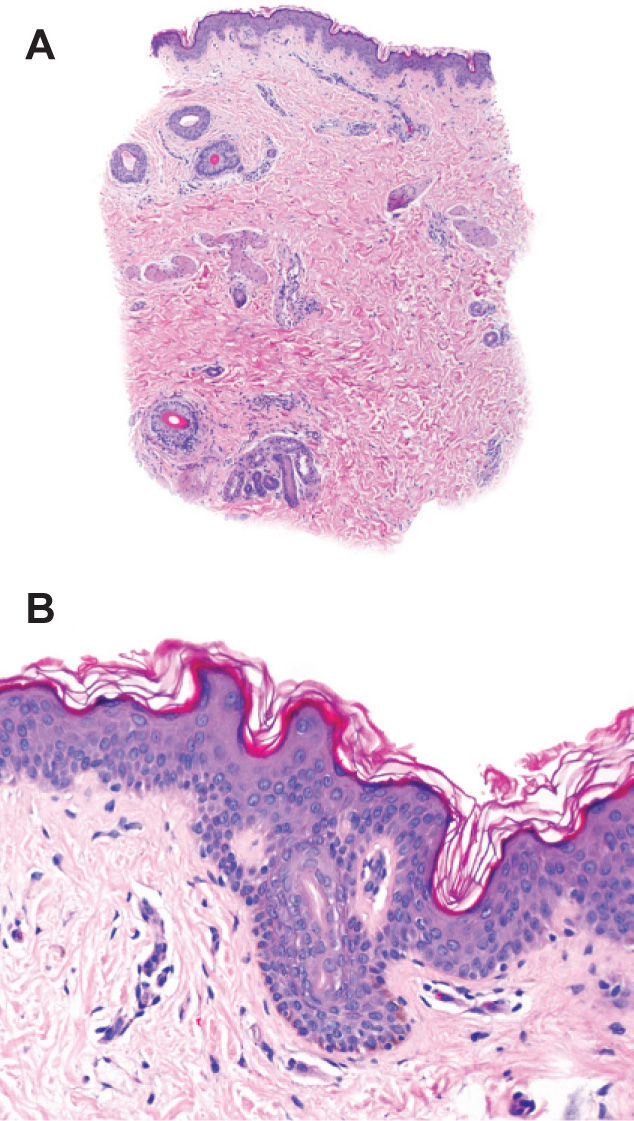
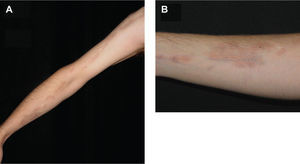
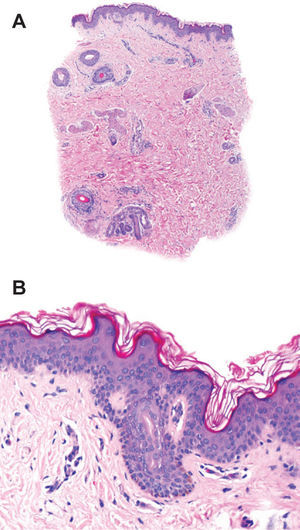
Se trata de un varón de 17 años que acude a la consulta por la aparición de lesiones hiperpigmentadas en la extremidad superior derecha de 12 meses de evolución. Se trataba de múltiples máculas marrones en las que destacaba su peculiar distribución en forma de «S» a lo largo de la extremidad afectada. Desde su presentación habían experimentado crecimiento lentamente progresivo, aumentando en número y tamaño, oscureciéndose y adquiriendo una textura levemente atrófica (fig. 1). No refería la existencia de clínica subjetiva asociada, síntomas generales, antecedente previo a la erupción ni fenómenos inflamatorios en el área afectada. Se realizaron dos biopsias cutáneas en las que sólo se pudo demostrar una hiperpigmentación focal de la membrana basal (fig. 2). Los estudios analíticos incluyeron hemograma, coagulación, pruebas de función hepática y renal, anticuerpos antinucleares, proteinograma, velocidad de sedimentación, radiografía de tórax y serología para Borrelia, que resultaron normales. No se recomendó tratamiento específico, y en los 6 primeros meses de seguimiento el cuadro apenas experimentó cambios, salvo por una acentuación de la hiperpigmentación sobre la atrofia. Tras 4 años de evolución las lesiones permanecen estables sin cambios evidentes.
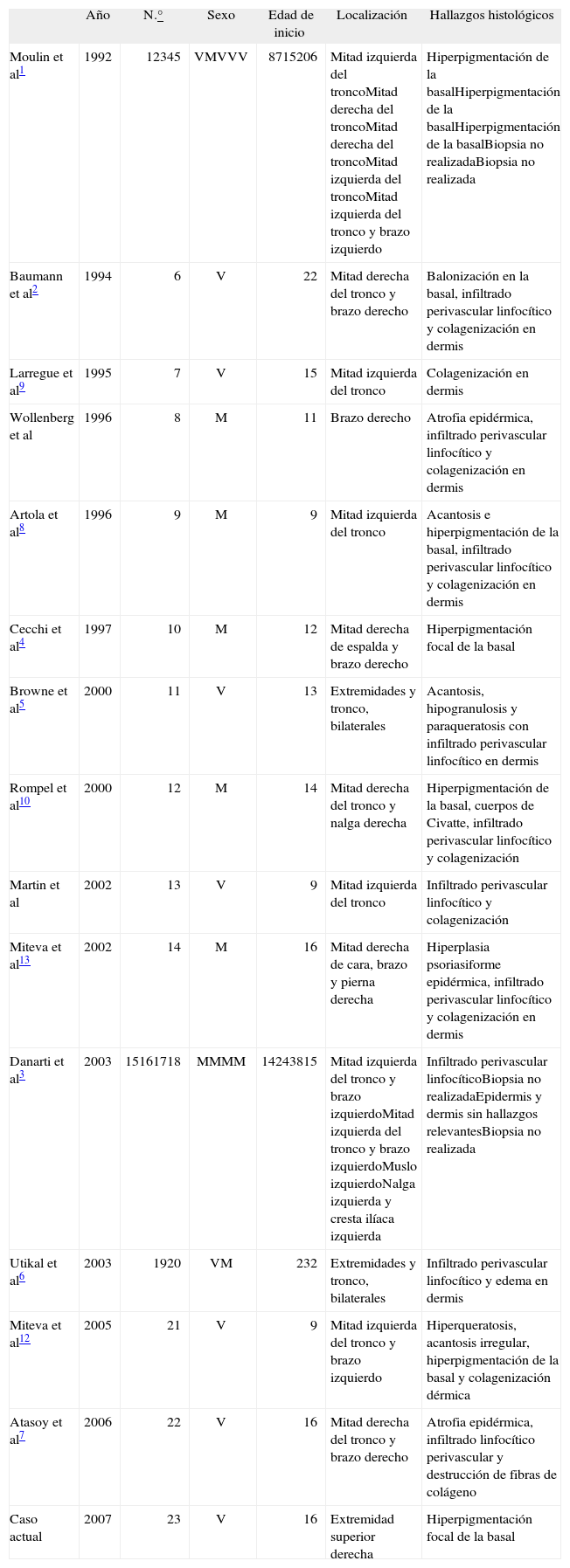
La ALM es una dermatosis muy infrecuente de distribución blaschkoide1,2. De esta forma, bajo el nombre de ALM hemos encontrado un total de 22 casos publicados en revistas indexadas (tabla 1). Siendo rigurosos con la descripción original, es posible que el número total de casos compatibles con la ALM sea más reducido, dada la disparidad clínica e histológica de algunos de ellos. En sentido estricto, el diagnóstico de ALM precisa los siguientes criterios1-4: a) desarrollo durante la infancia o la adolescencia; b) aparición de lesiones hiperpigmentadas, levemente atróficas, unilaterales, en tronco o extremidades y con un patrón de distribución blaschkoide; c) ausencia de inflamación previa o esclerosis sucesiva; d) cuadro estable no progresivo sin tendencia a la remisión, y e) histológicamente: hiperpigmentación focal de la membrana basal y dermis normal sin afectación del tejido conectivo ni de las fibras elásticas.
Casos publicados bajo el nombre de atrofodermia lineal de Moulin
| Año | N.° | Sexo | Edad de inicio | Localización | Hallazgos histológicos | |
| Moulin et al1 | 1992 | 12345 | VMVVV | 8715206 | Mitad izquierda del troncoMitad derecha del troncoMitad derecha del troncoMitad izquierda del troncoMitad izquierda del tronco y brazo izquierdo | Hiperpigmentación de la basalHiperpigmentación de la basalHiperpigmentación de la basalBiopsia no realizadaBiopsia no realizada |
| Baumann et al2 | 1994 | 6 | V | 22 | Mitad derecha del tronco y brazo derecho | Balonización en la basal, infiltrado perivascular linfocítico y colagenización en dermis |
| Larregue et al9 | 1995 | 7 | V | 15 | Mitad izquierda del tronco | Colagenización en dermis |
| Wollenberg et al | 1996 | 8 | M | 11 | Brazo derecho | Atrofia epidérmica, infiltrado perivascular linfocítico y colagenización en dermis |
| Artola et al8 | 1996 | 9 | M | 9 | Mitad izquierda del tronco | Acantosis e hiperpigmentación de la basal, infiltrado perivascular linfocítico y colagenización en dermis |
| Cecchi et al4 | 1997 | 10 | M | 12 | Mitad derecha de espalda y brazo derecho | Hiperpigmentación focal de la basal |
| Browne et al5 | 2000 | 11 | V | 13 | Extremidades y tronco, bilaterales | Acantosis, hipogranulosis y paraqueratosis con infiltrado perivascular linfocítico en dermis |
| Rompel et al10 | 2000 | 12 | M | 14 | Mitad derecha del tronco y nalga derecha | Hiperpigmentación de la basal, cuerpos de Civatte, infiltrado perivascular linfocítico y colagenización |
| Martin et al | 2002 | 13 | V | 9 | Mitad izquierda del tronco | Infiltrado perivascular linfocítico y colagenización |
| Miteva et al13 | 2002 | 14 | M | 16 | Mitad derecha de cara, brazo y pierna derecha | Hiperplasia psoriasiforme epidérmica, infiltrado perivascular linfocítico y colagenización en dermis |
| Danarti et al3 | 2003 | 15161718 | MMMM | 14243815 | Mitad izquierda del tronco y brazo izquierdoMitad izquierda del tronco y brazo izquierdoMuslo izquierdoNalga izquierda y cresta ilíaca izquierda | Infiltrado perivascular linfocíticoBiopsia no realizadaEpidermis y dermis sin hallazgos relevantesBiopsia no realizada |
| Utikal et al6 | 2003 | 1920 | VM | 232 | Extremidades y tronco, bilaterales | Infiltrado perivascular linfocítico y edema en dermis |
| Miteva et al12 | 2005 | 21 | V | 9 | Mitad izquierda del tronco y brazo izquierdo | Hiperqueratosis, acantosis irregular, hiperpigmentación de la basal y colagenización dérmica |
| Atasoy et al7 | 2006 | 22 | V | 16 | Mitad derecha del tronco y brazo derecho | Atrofia epidérmica, infiltrado linfocítico perivascular y destrucción de fibras de colágeno |
| Caso actual | 2007 | 23 | V | 16 | Extremidad superior derecha | Hiperpigmentación focal de la basal |
M: mujer; V: varón.
Clínicamente se han documentado casos de inicio en las extremidades inferiores de forma bilateral y simétrica, de curso progresivo ascendente y acompañados de telangiectasias5. En sujetos con este patrón el cuadro estaba precedido de fenómenos inflamatorios5,6. Parece más lógico pensar que nos encontremos ante entidades clínicas distintas, como ya se plantearon Utikal et al6, que ante variedades atípicas en una ya de por sí poco habitual patología como ésta. Tal vez estos autores estuvieran describiendo casos de atrofodermia lineal nevoide con telangiectasias de presentación infantil en pacientes sin patología hormonal asociada. Recientemente Atasoy et al han observado la asociación con leuconiquia en un paciente con clínica compatible con ALM7.
Las principales diferencias entre todos los casos publicados se hallan a nivel histológico. De entre todos ellos, la existencia de un infiltrado inflamatorio linfocítico perivascular en la dermis superficial, junto a los cambios en las fibras colágenas, es la que más se repite2,3,5-10. Con base en esta última observación, Ang et al11 proponen denominar a estos casos como atrofodermia de Pasini y Pierini (APP) blaschkoide, dado que el infiltrado linfocítico perivascular y los cambios en las fibras de colágeno son más típicos de la APP. De forma más variable se han detectado también cambios a nivel epidérmico, entre los que destacan atrofia6,7, acantosis5,8,12, hipogranulosis, paraqueratosis e hiperqueratosis5,10,13,14. Los casos publicados con afectación epidérmica a nivel histológico, muy probablemente correspondan a nevus epidérmico, nevus epidérmico inflamatorio lineal, liquen estriado o hipermelanosis nevoide12,13.
En conclusión, de acuerdo con los datos clínicos e histológicos documentados por los diferentes autores, creemos que algunos de estos casos no son realmente una ALM. De esta forma la prevalencia de la ALM tal vez esté sobrestimada, ya que parte de los casos publicados presentan a nivel histológico datos propios de entidades clínicas distintas.