El beneficio de la terapia compresiva en miembros inferiores no se limita a la insuficiencia venosa crónica y/o al flebolinfedema. Por su efecto antiedema y su acción antiinflamatoria puede considerarse una terapia adyuvante beneficiosa, por ejemplo, para heridas atípicas, dermatosis inflamatorias, celulitis y heridas traumáticas, siempre que no haya contraindicación. Las contraindicaciones estrictas se limitan a la arteriopatía periférica grave y la insuficiencia cardíaca descompensada. La variabilidad de sistemas de compresión disponibles en el mercado, como vendas de corto estiramiento, vendajes multicomponente, vendas de óxido de zinc, sistemas de compresión con cierre de velcro o medias de compresión, facilitan la adaptación de la terapia compresiva a las necesidades de cada persona. Al contrario que en la insuficiencia venosa crónica, en la enfermedad dermatológica habitualmente se necesitan bajas presiones (20mmHg), con una consiguiente mayor tolerancia y mayor cumplimiento de los pacientes.
The benefit of lower limb compression therapy is not limited to chronic venous insufficiency or/and lymphoedema. Thanks to its anti-edema and anti-inflammatory effects, compression therapy is considered a beneficial adjuvant therapy to treat atypical wounds, inflammatory dermatoses, cellulitis, and traumatic wounds in the absence of contraindications. Strict contraindications are limited to severe peripheral arterial disease and decompensated heart failure. The variability of commercially available compression materials and systems, such as short-stretch bandages, multi-component systems, zinc oxide bandages, medical adaptive compression systems, ulcer compression stockings or medical compression stockings, facilitates the adaptation of compression therapy to the individual needs of each patient. Compared to venous leg ulcers, low pressures of 20mmHg are often sufficient to treat dermatological disorders, with higher patient tolerance and compliance.
El proceso inflamatorio inherente a cualquier herida en la pierna, independientemente de su etiología, conlleva una alteración de la microcirculación, con una mayor filtración capilar, y, por efecto de la fuerza de la gravedad, un aumento de la presión intravenosa. Por lo tanto, a pesar de la ausencia de reflujo o de una causa obstructiva, puede desarrollarse un estado de hipertensión venosa que dificulta la cicatrización de la herida. Se ha propuesto el término «úlceras hidrostáticas» para referirse a las heridas de pierna de diferentes etiologías que cumplen esta condición1. En este grupo se incluyen las heridas en pacientes con obesidad, inmovilización, heridas traumáticas, heridas por autoinmunidad (vasculitis, pioderma gangrenoso) y muchas otras. Además, no es infrecuente que un paciente presente varias de estas condiciones predisponentes juntas1,2.
También hay que tener en cuenta que cualquier úlcera dolorosa hará que la persona se mueva menos y esta inmovilización, a menudo con las piernas en declive, aumentará el edema y retrasará la cicatrización.
La reciente publicación de una interesante revisión sobre terapia compresiva en dermatología por Dissemond et al., que también incluye dermatosis inflamatorias, ha motivado a los autores de la presente publicación para hacer una revisión en español de esta terapia tan necesaria, y en muchos casos desconocida, en nuestra práctica dermatológica3.
Principios básicos y fisiológicos de la terapia compresivaLos efectos de la terapia compresiva más ampliamente investigados incluyen la reducción del edema y la constricción de la luz de las venas, lo que conduce a una disminución del volumen sanguíneo venoso en la pierna. Además, se produce una disminución de la filtración capilar, aumento del drenaje linfático local, reducción de la inflamación, aumento del flujo arterial y reducción del dolor1,3.
La efectividad de la terapia compresiva depende de la presión aplicada, del solapamiento entre las capas de ese material, de la correcta aplicación de los materiales y de la adherencia de los pacientes. Como comentamos en un artículo previo sobre la terapia compresiva en la úlcera venosa4, una venda pasa a denominarse vendaje cuando se coloca en la pierna del paciente y, por lo tanto, sus propiedades son distintas. Si solapamos materiales con diferentes propiedades físicas, el vendaje se denominará multicomponente. Una venda será más o menos elástica o estirable, mientras que un vendaje tendrá mayor o menor rigidez. La rigidez se define como la resistencia del vendaje a las modificaciones del volumen muscular en la pantorrilla. La fricción entre las capas de un vendaje, especialmente si hay un componente cohesivo, o entre 2medias, aumenta su rigidez. Cuanta mayor rigidez, mayor efectividad para disminuir la hipertensión venosa mientras se camina (hipertensión venosa ambulatoria) ya que, al presentar resistencia a la contracción muscular, se consiguen unos picos de presión elevada que crean oclusiones venosas breves e intermitentes, similares al funcionamiento fisiológico valvular. En reposo, no se producen estos picos y la presión es menor5.
Para la promoción de la cicatrización de las úlceras venosas, la recomendación es aplicar una presión fuerte en el tobillo superior, a 40-60mmHg6. Esta medida se toma con un dispositivo que se coloca en el tobillo e indica la presión ejercida en ese punto en reposo (punto B1=punto de transición entre el tendón de Aquiles y el músculo gastrocnemio). Sin embargo, la presión ejercida es diferente en cada punto de la pierna y depende de diferentes factores, todos ellos recogidos en la famosa ley de Laplace7: La presión bajo el vendaje en un punto determinado es mayor cuanto mayor sea la tensión (fuerza aplicada al vendaje durante su colocación), cuanto mayor sea el número de capas, a menor radio de circunferencia en ese punto de la extremidad (mayor prominencia, p. ej., región pretibial) y a menor anchura de la venda. La capacidad de mantener en el tiempo ese grado de tensión depende de las propiedades de los componentes del vendaje y del grado de movilidad del paciente. Las técnicas de almohadillado tienen su explicación en esta ley física4.
Además de los ejercicios que impliquen la activación de la bomba plantar y la contracción de la musculatura del gemelo, es fundamental la elevación de piernas durante el reposo para optimizar el efecto antiedema de la terapia compresiva.
Terapia compresiva en heridas atípicas y otras enfermedades dermatológicas inflamatoriasLos beneficios que acabamos de comentar, especialmente con relación a la disminución del edema, pueden justificar la recomendación de utilizar la terapia compresiva, siempre que no esté contraindicada, en cualquier pierna con una herida1.
Aunque una revisión reciente concluye que se han publicado pocos estudios que respalden el uso de la compresión para las úlceras no venosas de la pierna8, la experiencia en la práctica clínica para las úlceras traumáticas y las heridas atípicas debidas a pioderma gangrenoso, necrobiosis lipoídica o vasculitis demuestra que puede favorecer la cicatrización de estas heridas2,8.
Por otro lado, el beneficio sobre la microcirculación y la inflamación es lo que justificaría la indicación de terapia compresiva en diferentes patologías dermatológicas inflamatorias. De hecho, al prevenir la hipertensión capilar, la terapia compresiva ayuda a tratar y prevenir complicaciones cutáneas secundarias al edema. Además de promover la vasodilatación y perfusión capilar por la liberación de óxido nítrico y prostaciclinas, la terapia compresiva puede aumentar la densidad y diámetro capilar. También se ha mostrado una liberación de mediadores antiinflamatorios por las células endoteliales9-11.
Aunque hay muy pocas publicaciones en la literatura sobre la terapia compresiva para las dermatosis inflamatorias de las piernas, existen numerosas recomendaciones de expertos sobre su uso en diferentes enfermedades inflamatorias (tabla 1).
En la práctica clínica diaria observamos que algunas de las dermatosis inflamatorias generalizadas son mucho más persistentes y pronunciadas en las piernas que en otras regiones anatómicas. Por ejemplo, las placas de psoriasis suelen ser especialmente refractarias al tratamiento en comparación con otras zonas del cuerpo afectadas. A pesar de no estar clara la causa, se ha planteado la hipótesis de que la inflamación conduce a una mayor tendencia al edema, de modo que la resolución de la reacción inflamatoria se vería ralentizada por el estasis venoso12. El interés de la adyuvancia con terapia compresiva en la psoriasis solo se ha descrito de manera aislada, pero, además del efecto de la presión, también ha de considerarse el beneficio de la oclusión del vendaje3.
Con respecto a las vasculitis, en un análisis retrospectivo y monocéntrico, no controlado, se estudió la evolución clínica de un total de 31 pacientes con diversas formas de vasculitis cutánea y adyuvancia con vendaje compresivo de corto estiramiento. Los autores concluyeron que había una posible mejora de la respuesta terapéutica y reducción de la inmunosupresión sistémica asociada a la compresión13.
Con respecto a la vasculopatía livedoide, dada la oclusión trombótica de los vasos cutáneos que se produce, la terapia compresiva podría, además de promover la cicatrización, prevenir la recurrencia, basándose en las recomendaciones de los expertos14.
Sobre el pioderma gangrenoso, a pesar de los escasos estudios, los expertos coinciden en que los pacientes se benefician de la terapia compresiva por su acción antiinflamatoria15.
Las recomendaciones de expertos también incluyen la terapia compresiva en la necrobiosis lipoídica16,17 y se han publicado casos sobre su beneficio en otras enfermedades, como el eritema nodoso18,19 o la dermatosis purpúrica pigmentada, por ejemplo3.
Cirugía dermatológica y terapia compresivaEntre las posibles causas de una herida crónica en pierna, el antecedente de extirpación quirúrgica no es infrecuente. En muchos casos asociamos este estancamiento de la cicatrización con la insuficiencia venosa crónica, pero esta situación también se da en pacientes sin enfermedad de base. Como comentamos en la introducción, a pesar de no existir reflujo o un cuadro obstructivo, en cualquier herida en la pierna se puede desarrollar un estado de hipertensión venosa que dificulta la cicatrización1. En este contexto, una herida posquirúrgica se beneficiará de medidas antigravedad, existan o no datos de insuficiencia venosa basal.
A pesar de que, durante los primeros días, el reposo con el miembro inferior adecuadamente elevado sea la recomendación antigravedad más importante, la colocación de un vendaje compresivo o media de compresión ayudará a que el paciente retome antes sus actividades habituales. Los pacientes sin clínica de insuficiencia venosa crónica podrán dejar de utilizar vendaje o media de compresión una vez que se haya cerrado la herida, siempre que no haya signos de inflamación local y no se produzca edema tras la suspensión de uso20.
La utilización de terapia compresiva inmediatamente tras las intervenciones quirúrgicas en la pierna, siempre que no haya contraindicación, limitará la fase inflamatoria y acelerará la cicatrización de la herida. Se trata de una estrategia terapéutica que optimiza los resultados quirúrgicos en el miembro inferior para prevenir dehiscencias de sutura y necrosis de injertos y colgajos20. De hecho, la compresión terapéutica promueve la fijación y prendimiento de injertos, tanto en sello como laminares, en las úlceras de las piernas21.
Cicatrices y terapia compresivaEn el caso de las cicatrices patológicas, cicatrices hipertróficas y queloides, se recomienda la aplicación precoz de la terapia compresiva, incluso de forma profiláctica22. Aunque la fisiopatología subyacente no se conoce por completo, se sabe que la compresión en cicatrices reduce la perfusión capilar y afecta a la diferenciación y proliferación de fibroblastos, provocando una disminución del colágeno de tipo I y tipo iii23-25. Los estudios han demostrado que la adyuvancia con terapia compresiva conlleva una reducción significativa del dolor y una mejora de la elasticidad de la cicatriz en un plazo de 2-4 meses26. Los resultados obtenidos apuntan a una acción antiinflamatoria de la compresión, por lo que se recomienda de manera preventiva y terapéutica, especialmente en pacientes con quemaduras.
Contraindicaciones y nuevas indicacionesUna pregunta relevante en la práctica clínica es: ¿Cuáles son las contraindicaciones de la terapia compresiva? Por principio, la presión ejercida de forma externa y continua no debe superar la presión intraarterial y arteriolar. Por ello, se ha establecido que la terapia compresiva está contraindicada si el índice tobillo-brazo es inferior a 0,627. Sin embargo, los pacientes con arteriopatía periférica leve pueden beneficiarse de la terapia compresiva. De hecho, se ha demostrado un aumento del flujo arterial en estos pacientes con el uso de vendajes de alta rigidez o dispositivos de compresión neumática27. En pacientes inmóviles con arteriopatía periférica e índice tobillo-brazo > 0,5, el vendaje con un alto índice de rigidez con presiones menores de 30mmHg es una opción segura y efectiva si se realizan ejercicios de dorsiflexión del pie. Además, es posible obtener un doble beneficio, ya que la reducción resultante del edema puede mejorar el flujo arterial28.
En este contexto de comprensión del beneficio de la terapia compresiva como el mejor tratamiento antiinflamatorio y antigravedad para las úlceras de las piernas, un consenso de expertos ha llegado a establecer únicamente estas 2situaciones como contraindicaciones para la terapia compresiva: arteriopatía periférica grave e insuficiencia cardíaca grave (NYHA III y IV)29.
Por consiguiente, además del creciente espectro de indicaciones de la terapia compresiva, incluso contraindicaciones tradicionales como la celulitis se han convertido en indicaciones para ella. Un estudio reciente ha demostrado que el inicio de la terapia compresiva de forma sincrónica a la terapia antibiótica, además de no aumentar el riesgo de propagación de la infección, reduce la inflamación, el edema y, por tanto, puede reducir el riesgo de úlceras secundarias30,31.
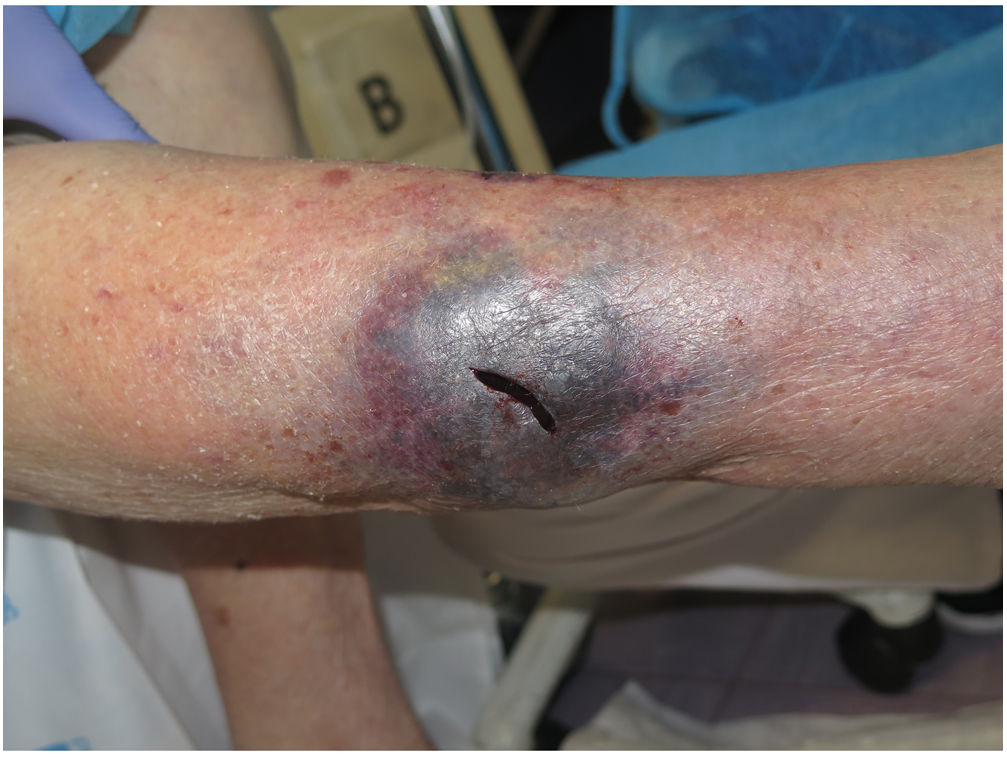
Heridas en las personas mayores y terapia compresivaEn una sociedad en la que la población anciana aumenta y cada vez vivimos más, las úlceras en las piernas asociadas a los cambios fisiológicos debidos al envejecimiento son cada vez más frecuentes. Es el caso de las úlceras debidas a la dermatoporosis (desgarros cutáneos, hematomas profundos disecantes) (fig. 1) y del espectro de lesiones debidas a la arteriolosclerosis. Además, las comorbilidades que implican edema y retraso en la cicatrización, como la insuficiencia cardíaca o la insuficiencia venosa crónica, son más frecuentes en las personas mayores. La insuficiencia cardíaca congestiva es la causa más frecuente de ingreso en personas mayores y un factor de riesgo para el desarrollo de heridas crónicas.
Aunque la insuficiencia cardíaca congestiva grave se considera una contraindicación para la terapia compresiva, los estadios menos graves sí se benefician de ella tanto para prevenir como para tratar las úlceras derivadas del aumento del espacio de difusión. Durante los episodios de insuficiencia cardíaca descompensada, aumenta el espacio entre los capilares y el tejido. Esto provoca una peor difusión de los nutrientes y, como consecuencia, una disminución de la perfusión cutánea. En estos casos menos graves, el aumento progresivo de la presión del dispositivo de compresión solo produce fases muy breves de aumento de la carga cardíaca y puede facilitar una reducción sustancial del edema periférico32,33.
Teniendo en cuenta que la insuficiencia cardíaca es un síndrome típico de la tercera edad, no es infrecuente que una misma persona presente conjuntamente cierto grado de arteriopatía o arteriolopatía, insuficiencia venosa y linfática crónicas y dermatoporosis, lo que aumenta el riesgo de úlceras de evolución tórpida. De hecho, no es infrecuente que se desarrollen desgarros cutáneos, úlceras de Martorell (las debidas a arteriolosclerosis isquémica subcutánea) o úlceras arteriales tras un episodio de insuficiencia cardíaca descompensada (fig. 2). Por otra parte, la insuficiencia cardíaca se considera un factor de riesgo de úlcera venosa34.
La terapia compresiva, adaptada a las necesidades de cada paciente, y siempre coadyuvante al tratamiento de la insuficiencia cardíaca, puede tener un gran impacto en la prevención y tratamiento de las heridas de la pierna en los mayores35.
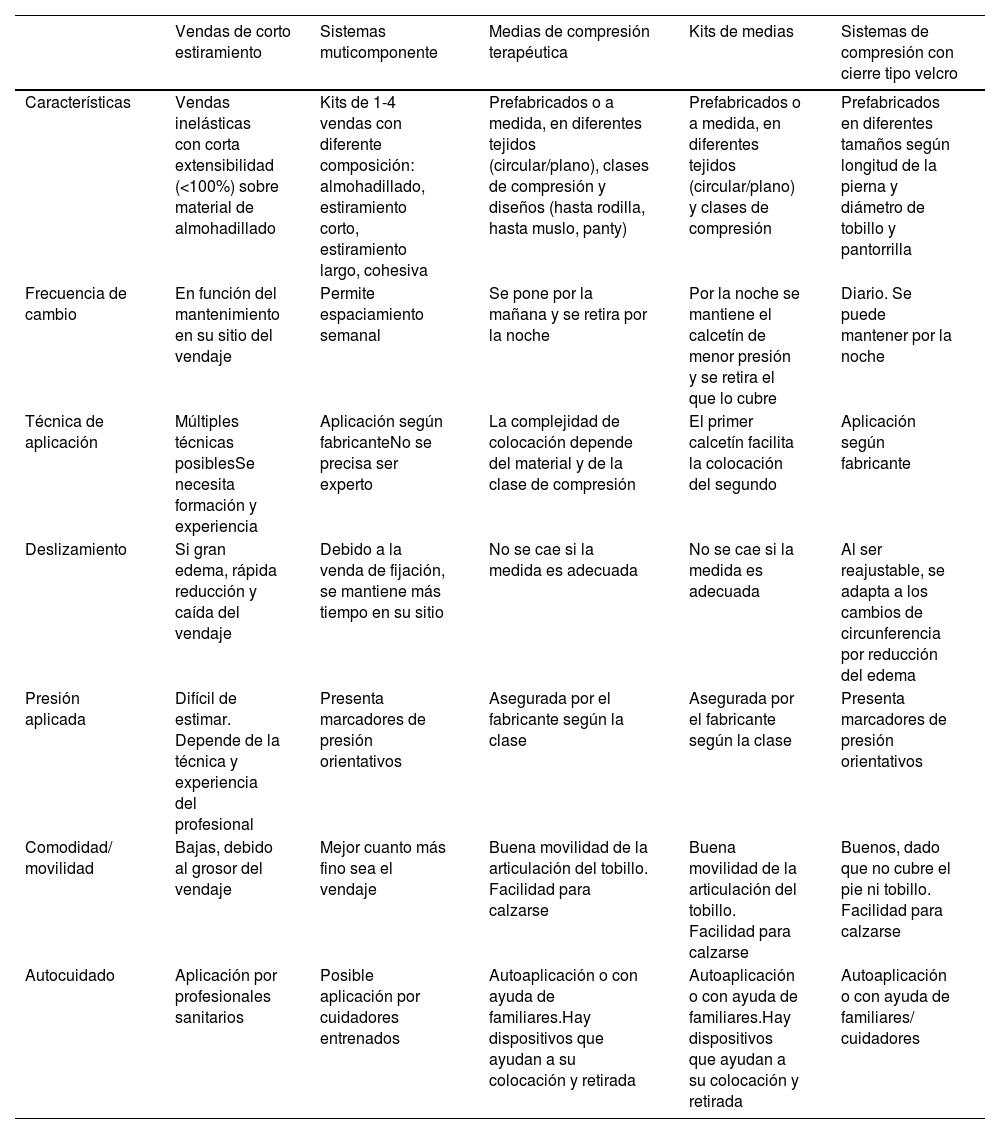
Tipos de sistemas y materiales en terapia compresivaLa elección del material y el sistema de compresión dependen de la fase de tratamiento y de las necesidades y capacidades físicas de cada persona (tabla 2). A pesar de que la marcha está directamente asociada con la efectividad de la compresión, en caso de falta de movilidad, el movimiento de flexión y extensión de la articulación del tobillo durante el reposo activa la bomba plantar y muscular del gemelo y aumenta la efectividad de la terapia compresiva en estos pacientes4.
- -
Vendas de corto estiramiento
Características de los diferentes sistemas de compresión
| Vendas de corto estiramiento | Sistemas muticomponente | Medias de compresión terapéutica | Kits de medias | Sistemas de compresión con cierre tipo velcro | |
|---|---|---|---|---|---|
| Características | Vendas inelásticas con corta extensibilidad (<100%) sobre material de almohadillado | Kits de 1-4 vendas con diferente composición: almohadillado, estiramiento corto, estiramiento largo, cohesiva | Prefabricados o a medida, en diferentes tejidos (circular/plano), clases de compresión y diseños (hasta rodilla, hasta muslo, panty) | Prefabricados o a medida, en diferentes tejidos (circular/plano) y clases de compresión | Prefabricados en diferentes tamaños según longitud de la pierna y diámetro de tobillo y pantorrilla |
| Frecuencia de cambio | En función del mantenimiento en su sitio del vendaje | Permite espaciamiento semanal | Se pone por la mañana y se retira por la noche | Por la noche se mantiene el calcetín de menor presión y se retira el que lo cubre | Diario. Se puede mantener por la noche |
| Técnica de aplicación | Múltiples técnicas posiblesSe necesita formación y experiencia | Aplicación según fabricanteNo se precisa ser experto | La complejidad de colocación depende del material y de la clase de compresión | El primer calcetín facilita la colocación del segundo | Aplicación según fabricante |
| Deslizamiento | Si gran edema, rápida reducción y caída del vendaje | Debido a la venda de fijación, se mantiene más tiempo en su sitio | No se cae si la medida es adecuada | No se cae si la medida es adecuada | Al ser reajustable, se adapta a los cambios de circunferencia por reducción del edema |
| Presión aplicada | Difícil de estimar. Depende de la técnica y experiencia del profesional | Presenta marcadores de presión orientativos | Asegurada por el fabricante según la clase | Asegurada por el fabricante según la clase | Presenta marcadores de presión orientativos |
| Comodidad/ movilidad | Bajas, debido al grosor del vendaje | Mejor cuanto más fino sea el vendaje | Buena movilidad de la articulación del tobillo. Facilidad para calzarse | Buena movilidad de la articulación del tobillo. Facilidad para calzarse | Buenos, dado que no cubre el pie ni tobillo. Facilidad para calzarse |
| Autocuidado | Aplicación por profesionales sanitarios | Posible aplicación por cuidadores entrenados | Autoaplicación o con ayuda de familiares.Hay dispositivos que ayudan a su colocación y retirada | Autoaplicación o con ayuda de familiares.Hay dispositivos que ayudan a su colocación y retirada | Autoaplicación o con ayuda de familiares/ cuidadores |
Traducida de Dissemond et al.3
Los tejidos que las componen se estiran poco (menos del 100%)6. Estos vendajes son rígidos, con presiones de descanso bajas y de trabajo elevadas, con unos picos de presión importantes asociados a la contracción muscular. Antes de su colocación, para evitar zonas de hiperpresión y homogeneizar perímetros, se aplica material de almohadillado (habitualmente, algodón).
Los principales objetivos del almohadillado son los siguientes3-7:
- -
Homogeneizar los perímetros de la pierna en pacientes con alteraciones en la morfología de la extremidad.
- -
Proteger prominencias óseas y otras áreas sensibles de sufrir hiperpresión (como la región pretibial o la zona del tendón de Aquiles).
- -
Aumentar la presión retromaleolar en heridas que se localizan detrás del maléolo para vencer el efecto «tienda de campaña» que se suele producir en esa zona cóncava.
- -
Evitar la congestión venosa (coloración eritematopurpúrica) por exceso de presión sobre la microcirculación cutánea y el sistema venoso más superficial.
En caso de edema acral, se puede hacer vendaje en los dedos. El principal problema es que los vendajes con vendas de corto estiramiento, en fase descongestiva, tienen que ser renovados diariamente, ya que, con la reducción del edema, la presión se pierde con rapidez7. Debido al movimiento, los vendajes con vendas de corto estiramiento pierden presión de manera significativa en un corto período de tiempo (a los 30 min)36-38. Otro problema es que para conseguir una adecuada presión y un mantenimiento en el tiempo de este vendaje el profesional que lo aplique debe estar formado y tener experiencia. Un aspecto positivo es que se pueden lavar y reutilizar, teniendo en cuenta que suelen perder sus propiedades a partir del 10.°-15.° lavado3.
- -
Vendas de óxido de zinc (bota de Unna)
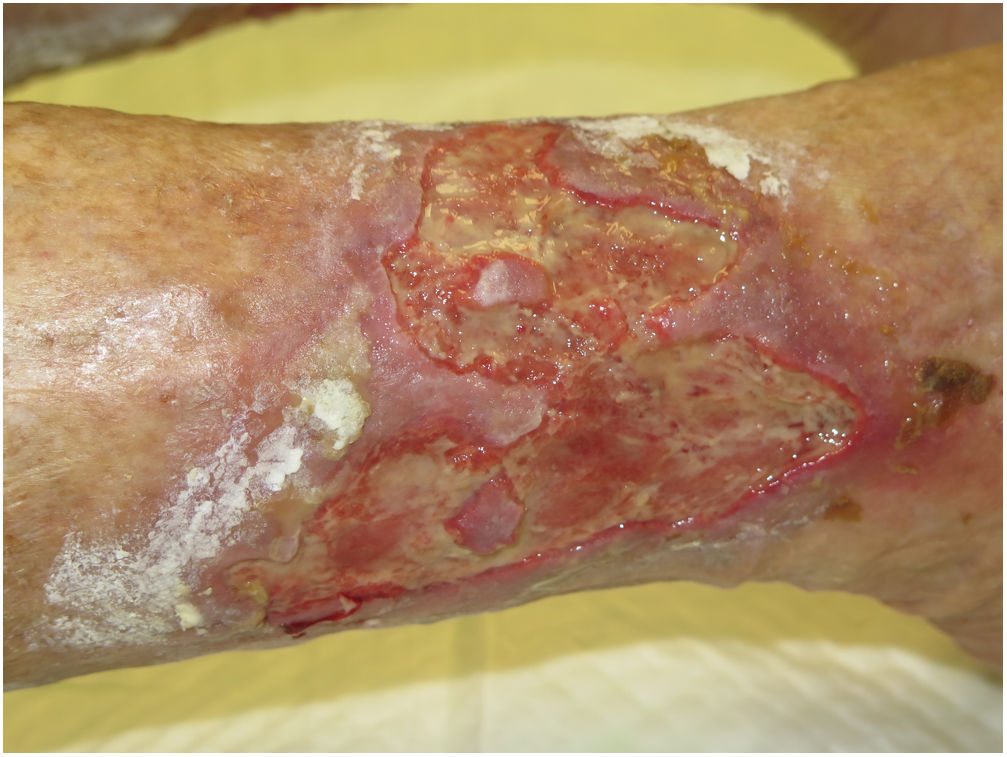
La tradicional bota de Unna sigue siendo una alternativa de vendaje muy interesante, con un especial beneficio antiinflamatorio sobre la dermatitis de estasis38. De hecho, su combinación con corticoide tópico de potencia media-alta en crema es de elección en el eccema en piernas secundario a la hipertensión venosa (fig. 3).
Las vendas de pasta de zinc son poco elásticas y extensibles, con una extensibilidad inferior al 10%. La bota de Unna genera una presión de trabajo muy alta con una presión de reposo baja, lo que produce una descongestión rápida en pacientes móviles39. Sin embargo, estas presiones disminuyen a medida que disminuye el volumen. Para ayudar a mantenerlas en el tiempo, se aplica por encima una venda cohesiva. Su aplicación requiere conocimiento del material y experiencia3,4.
- -
Vendaje multicomponente
Es una alternativa a las vendas de corto estiramiento. Están disponibles como kits para usar de una a 4vendas. Incluyen varios componentes, como vendas acolchadas, vendas de corto estiramiento, vendas de largo estiramiento, vendas de espuma especial, algunas de las cuales contienen zinc o calamina, así como vendas de fijación cohesiva o combinaciones de ellas3,40.
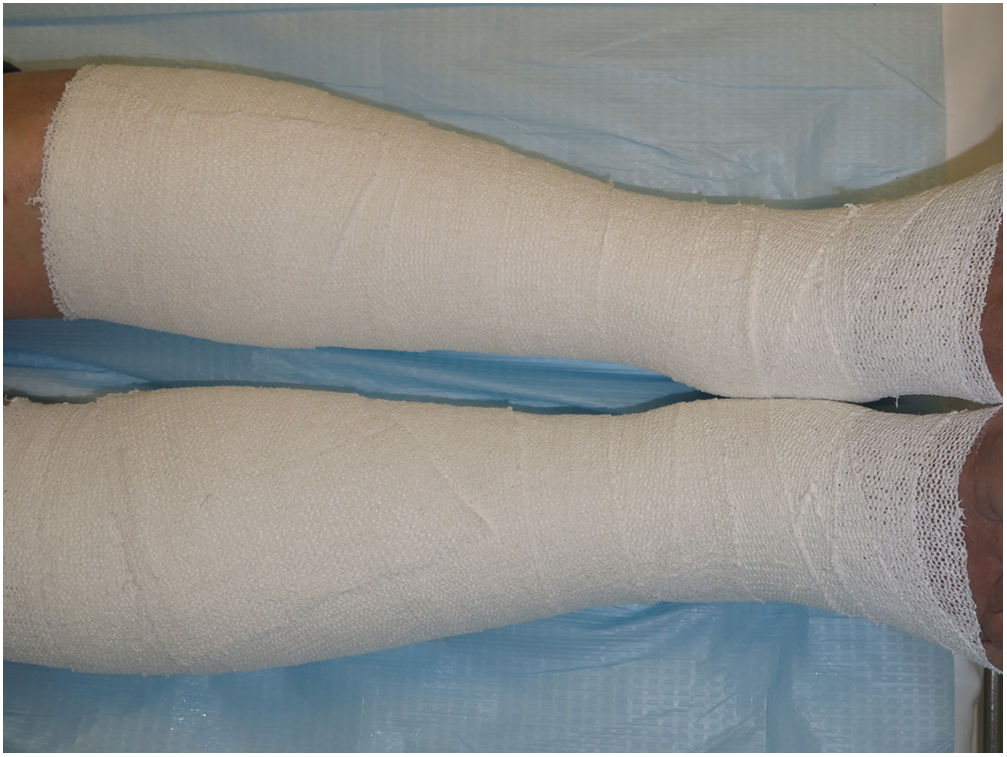
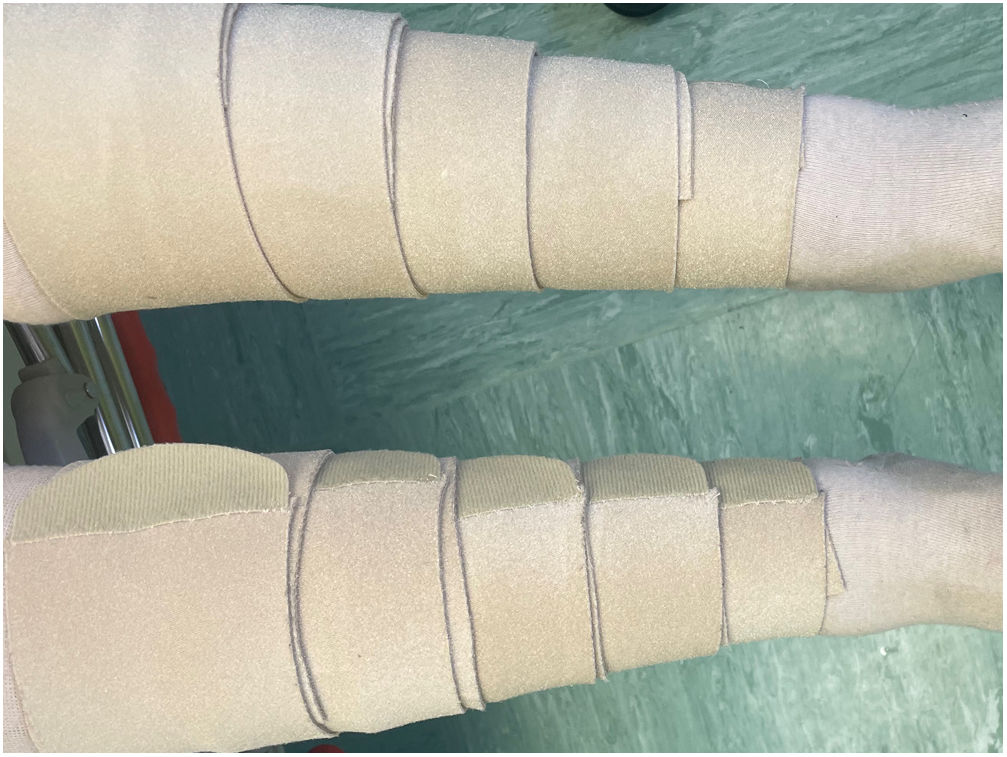
A diferencia de las vendas de corto estiramiento, la aplicación de las vendas multicomponente no requiere conocimientos de técnicas de vendaje complejas. Además, su aplicación requiere menos tiempo41. En algunos sistemas, las técnicas especiales de estiramiento de la venda o los marcadores visuales proporcionan una indicación de la presión de reposo generada y garantizan un ajuste adecuado (fig. 4). La inclusión de una venda cohesiva como parte del kit ayuda a mantenerla en su sitio. Aplicados correctamente, los sistemas multicomponente alcanzan y mantienen presiones de ≥40mmHg durante varios días. Muchos fabricantes de sistemas multicomponente también ofrecen versiones «lite» que, cuando se utilizan correctamente, producen una presión de reposo de aproximadamente 20mmHg. Los sistemas multicomponente no son lavables ni reutilizables, pero, en comparación con los vendajes reutilizables de corta duración, son más rentables porque la descongestión se consigue más rápidamente, lo que se traduce en menores costes de personal y material42. En comparación con los vendajes con vendas de corto estiramiento, los sistemas multicomponente aumentan la adherencia del paciente debido a la mejor movilidad, vendajes más finos, más facilidad para calzarse y menos molestias.
- -
Medias de compresión terapéutica
La presión que ejercen no depende del profesional que coloque el vendaje y su uso facilita el calzado, así como otras actividades de la vida diaria. Existen diferentes tejidos y modelos comercializados, pero se pueden fabricar a medida en caso de pacientes con medidas de pierna fuera de la normalidad. En función del tipo de tricotado, se clasifican en tejido circular y tejido plano. Este segundo tipo de tejido es más rígido y está especialmente indicado en pacientes con flebolinfedema4.
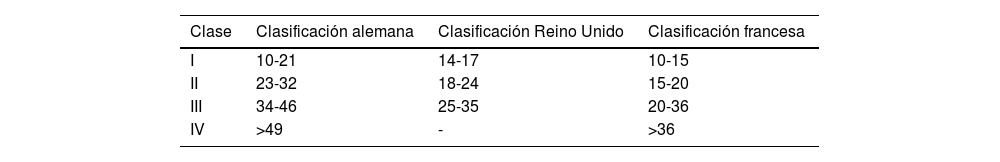
La clasificación de las medias de compresión terapéutica depende de la presión ejercida por la media en el punto B1. La más utilizada en España es la alemana (tabla 3). En el tratamiento de la úlcera venosa se utilizan normalmente 2medias superpuestas para llegar a los 30-40mmHg recomendados, que hace más fácil su colocación y permite conseguir más rigidez. Además, se han comercializado diferentes dispositivos que facilitan su colocación43.
- -
Kits de medias para el tratamiento de úlceras
Dependiendo del fabricante, la media inferior proporciona una presión de reposo de 17-22mmHg, mantiene el apósito en su sitio y sirve para facilitar la aplicación de la media superior. Cuando se superponen, los valores de presión suman una compresión similar a una clase III. La media superior puede quitarse por la noche, mientras que la media inferior debe llevarse todo el día, si es posible. Los pacientes o sus familiares pueden aplicar estos sistemas ellos mismos, lo que facilita el autocuidado. Además, a diferencia de los vendajes de compresión, estos sistemas de medias son menos voluminosos y permiten una mejor movilidad del tobillo. Mantienen un nivel constante de presión y son menos propensos a deslizarse3.
- -
Sistema de compresión con cierre tipo velcro
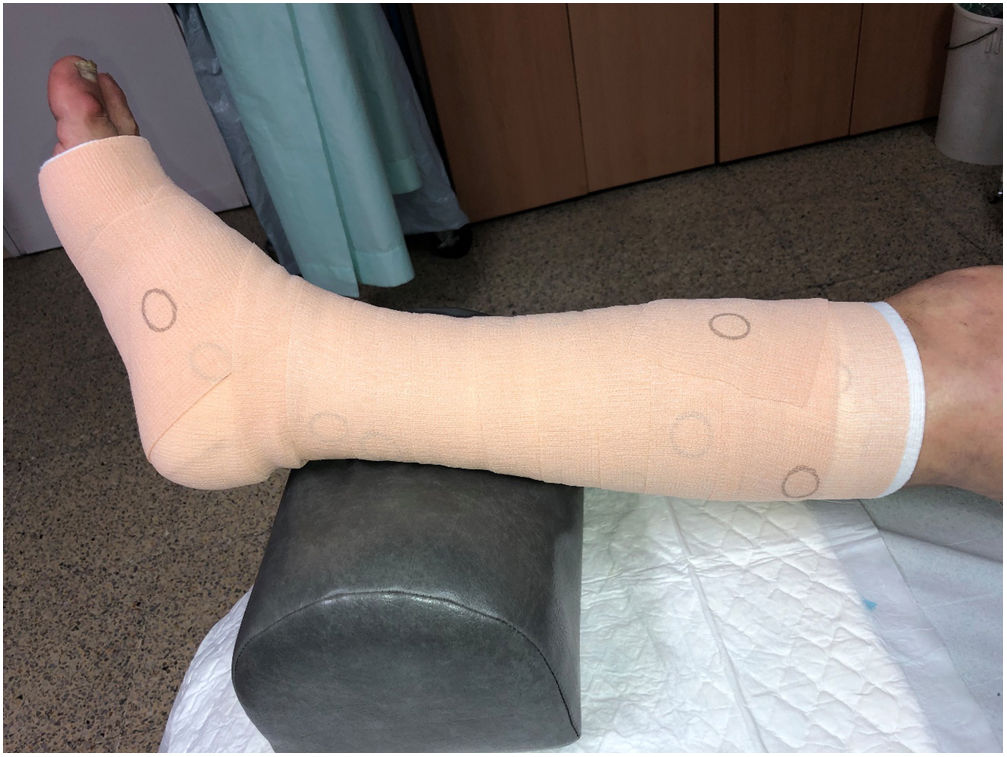
Se trata de un tipo de dispositivo de compresión ajustable con tejido de baja elasticidad y fijación con velcros. Estos sistemas producen presiones en reposo de 20-50mmHg, dependiendo del sistema, cuando se aplican correctamente. En algunos, la presión de reposo generada puede controlarse visualmente mediante marcadores o ajustarse específicamente mediante técnicas de estiramiento. Tras un simple y rápido entrenamiento, son de fácil colocación y retirada, por lo que el paciente se lo puede poner él mismo, si es capaz de alcanzarse los pies al reclinarse, y reajustar la presión según se vaya perdiendo (fig. 5). La rigidez obtenida con estos dispositivos se acerca a la obtenida con vendas de estiramiento corto, con el beneficio adicional de que la presión se puede reajustar a lo largo del día3,4,44.
- -
Compresión neumática intermitente
Se trata de dispositivos formados por cámaras de aire que rodean la pierna, conectadas a un sistema que produce una presión gradual de proximal a distal, alternada con intervalos sin presión, lo que consigue una activación pasiva de la bomba muscular. Además de la profilaxis de la trombosis, se ha observado una mejora del flujo arterial45. Al aumentar y disminuir repetidamente la presión, favorece el drenaje venoso y linfático y descongestiona el edema46. Su principal interés es la adyuvancia con otros sistemas de compresión en pacientes inmóviles o en las situaciones en las que los otros tipos de terapia compresiva no pueden ser empleados, como el edema en situación de arteriopatía periférica grave47.
Además de los dispositivos para clínicas y consultas médicas, también existen dispositivos domésticos que pueden prescribirse de forma temporal o a largo plazo y ser utilizados de forma independiente por los pacientes o sus familiares. La duración de la aplicación es de 30-60 min y debe repetirse hasta 3veces al día3.
Dudas que surgen en la práctica clínica- -
¿Cuánta presión se necesita para tratar las úlceras no venosas de la pierna?
No hay estudios sobre la presión óptima. Sin embargo, para heridas de otras etiologías esto no se ha estudiado en profundidad. En los casos en los que tengamos una herida de otra causa, por ejemplo, vasculitis, e insuficiencia venosa crónica, la presión debería estar más cerca de los 40mmHg.
Sin embargo, los pacientes con úlceras inflamatorias no suelen tolerar inicialmente valores de presión en reposo elevados, por lo que también pueden utilizarse para la terapia sistemas de compresión con valores de presión en reposo bajos, en torno a 20mmHg48,49. En la práctica clínica diaria, esto se suele aplicar bien con variantes «lite» de vendajes multicomponente, vendas de compresión con cierres de velcro o medias de compresión médica de clase 148,49.
- -
¿Medias prefabricadas o a medida?
Para un adecuado ajuste de la media, cada extremidad debe medirse individualmente. Si las circunferencias y longitudes medidas corresponden a las medidas estándar, debe seleccionarse una media de compresión estándar. Las medias de compresión a medida solo son necesarias si existen discrepancias significativas. Es importante que la medición se realice tras haber reducido al máximo el edema3.
- -
¿Tejido circular o plano?
A la hora de prescribir una media de compresión terapéutica, las medias de tejido circular se consideran el tratamiento estándar. Las medias de compresión de tejido plano solo deben prescribirse en situaciones especiales. Estas incluyen cambios circunferenciales importantes en la extremidad o extremidades con forma cónica o pliegues tisulares profundos, como puede observarse en la IVC grave, linfedema o flebolinfedema pronunciado y en pacientes obesos, entre otros3.
- -
¿Medias de compresión con puntera cerrada o abierta?
El uso de medias de compresión con puntera cerrada se considera un tratamiento estándar y ofrece las siguientes ventajas: no se necesita un segundo calcetín en climas fríos, se tolera bien incluso en presencia de hallux valgus y proporciona compresión también en la zona del antepié y los dedos3. En caso de molestias en los dedos (especialmente en presencia de dedos en martillo) o si se necesitan dispositivos para facilitar su colocación, es preferible el uso de una media sin puntera.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.