El linfangioma circunscrito (LC) es una lesión pseudotumoral derivada de una malformación, que consiste en diversos quistes del tejido cutáneo y subcutáneo, ocasionalmente tras insulto o estasis adquiridos que afectan al sistema linfático. A menudo se encuentra en la cabeza, cuello, tronco y axilas. Sin embargo, los linfangiomas vulvares son un hallazgo infrecuente1. El LC vulvar puede ser asintomático o causar malestar o prurito2, requiriendo confirmación histopatológica. No es raro el diagnóstico erróneo de condilomatosis, particularmente en sus formas verrugosas. Son frecuentes las recidivas entre todas las modalidades de tratamiento2. Presentamos dos casos de LC vulvar muy dolorosos, e inicialmente diagnosticados como condilomas, que se resolvieron completamente tras la terapia de láser con CO2.
El caso #1 fue una mujer de alrededor de 40 años que acudió con historia de 2 años de lesiones vulvares de manifestación periódica. Reportó la presencia de prurito y dolor vulvar intenso. La exploración física reveló la presencia de diversas papulovesículas traslúcidas y coalescentes en los dos labios menores (fig. 1). Inicialmente se sospechó condiloma acuminado, pero al tratarse de lesiones no acetoblancas, se decidió realizar una biopsia. El examen histopatológico condujo al diagnóstico de LC (fig. 2). La imagen de resonancia magnética pélvica reflejó estructuras tubuloquísticas bilaterales superficiales en la vulva. No se identificaron lesiones ocupantes de espacio en el drenaje linfático. Se realizó una única sesión de vaporización por láser de CO2 de onda continua, hasta la desaparición de todas las papulovesículas. Se realizará seguimiento de la paciente en nuestro centro.
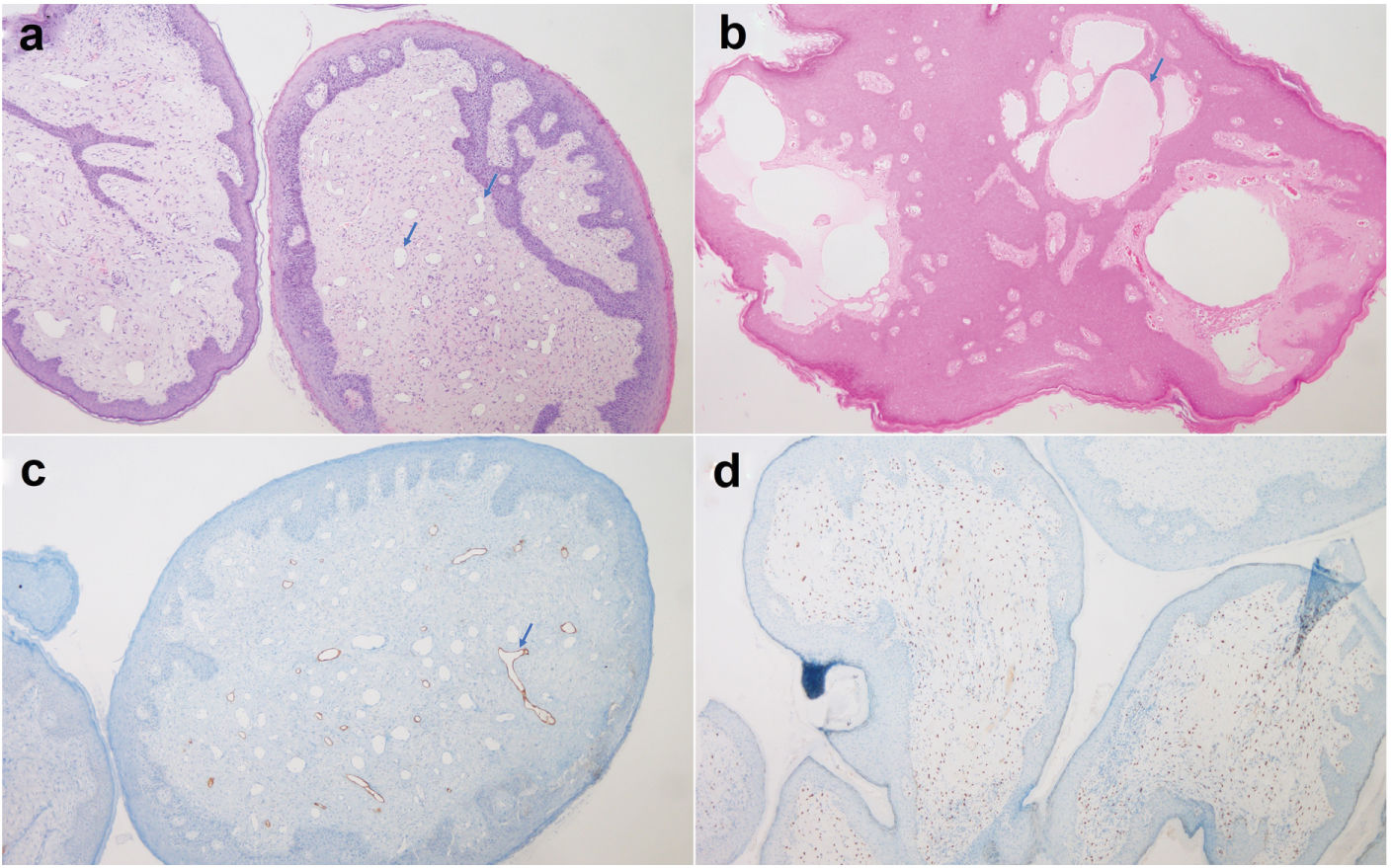
Hallazgos microscópicos de linfangioma circunscrito. (A y B) Examen histopatológico que revela la presencia de una lesión polipoide con proliferación vascular cutánea y vasos dilatados compuestos por una capa única de células endoteliales (ver flechas). (C) Positividad parcheada para D2-40. (D) Receptores de progesterona expresados por las células estromales.
El caso #2 fue otra mujer de alrededor de 40 años con antecedentes clínicos de linfoedema crónico en los miembros inferiores, que acudió a nuestra consulta debido a la extensión del edema a los genitales, y aparición de lesiones vulvares muy dolorosas. La exploración ginecológica reveló la presencia de papulovesículas vulvares edematosas a ambos lados de los labios mayores y menores. Inicialmente diagnosticada de condilomatosis vulvar, la paciente recibió imiquimod, sin respuesta satisfactoria. El examen histopatológico reveló la presencia de vasos linfáticos agrandados en la dermis papilar, que condujo al diagnóstico de linfangioma circunscrito adquirido. Se utilizó asa diatérmica para tratarlo, que causó una remisión temporal. Cinco años después, la paciente reflejó LC vulvar recurrente, que fue exitosamente tratado con una única sesión de vaporización por láser CO2 de onda continua, no habiéndose reportado episodios adicionales hasta la fecha.
El linfangioma circunscrito (LC) congénito es un defecto del desarrollo que afecta los vasos linfáticos cutáneos, aunque muchos casos no se manifiestan hasta la adultez. Se han identificado mutaciones activantes no hereditarias en PIK3CA que afectan a las células endoteliales linfáticas3, causando hiperplasia linfática y originando formación quística debido a la estasis de líquido. Por contra, el LC adquirido está desencadenado por un trastorno linfático4 tras la incidencia de procesos locales tales como cirugía pélvica, radioterapia, tuberculosis, enfermedad de Crohn fistulosa, o neoplasia obstructiva5. Los casos #1 y #2 describen un LC congénito de aparición tardía y un LC adquirido debido a linfedema crónico, respectivamente. La fisiopatología y las opciones terapéuticas son las mismas para ambos subtipos.
El LC vulvar puede aparecer a casi cualquier edad2. Se presenta con vesículas traslúcidas o serosas de pared fina, difusas o agrupadas y de tamaño milimétrico. A veces el LC puede tener un aspecto verrugoso debido a la hiperqueratosis. Las lesiones pueden presentarse sin síntomas ni prurito, sensación de quemazón, sensibilidad, secreción o dispareunia5. Los resultados histopatológicos muestran hiperplasia de la epidermis y vasos linfáticos dilatados o distorsionados e irregulares en la dermis papilar, formando quistes no comunicados. Los canales linfáticos pueden ser identificados por su endotelio graso con expresión de podoplanina (D2-40), PROX1, y VEGFR-3.
Los LC vulvares adquiridos asociados a neoplasia se deben normalmente a afecciones malignas pélvicas y anogenitales tras radioterapia o linfadenectomía6. Se ha reportado la aparición de linfangiosarcoma en un caso de LC de larga duración7. En presencia de un LC vulvar sin historia previa de daño linfático, deberá considerarse un proceso obstructivo en el drenaje linfático8. Utilizamos imagen de resonancia magnética en lugar de tomografía computarizada para estudiar mejor el sistema linfático y los tejidos blandos proximales a los sitios de una posible obstrucción.
El LC puede simular condilomatosis recidivante, blanda e hiperqueratósica. Las condiciones tales como herpes, impétigo, dermatitis de contacto, eritema multiforme, erupción fija por fármacos y algunas enfermedades bullosas autoinmunes y tumores pueden remedar también el LC. La dermatoscopia de LC muestra la combinación de lagunas y estructuras vasculares en el 71% de los casos. Otras características comunes incluyen la presencia de líneas blancas y signo de hipopión9.
Las indicaciones terapéuticas para el LC incluyen motivos cosméticos, presencia de síntomas, infecciones recurrentes o disfunción psicosexual. También se han utilizado a menudo cirugía10, escleroterapia y diversos tratamientos destructivos. Las recidivas locales son frecuentes, duplicando los enfoques no quirúrgicos la tasa de recidiva de la cirugía2, ya que esta última puede eliminar las cisternas linfáticas comunicantes profundas, que son consideradas la causa principal de dichas recidivas. El segundo caso muestra el modo en que la persistencia de la causa subyacente en el LC adquirido puede repercutir también en las recidivas, probablemente. Utilizamos terapia ablativa de láser CO2 como alternativa menos invasiva que la cirugía, bien tolerada y segura. El láser CO2 induce vaporización de agua intracelular, puede penetrar en la dermis reticular, sellar los vasos linfáticos, e inducir la esclerosis de los canales vasculares del LC11. Los parámetros del láser no están estandarizados, y varían mucho entre facultativos.
Deberá sospecharse linfangioma circunscrito vulvar en presencia de condilomatosis sin respuesta al tratamiento. En el LC vulvar sin historia previa de daño linfático, deberá descartarse un proceso obstructivo en el drenaje linfático. La ablación con láser CO2 es mínimamente invasiva, efectiva y segura para tratar el LC. Sin embargo, son necesarios más estudios para determinar el tratamiento a largo plazo más efectivo del LC vulvar.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.