Las manchas de Janeway (MJ) fueron descritas por primera vez en 1899 por Edward Janeway en pacientes con endocarditis infecciosa1. Actualmente forman parte de los criterios menores diagnósticos de esta entidad (Criterios de Duke modificados) junto con otro tipo de manifestaciones cutáneas como los nódulos de Osler1–3. Sin embargo, en las últimas décadas se han descrito casos similares a MJ en relación con otras patologías infecciosas.
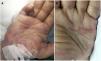
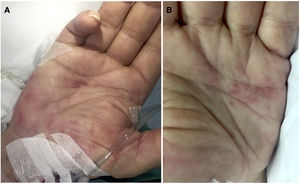
Un varón de 69 años consultaba por deterioro del estado general, fiebre y tiritona de 24h de evolución sin otra clínica acompañante. En la exploración física el paciente presentaba taquipnea, deterioro del nivel de conciencia (escala de Glasgow: 12 puntos) y una presión arterial de 90/60mmHg. En las pruebas complementarias solicitadas en urgencias destacaban leucocitosis con neutrofilia, elevación de procalcitonina, alteraciones hidroelectrolíticas y acidosis metabólica. Un ecocardiograma transtorácico no detectó presencia de vegetaciones. Fue ingresado en la Unidad de Cuidados Intensivos con el juicio clínico de sepsis de foco desconocido (escala quick SOFA 3 puntos) y se pautó antibioterapia empírica. Posteriormente, solicitaron valoración por la aparición de lesiones cutáneas no dolorosas a nivel de palmas. La exploración dermatológica reveló máculas anulares milimétricas de tonalidad eritematoviolácea afectando a ambas eminencias hipotenares (fig. 1 A y B), así como una lesión lineal hemorrágica en la uña del tercer dedo de mano derecha compatible con una hemorragia en astilla. No presentaba afectación plantar. Se realizó biopsia cutánea identificando la presencia de células inflamatorias, predominantemente polimorfonucleares neutrófilos, en dermis papilar formando un microabsceso sin presencia de vasculitis ni émbolos de fibrina (fig. 2 A y B). La epidermis y el glomus no presentaron alteraciones. La tinción de Gram resultó negativa. Estos hallazgos histológicos apoyaban el diagnóstico de MJ.
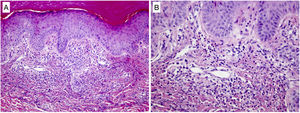
Estudio histológico. (A) La biopsia no demostró anomalías epidérmicas. Se observaba una infiltración neutrofílica dérmica superficial y focal que formaba microabscesos mal definidos, sin signos de vasculitis (HEx100). (B) A mayor aumento (HEx200), se confirmó la ausencia de vasculitis identificando también ligera cariorrexis y eosinófilos aislados.
Respecto a las pruebas complementarias, tanto el cultivo microbiológico de una de las lesiones como los hemocultivos fueron negativos. Se realizaron ecocardiogramas transtorácicos y transesofágicos seriados, descartando la presencia de endocarditis, así como un estudio oftalmológico que no evidenció alteraciones. Los controles analíticos evidenciaron un deterioro progresivo de la función renal (creatinina 3,2mg/dl) así como un cociente PaO2/FiO2<300mmHg. Posteriormente, una tomografía axial computarizada reveló un foco infeccioso pulmonar y, tras realizar una broncoscopia, se aislaron Enterobacter asburiae y Klebsiella pneumoniae en el cultivo del lavado broncoalveolar.
En base a los hallazgos clínicos, histológicos y de las pruebas complementarias se estableció el diagnóstico final de sepsis de origen respiratorio (escala SOFA 4 puntos) con lesiones cutáneas tipo MJ asociadas. Las lesiones cutáneas se resolvieron en pocos días pero el paciente desarrolló múltiples complicaciones y falleció tras 4 meses de ingreso.
Las MJ constituyen el principal signo cutáneo de endocarditis infecciosa junto a los nódulos de Osler1,2. Tradicionalmente se ha asociado la presencia de nódulos de Osler a cuadros de endocarditis subagudos y las MJ a cuadros agudos1,3. Su prevalencia oscila entre el 5-15% de los pacientes afectos de endocarditis infecciosa aunque se cree que podría estar infraestimada3. La patogenia exacta de las manifestaciones cutáneas asociadas a la endocarditis infecciosa todavía es motivo de controversia1,4,5. Clínicamente, las MJ se corresponden con máculas eritematosas, indoloras, de pequeño tamaño, localizadas en palmas y plantas. La duración de las lesiones es variable (días-semanas), desapareciendo sin lesión residual1,3–6. Los hallazgos histológicos clásicos incluyen la presencia de microabscesos dérmicos sin evidencia de vasculitis, aunque publicaciones recientes defienden la diversidad de patrones histológicos posibles1,3,6. La presencia de cultivo microbiológico positivo es inconstante. Aunque inicialmente estas lesiones se describieron en relación con la endocarditis infecciosa, su presencia no se limita únicamente a esta enfermedad. En los últimos años se han descrito casos de lesiones tipo MJ asociados a diversas patologías infecciosas: 2 casos relacionados con septicemia estafilocócica y otros 2 casos tras procedimientos endovasculares (tabla 1)7–10. En todos estos pacientes, la endocarditis infecciosa fue razonablemente descartada. Nuestro caso se incluiría en este grupo de lesiones tipo MJ no asociadas a endocarditis infecciosa con la particularidad de ser causadas por una sepsis respiratoria no estafilocócica.
Casos de manchas de Janeway sin evidencia de endocarditis
| Manifestaciones clínicas | Biopsia cutánea | Estudios microbiológicos | Pruebas complementarias | Diagnóstico final | |
|---|---|---|---|---|---|
| Reddy et al. (2013) | Máculas eritematosas, pápulas y vesículas en palmas y plantasFiebre, disnea y tos productiva | Necrosis epidérmica, absceso neutrofílico en dermis reticular con presencia de cocobacilos grampositivos en el centro. No evidencia de vasculitis | Staphylococcus aureus resistente a meticilina en cultivo de esputo, hemocultivos y cultivo cutáneo | Radiografía de tórax: consolidaciones en lóbulos inferiores de ambos pulmones. Ecocardiograma transtorácico y transesofágico negativos | Manchas de Janeway secundarias a septicemia estafilocócica |
| Yamamoto et al. (2014) | Manchas rojo-azuladas no dolorosas en palmas y plantas, hemorragias subconjuntivales y eritema con descamación en cuero cabelludo y extremidadesMalestar general y fiebre | No | Staphylococcus aureus sensible a meticilina en hemocultivos | No | Septicemia estafilocócica secundaria a eritrodermia psoriásica con manchas de Janeway asociadas |
| Mathes et al. (2016) | Múltiples máculas eritematosas y pápulas en mano derecha tras retirada de catéter arterial radial derecho para monitorización invasiva de la presión arterialNo síntomas sistémicos | No | Cultivo cutáneo: Staphylococcus aureus sensible a meticilina | Ecografía: seudoaneurisma de la arteria radial con extravasación | Manchas de Janeway secundarias a aneurisma radial infectado |
| Hernández-Ramírez et al. (2017) | Manchas de Janeway en planta de pie izquierdo un mes después de anulación de los vasos demórales izquierdos durante cirugía cardíaca para oxigenación por membrana extracorpóreaFiebre | No | Hemocultivos y cultivo cutáneo: Pseudomonas aeruginosa | Ecocardiograma transesofágico y transtorácico: no signos de endocarditisTomografía computarizada; seudoaneurisma de la arteria femoral izquierda | Manchas de Janeway localizadas tras oxigenación por membrana extracorpórea |
| Nuestro caso (2021) | Máculas eritematovioláceas anulares en eminencias hipotenares, lesión lineal hemorrágica en la uña del tercer dedo derecho. No afectación plantarMalestar general, fiebre y tiritona | Polimorfonucleares neutrófilos formando un microabsceso en dermis papilar. No evidencia de vasculitis ni fibrina. Epidermis y glomus sin alteraciones | Hemocultivos y cultivo cutáneo: negativosCultivo de líquido obtenido de lavado bronquioalveolar mediante broncoscopia: Enterobacter asburiae, Klebsiella pneumoniae | Ecocardiograma transtorácico y transesofágico: no signos de endocarditisTomografía computarizada: foco infeccioso pulmonarEstudio oftalmológico: sin alteraciones | Manchas de Janeway secundarias a sepsis respiratoria |
Presentamos el primer caso descrito hasta el momento de lesiones tipo MJ en relación con una sepsis respiratoria. Queremos reseñar que ante la aparición de lesiones compatibles con MJ debemos considerar, además de la endocarditis infecciosa, otras posibles causas como procesos infecciosos de diverso origen y valorar el antecedente de procedimientos endovasculares recientes como posible puerta de entrada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.