En 1939, Hailey y Hailey describieron una entidad cutánea no descrita previamente en cuatro pacientes vinculados, con lesiones que aparecieron normalmente en los pliegues y que empeoraron en verano, a las que denominaron “pénfigo crónico familiar benigno”1.
Conocido actualmente como “pénfigo familiar benigno (PFB)” o “enfermedad de Hailey–Hailey (EHH)”, se trata de una enfermedad rara, con patrón autosómico dominante, penetrancia completa, y expresividad variable, debido a la mutación del gen ATP2CA1, que codifica una bomba Ca2+ dependiente del magnesio, secuestrando Ca2+ dentro del aparato de Golgi2,3.
Se trata de una enfermedad que genera una elevada comorbilidad en los pacientes, y para la que no existe aún algoritmo terapéutico estandarizado. Presentamos un caso clínico de esta entidad, refractaria a múltiples tratamientos, y con destacada respuesta clínica al inhibidor de fosfodiesterasa-4 (PDE-4) apremilast.
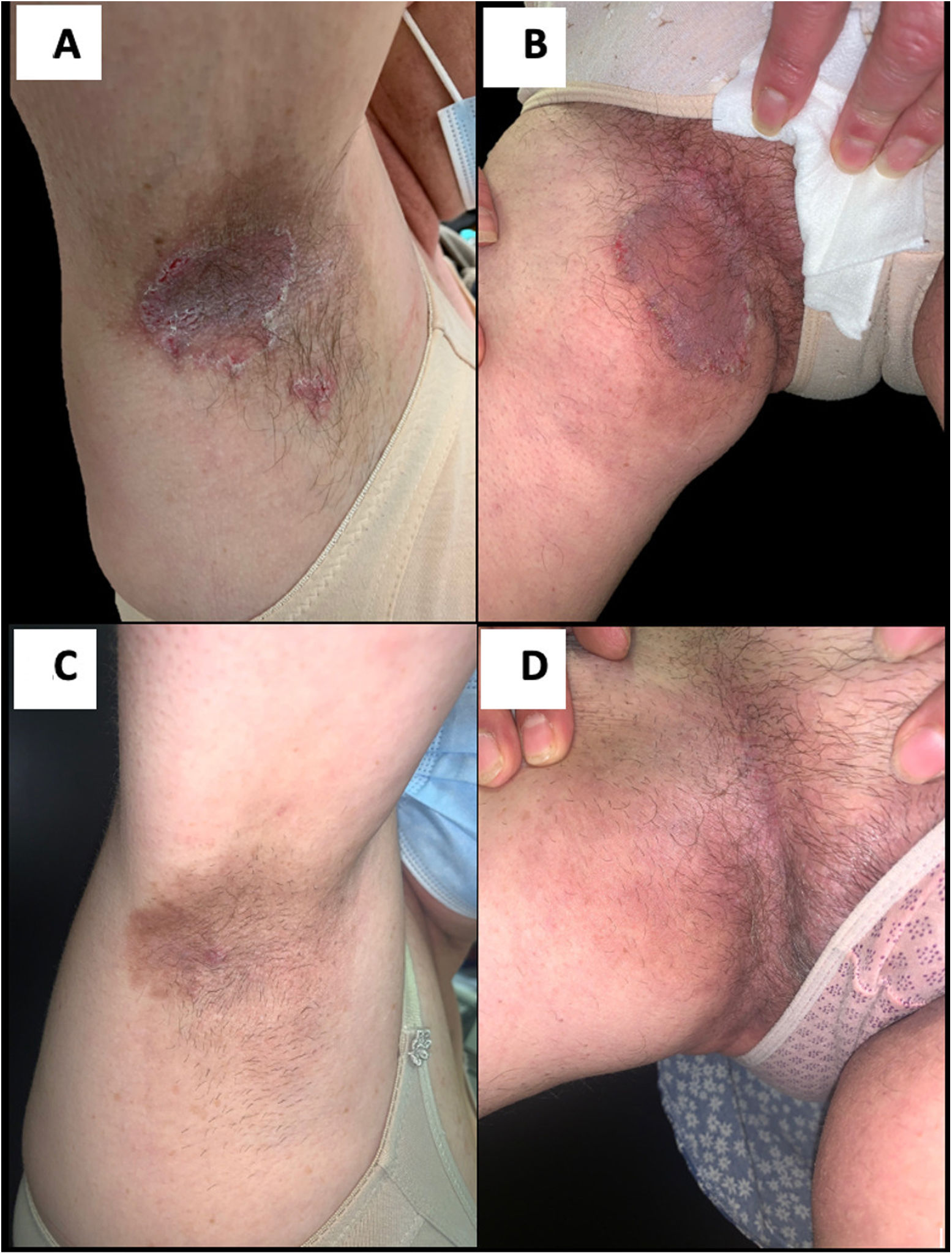
Una mujer de 54 años acudió al departamento de Dermatología para evaluación de lesiones cutáneas. Reportó la presencia de las mismas desde la infancia (8–10 años) y su localización en zonas intertriginosas. No reportó antecedentes familiares, ni tenía hijos. Se trataba de placas eritematosas, con bordes bien definidos, algunas erosiones superficiales, que normalmente maceraban cada verano, con exudado de olor fétido e infección secundaria (fig. 1A, B). A lo largo de su vida, había sido tratada con antibióticos tópicos y sistémicos, corticosteroides tópicos y medidas antisépticas, sin respuestas satisfactorias.
Placas pardo-rojizas con erosiones superficiales y aspecto macerado, localizadas en los pliegues axilares (A) e ingle (B) antes de iniciarse el tratamiento con apremilast. Obsérvese la mejora de las lesiones transcurridos 6 meses de tratamiento con 30mg de apremilast dos veces diarias (C y D).
En una exploración inicial se tomaron muestras de escamas cutáneas de uno de los pliegues axilares, para descartar una infección fúngica (que resultaron negativas), analíticas (que resultaron normales) y biopsia para estudio microbiológico (que resultó negativa) y examen anatomopatológico. En el estudio histopatológico, se evidenciaron grietas intraepidérmcas por acantolisis suprabasal amplia, con “imagen de una pared de ladrillo en ruinas” característica, debido a la falta de cohesión de los queratinocitos. De igual modo, se observó papilomatosis importante con presencia de células basales que conformaron vellosidades, y se proyectaron a la luz de la ampolla. Se observó un infiltrado linfocítico perivascular discreto en la dermis superficial. Los estudios de inmunofluorescencia resultaron negativos.
Sospechándose PFB, se comenzó tratamiento inicial con corticosteroides tópicos (metilprednisolona) y antibióticos (gentamicina) cada 12h, hasta tener el resultado de la biopsia.
Seguidamente, debido a la mala evolución y ya con el resultado confirmatorio de la biopsia, la paciente recibió 3 ciclos de toxina botulínica, administrándose inicialmente 80IU en cada axila e ingle. La segunda y tercera administración de dicha toxina (200IU) se realizó transcurridos 4 y 8 meses, sin respuesta alguna.
Sucesivamente, se prescribieron a la paciente diversos regímenes terapéuticos progresivos a lo largo de los tres años siguientes, todos ellos sin respuesta satisfactoria: cotrimoxazol, dapsona, terapia fotodinámica, metotrexato, magnesio, naltrexona, terapia de láser con dióxido de carbono (CO2), etanercept, ciclosporina y oxibutinina.
Finalmente se decidió iniciar terapia de rescate con apremilast, inicialmente con dosis de inducción, y seguidamente con dosis de mantenimiento de 30mg cada 12h, con respuesta muy buena. Se utilizó la escala PGA (physical global assessment) para evaluar la eficacia del tratamiento, en la que 0 indica clara; 1, casi clara; 2, compromiso moderado; 3, ligera mejora; 4, sin cambios; y 5, empeoramiento de la enfermedad. La puntuación PGA basal fue de 4, con rápida mejora (PGA 2 transcurrido un mes de tratamiento con dosis de 30mg cada 12h) y mantenimiento a lo largo del tiempo (PGA a 1, 3 y 6 meses).
De igual modo, la escala visual analógica (EVA) de dolor reportó niveles basales de 8/10, mejorando a 4/10 transcurrido un mes de tratamiento, de 2/10 a los 3 meses de tratamiento y de 1/10 a los 6 meses.
La tolerancia fue buena, sin efectos adversos reportados.
El PFB es una entidad clínica incapacitante, con tratamiento malamente definido hasta la fecha.
En sus formas leves, normalmente se inicia tratamiento tópico con antibióticos, corticosteroides e inmunomoduladores tópicos4.
En pacientes con enfermedad de moderada a grave, se ha postulado toxina botulínica en los últimos años como tratamiento de primera línea5. En casos recalcitrantes, el rango terapéutico es amplio: antibióticos, retinoides, inmunomoduladores sistémicos, tratamientos físicos (fotodinámica, terapia láser, etc.), etc.6. Entre ellos, apremilast, un inhibidor de PDE-4 ampliamente utilizado para el tratamiento de la psoriasis en placas y la artritis psoriásica, que reduce la producción de citocinas proinflamatorias tales como el factor de necrosis tumoral (TNF)-α, interleucina (IL)-12/23, IL-12, e incrementa los niveles antiinflamatorios de IL-10, que están implicados en el PFB7.
En 2018, Kieffer J. et al.8 publicaron los primeros casos de PBF tratados con apremilast, y desde entonces se han registrado algunos informes y series de casos en la literatura, con respuesta generalmente favorable y buen perfil de efectos secundarios.
Por ello, concluimos con este artículo la conveniencia de incluir apremilast como parte del arsenal terapéutico para PBF. Creemos que son necesarios estudios basados en la evidencia para confirmar esta hipótesis.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.