Pocos estudios han evaluado la correlación entre la gravedad de las manifestaciones cutáneas de la insuficiencia venosa crónica (IVC) en las extremidades inferiores medida conjuntamente utilizando la clasificación Clinical, Etiologic, Anatomic and Pathophysiologic (CEAP) classification y Venous Clinical Severity Score (VCSS), sus factores de riesgo y el flujo venoso determinado mediante ecografía doppler. El objetivo de este estudio fue comparar la gravedad clínica evaluada mediante CEAP y VCSS, y los factores de riesgo conocidos para IVC y la gravedad del reflujo venoso.
MétodosSe llevó a cabo un estudio prospectivo de 250 pacientes con IVC caracterizada de C2 a C6 conforme a la clasificación CEAP, que acudieron a los Departamentos de Dermatología y Medicina Vascular del Hospital Privado Universitario de Córdoba de abril de 2013 a diciembre de 2014. Se realizaron las pruebas Chi-cuadrado y Kruskal-Wallis, así como un análisis de regresión logística multivariante para examinar las relaciones entre estas variables.
ResultadosLos factores significativamente asociados a la gravedad clínica fueron: edad avanzada, hipertensión, obesidad, sedentarismo, historia de infección de tejidos blandos, trombosis venosa profunda (TVP), úlcera previa y antecedentes familiares de úlcera venosa. Ambas puntuaciones reflejaron una buena correlación entre la gravedad clínica y la presencia de reflujo venoso superficial, profundo o perforante. La edad avanzada, el sexo masculino y los antecedentes de TVP fueron factores de riesgo significativos para el reflujo venoso en los pacientes con enfermedad leve.
ConclusionesAdemás del reflujo venoso, los factores de riesgo moderado modificables, tales como la obesidad, el sedentarismo y la hipertensión, están asociados a la gravedad de la IVC. Las manifestaciones cutáneas leves pueden acompañar al reflujo venoso de moderado a severo, especialmente en los varones de mediana edad, o edad avanzada, con antecedentes de TVP.
Few studies have evaluated the correlation between the severity of cutaneous manifestations of chronic venous disease (CVD) of the lower limbs measured by the Clinical, Etiologic, Anatomic and Pathophysiologic classification (CEAP) and the Venous Clinical Severity Score (VCSS) combined, its risk factors, and venous reflux determined by Doppler ultrasonography. The purpose of this study was to compare the clinical severity assessed by CEAP and VCSS with known risk factors for CVD and the severity of venous reflux.
MethodsA prospective study was carried out on 250 patients with CVD characterized as C2 to C6 according to the CEAP classification, who attended the departments of Dermatology and Vascular Medicine at the Hospital Privado Universitario de Córdoba from April 2013 to December 2014. Chi-square test, Kruskal–Wallis analysis and multivariate logistic regression analysis were performed to examine the relations between these variables.
ResultsRisk factors significantly associated with clinical severity included older age, hypertension, obesity, sedentarism, history of soft tissue infection, deep vein thrombosis (DVT), previous ulcer, and family history of venous ulcer. Both scores showed a good correlation between clinical severity and the presence of superficial, deep or perforating venous reflux. Older age, male gender and a history of DVT were significant risk factors for venous reflux in patients with mild disease.
ConclusionsIn addition to venous reflux, modifiable risk factors such as obesity, sedentarism, and hypertension are associated with CVD severity. Mild cutaneous manifestations may accompany moderate to severe venous reflux, especially in middle-aged or older men with a history of DVT.
El espectro de las entidades clínicas que pueden causar una insuficiencia venosa crónica (IVC) en los miembros inferiores es muy amplio. Estas entidades causarán una hipertensión venosa, lo que a su vez conllevará a diversas manifestaciones cutáneas, incluyendo desde problemas estéticos hasta úlceras crónicas1,2. Por lo tanto, la IVC se definirá como un conjunto de síntomas y signos secundarios a causas anatómicas y/o alteraciones funcionales de los sistemas venosos superficial, profundo o perforante3.
Los factores de riesgo asociados con el desarrollo de la IVC incluyen la edad avanzada, el género femenino, la obesidad, la multiparidad, el sedentarismo, los antecedentes de tromboflebitis superficial (TFS), la trombosis venosa profunda (TVP) o la embolia pulmonar (EP), una fractura o inmovilización mediante escayola, los procedimientos quirúrgicos de articulaciones o del sistema venoso de los miembros inferiores, una ocupación que requiera estar de pie por mucho tiempo y los antecedentes familiares de varices, úlcera venosa o ambas2,4,5.
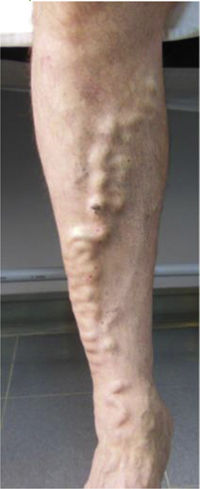
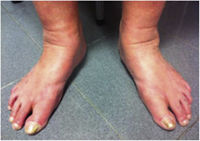
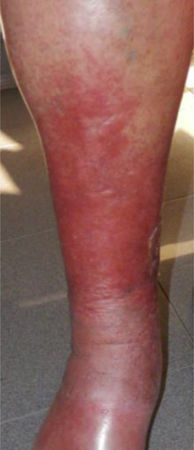
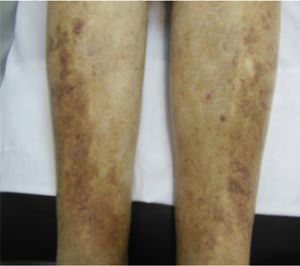
La IVC se puede categorizar utilizando la clasificación de la Clinical, Etiologic, Anatomic and Pathophysiologic classification (CEAP); esta tiene en cuenta las características clínicas, etiológicas, anatómicas y fisiopatológicas. La clasificación de la CEAP se desarrolló en 1994 por el comité internacional ad hoc del American Venous Forum, y cuenta con el respaldo de la Society for Vascular Surgery6. Los signos clínicos que se pueden observar en las extremidades afectadas se dividen en 7 clases, dentro de la que se incluyen: signos no visibles o palpables de enfermedad venosa (C0), telangiectasias o varices <3mm (C1), varices >3mm (C2), edema (C3), dermatitis o eccema por estasis, dermatitis ocre (DO) o lipodermatoesclerosis (LDS) (C4), úlcera venosa curada (C5) y úlcera venosa activa (C6) (tabla 1).
Clasificación de la CEAP
| Clase clínica de la CEAP | Manifestaciones cutáneas |
|---|---|
| C0 | Signos no visibles o palpables de enfermedad venosa |
| C1 | Telangiectasias o venas varicosas <3mm (venas reticulares) |
| C2 | Venas varicosas >3mm (venas varicosas) |
| C3 | Edema |
| C4 | C4a: Dermatitis de estasis o eccema (DE) o dermatitis ocre (DO)C4b: Lipodermatosclerosis (LDE) |
| C5 | Úlcera venosa curada |
| C6 | Úlcera venosa activa |
CEAP: Clinical, Etiologic, Anatomic and Pathophysiologic; IVC: insuficiencia venosa crónica.
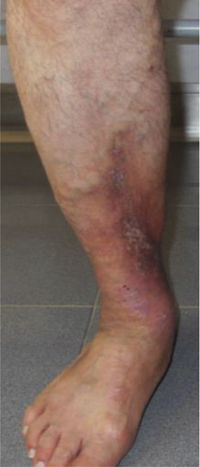
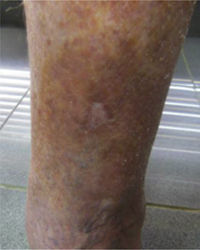
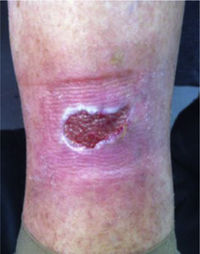
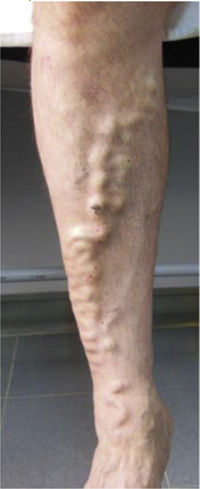
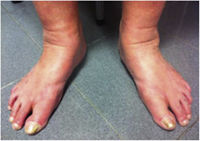
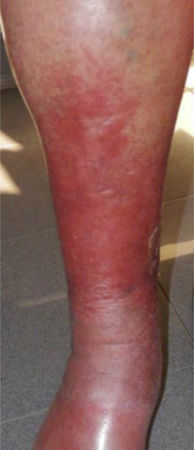
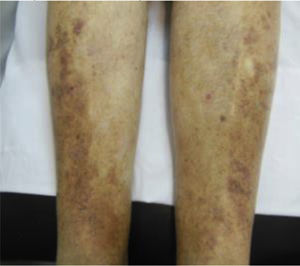
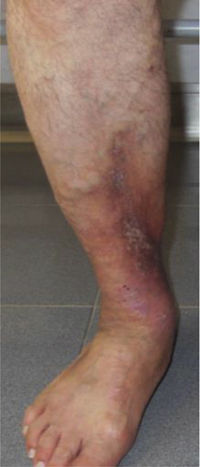
Este estudio incluyó un total 250 pacientes de 18 o más años que presentaban manifestaciones cutáneas de IVC clasificadas entre C2 a C6 de acuerdo con la CEAP: C2 (Venas varicosas >3mm)
; C3 (Edema): ; C4a (Dermatitis de estasis): ; C4a (Dermatitis ocre): ; C4b (Lipodermatosclerosis): ; C5 (Úlcera venosa curada): ; C6 (Úlcera venosa activa): .Fuente: Rutherford et al.6.
En el año 2000, Rutherford desarrolló una nueva herramienta para medir la gravedad de la enfermedad venosa conocida como el Venous Clinical Severity Score (VCSS), que se considera complementaria a la clasificación CEAP. El objetivo de esta herramienta fue cuantificar la progresión y el tratamiento de la enfermedad venosa crónica. En el año 2010, esta fue revisada y actualizada por Vásquez. En la VCSS se incluyen 10 criterios: 9 criterios clínicos que se puntúan de 0 a 3 (ausente, leve, moderado y grave), y el último criterio hace referencia al uso de medidas de compresión. Los criterios clínicos consisten en la presencia de dolor, venas varicosas, edema, pigmentación de la piel, inflamación, induración, el número de úlceras activas, el tiempo de duración de las úlceras y el tamaño de las úlceras activas. El rango de los posibles valores que se pueden obtener con esta escala va de 0 a 30 (tabla 2)7,8.
Clasificación de la VCSS
| Ausente=0 | Leve=1 | Moderado=2 | Grave=3 | |
|---|---|---|---|---|
| Dolor | No | Ocasional (no restringe la actividad o que no requiere analgésicos) | Diario, limitación moderada de la actividad, o requiere analgésicos ocasionales | Diario, limitación grave de la actividad o requiere el uso regular de analgésicos |
| Venas varicosas | No | Pocas, dispersas | Múltiples limitadas a la pantorrilla o el muslo | Extensas afectan a la pantorrilla o al muslo |
| Edema | No | Limitado al pie y al tobillo | Por encima del tobillo, por debajo de la rodilla | Se extienden hasta la rodilla y por encima de esta |
| Pigmentación cutánea | No | Área perimaleolar | Difusas sobre el 1/3 inferior de la pantorrilla | Distribución más amplia por encima del 1/3 inferior de la pantorrilla |
| Inflamación | No | Área perimaleolar | Difusas sobre el 1/3 inferior de la pantorrilla | Distribución más amplia por encima del 1/3 inferior de la pantorrilla |
| Induración | Ninguna | Área perimaleolar | Difusas sobre el 1/3 inferior de la pantorrilla | Distribución más amplia por encima del 1/3 inferior de la pantorrilla |
| Número de úlceras activas | 0 | 1 | 2 | 3 o más |
| Duración de las úlceras | No | <3 meses | >3 meses, pero <1 año | >1 año |
| Tamaño de la úlcera activa | No | Diámetro <2cm | Diámetro 2-6cm | Diámetro >6cm |
| Terapia de compresión | No | Uso intermitente de medias | Usa medias la mayoría de los días | Cumplimiento total |
VCSS: Venous Clinical Severity Score.
La ecografía doppler es la modalidad diagnóstica inicial por imagen de elección en pacientes con sospecha de IVC. Se utiliza para confirmar el diagnóstico y evaluar su etiología y gravedad. Proporciona información sobre la extensión anatómica de la enfermedad y el compromiso del sistema venoso profundo, superficial y perforante1,9–11.
El objetivo del presente estudio fue correlacionar la gravedad clínica de la IVC clasificada según la CEAP y la VCCS, con la presencia de reflujo venoso determinado mediante el uso de la ecografía doppler.
Materiales y métodosSe realizó un estudio prospectivo en el que se incluyeron un total de 250 pacientes, mayores de 18 años, y que presentaban manifestaciones cutáneas de IVC clasificadas de C2 a C6 según la CEAP. Los pacientes que fueron incluidos habían acudido, entre abril del 2013 hasta diciembre del 2014, a los servicios de Dermatología y de Medicina Vascular del Hospital Privado Universitario de Córdoba. Los criterios de exclusión fueron pacientes con CEAP clase C2 a C6, pero sin una ecografía doppler de los miembros inferiores, el embarazo, el primer mes posparto, la presencia de fiebre, una insuficiencia cardíaca (clase III-IV de la New York Heart Association), el deterioro de la función hepática (elevación de ALT y/o AST mayor o igual a 2 veces el valor normal), la alteración de la función renal (MDRD menor o igual a 15ml/min/1,73m2), una úlcera de etiología arterial, el linfedema y la TVP o tromboflebitis superficial (TFS) en los 3 meses previos.
La gravedad clínica se determinó según la clasificación de la CEAP y la VCSS. Las variables evaluadas fueron la edad, el sexo, el índice de masa corporal (IMC) y los antecedentes personales de hipertensión arterial, el diagnóstico de diabetes mellitus, el sedentarismo (definido como menos de 150min de actividad física aeróbica a lo largo de la semana, que es la cantidad de actividad física recomendada por la Organización Mundial de la Salud para adultos mayores de 18 años), la enfermedad tromboembólica venosa, la infección de tejidos blandos, la presencia de úlceras en los miembros inferiores, una fractura o la inmovilización mediante una escayola, el procedimiento quirúrgico de una articulación o del sistema venoso de los miembros inferiores, la multiparidad (3 o más nacimientos). También se recopiló información sobre los antecedentes familiares de varices o úlceras venosas. Así mismo, se registraron síntomas asociados como el dolor, el picor, la presencia de calambres o de pesadez de miembros inferiores.
La ecografía doppler venosa se realizó, en decúbito supino y de pie, en todos los casos por el mismo operador que desconocía los resultados de la clasificación de la CEAP o la VCSS de cada paciente.
El reflujo de los sistemas superficiales y profundos se categorizó como ausente, leve, moderado o grave según la velocidad de flujo en milisegundos. Se consideró reflujo positivo o relevante desde el punto de vista funcional, cuando este era mayor de 500 milisegundos, correspondiendo a casos moderados y graves. El reflujo de los sistemas perforantes se describió únicamente como presente o ausente, ya que su medición no está estandarizada internacionalmente.
Todos los sujetos fueron evaluados por los mismos 2 observadores, uno del servicio de dermatología y otro del servicio de medicina vascular.
Para poder estudiar la asociación entre la CEAP y la VCSS y las otras variables se utilizó la prueba del Chi-cuadrado y el análisis de la varianza no paramétrico de Kruskal-Wallis. Se utilizó el criterio de Akaike para determinar las variables que tuvieran una mayor asociación con la gravedad clínica. Para el estudio de los factores de riesgo de reflujo venoso en pacientes con enfermedad clínica leve, se realizó un análisis de regresión logística multivariante. En todos los casos se trabajó con α=5%.
Dado que la información de los estudios prospectivos, principalmente a nivel nacional, acerca de las características clínicas cutáneas de la IVC utilizando la combinación de las clasificaciones de la CEAP y la VCSS, de los factores de riesgo y de la correlación clínico-funcional de esta enfermedad es limitada, se decidió realizar el presente estudio. La principal utilidad de este estudio está en que nos permitirá conocer mejor las manifestaciones cutáneas asociadas a la IVC, así como permitirá una mejor correlación con las enfermedades de base de los pacientes (diabetes, obesidad, hipertensión, etc.). Así mismo, la correlación con las alteraciones anatómico-funcionales detectadas en la ecografía doppler, podría ayudar en el diagnóstico precoz y en el tratamiento adecuado de esta entidad, mejorando así la calidad de vida de los pacientes.
ResultadosDe los 250 pacientes incluidos en este estudio, 171 (68,4%) eran mujeres. La edad promedio fue de 59±15,43 años con un rango de 22 a 93 años.
En cuanto a la clasificación de la CEAP, 99 (39,6%) fueron clase C2, 25 (10%) fueron C3, 98 (39,2%) fueron C4, 16 (6,4%) fueron C5 y 12 (4,8%) fueron C6. Además, dentro de la clase C4, el 19,4% tenía DE, el 25,5% DO y el 55,1% LDS. Todos los pacientes tenían una puntuación en la VCSS en un rango de valores de 1 a 15 puntos.
En el 88,8% de los casos las lesiones cutáneas fueron bilaterales. El 41% de los individuos refirió presentar dolor asociado a los cambios cutáneos, el 14,9% sensación de pesadez, el 12,1% prurito y el 2,5% calambres en las piernas.
El reflujo del sistema venoso superficial de moderado a grave se observó en el 53,6% de los individuos, mientras que el sistema profundo se vio afectado en el 34,4% de los casos. El sistema venoso perforante estuvo comprometido en el 88,4% de los casos.
En cuanto a la correlación entre las diferentes variables y la clasificación de la CEAP, la edad avanzada, la hipertensión arterial, la obesidad, el sedentarismo, las múltiples gestaciones, el antecedente de infección de tejidos blandos, la TVP/EP, la presencia de una úlcera previa, una cirugía venosa y el antecedente familiar de úlcera venosa, mostraron una asociación estadísticamente significativa con la severidad de la afectación cutánea en el análisis univariado. Así mismo, la presencia de dolor en los miembros inferiores y la localización de las lesiones también se asociaron con la gravedad clínica medida por la CEAP (tablas 3 y 4). El sexo, la diabetes, los antecedentes de fractura o de inmovilización mediante escayola, cirugía mayor de una articulación, la TFS, otros síntomas como prurito, pesadez o calambres y los antecedentes familiares de varices no se correlacionaron con la gravedad de la IVC. Para determinar cuál de las variables estudiadas tuvo una asociación más significativa con la gravedad clínica según la clasificación de la CEAP, se utilizó el criterio de Akaike, el cuál demostró que las variables más significativas fueron: la edad, el sedentarismo, la hipertensión arterial y el antecedente personal de una úlcera localizada en el miembro inferior.
Frecuencias absolutas de los factores de riesgo de la gravedad clínica de acuerdo con la clasificación de la CEAP
| Variable | CEAP | Chi-cuadrado | Valor de p | ||||
|---|---|---|---|---|---|---|---|
| 2 | 3 | 4 | 5 | 6 | |||
| Sexo | |||||||
| Femenino | 72 | 18 | 61 | 9 | 11 | 6,82 | 0,14 |
| Masculino | 27 | 7 | 37 | 7 | 1 | ||
| IMC | |||||||
| Normal | 45 | 4 | 16 | 2 | 1 | 33,80 | <0,0001* |
| Sobrepeso | 34 | 12 | 36 | 7 | 4 | ||
| Obeso | 20 | 9 | 46 | 7 | 7 | ||
| Hipertensión | |||||||
| No | 82 | 15 | 43 | 4 | 5 | 41,80 | <0,0001* |
| Sí | 17 | 10 | 55 | 12 | 7 | ||
| Diabetes | |||||||
| No | 97 | 22 | 86 | 14 | 11 | 8,19 | 0,08 |
| Sí | 2 | 3 | 12 | 2 | 1 | ||
| TVP/EP | |||||||
| No | 95 | 24 | 94 | 16 | 9 | 11,79 | 0,02a |
| Sí | 4 | 1 | 4 | 0 | 3 | ||
| Tromboflebitis superficial | |||||||
| No | 93 | 23 | 86 | 15 | 12 | 3,79 | 0,43 |
| Sí | 6 | 2 | 12 | 1 | 0 | ||
| Escayola/fractura | |||||||
| No | 85 | 24 | 88 | 15 | 10 | 3,02 | 0,55 |
| Sí | 14 | 1 | 10 | 1 | 2 | ||
| Úlcera previa | |||||||
| No | 99 | 25 | 95 | 10 | 8 | 60,84 | <0,0001* |
| Sí | 0 | 0 | 3 | 6 | 4 | ||
| Infección de partes blandas | |||||||
| No | 97 | 25 | 80 | 12 | 9 | 25,15 | 0,008* |
| Sí | 1 | 0 | 18 | 4 | 3 | ||
| Cirugía mayor de una articulación | |||||||
| No | 93 | 20 | 82 | 13 | 12 | 8,89 | 0,06 |
| Sí | 6 | 5 | 16 | 3 | 0 | ||
| Cirugía del sistema venoso | |||||||
| No | 92 | 18 | 76 | 12 | 9 | 12,25 | 0,01* |
| Sí | 7 | 7 | 22 | 4 | 3 | ||
| Antecedente familiar de venas varicosas | |||||||
| No | 44 | 14 | 42 | 8 | 2 | 5,39 | 0,25 |
| Sí | 55 | 11 | 56 | 8 | 10 | ||
| Antecedente familiar de úlcera venosa | |||||||
| No | 98 | 25 | 85 | 14 | 6 | 37,99 | <0,0001* |
| Sí | 1 | 0 | 13 | 2 | 6 | ||
| Multiparidad | |||||||
| No | 49 | 12 | 25 | 2 | 5 | 15,04 | 0,006* |
| Sí | 23 | 6 | 36 | 7 | 6 | ||
| Sedentarismo | |||||||
| No | 62 | 15 | 24 | 5 | 0 | 42,27 | <0,000* |
| Sí | 37 | 10 | 74 | 11 | 12 | ||
| Localización de las lesiones | |||||||
| Bilateral | 92 | 22 | 88 | 12 | 8 | 10,79 | 0,03* |
| Unilateral | 7 | 3 | 10 | 4 | 4 | ||
| Dolor | |||||||
| No | 63 | 18 | 57 | 9 | 0 | 21,58 | 0,04* |
| Sí | 36 | 7 | 40 | 7 | 12 | ||
| Otros síntomas | |||||||
| Calambres | 3 | 0 | 2 | 0 | 1 | 5,35 | 0,9 |
| Picor | 12 | 4 | 13 | 2 | 0 | ||
| Pesadez | 13 | 4 | 15 | 3 | 2 | ||
| No | 70 | 16 | 68 | 11 | 9 | ||
CEAP: Clinical, Etiologic, Anatomic and Pathophysiologic; IMC: índice de masa corporal; TVP/EP: trombosis venosa profunda/embolia pulmonar.
Medias y desviación estándar para la edad de las diferentes clases de la CEAP (análisis de la varianza no paramétrico de Kruskal-Wallis)
| Clase de CEAP | N.° | Edad media | DE | Valor H | Valor de p |
|---|---|---|---|---|---|
| 2 | 99 | 51,43 | 14,30 | 47,22 | <0,0001* |
| 3 | 25 | 58,96 | 14,59 | ||
| 4 | 98 | 64,49 | 14,47 | ||
| 5 | 16 | 67,00 | 11,28 | ||
| 6 | 12 | 70,08 | 8,36 |
CEAP: Clinical, Etiologic, Anatomic and Pathophysiologic; DE: desviación estándar.
Por otro lado, el reflujo de los sistemas venosos superficial, profundo y perforante de moderado a grave, observado durante la ecografía doppler, también se correlacionó con la gravedad de las manifestaciones dermatológicas (tablas 5 y 6).
Frecuencias absolutas para cada clase de la CEAP dependiendo de gravedad del reflujo en el sistema venoso de las extremidades inferiores
| Variable | Clase de CEAP | Chi-cuadrado | Valor de p | ||||
|---|---|---|---|---|---|---|---|
| 2 | 3 | 4 | 5 | 6 | |||
| Presencia de reflujo en el sistema superficial | |||||||
| No | 68 | 16 | 28 | 2 | 2 | 47,07 | <0,0001* |
| Sí | 31 | 9 | 70 | 14 | 10 | ||
| Gravedad del reflujo superficial | |||||||
| Ausente | 7 | 0 | 1 | 0 | 0 | 57,23 | <0,0001* |
| Leve | 62 | 16 | 27 | 2 | 2 | ||
| Moderado | 20 | 7 | 42 | 11 | 5 | ||
| Grave | 10 | 2 | 28 | 3 | 5 | ||
| Presencia de reflujo en el sistema profundo | |||||||
| No | 80 | 18 | 52 | 8 | 6 | 20,45 | <0,0001* |
| Sí | 19 | 7 | 46 | 8 | 6 | ||
| Gravedad del reflujo profundo | |||||||
| Ausente | 5 | 2 | 6 | 1 | 1 | 27,79 | 0,005* |
| Leve | 76 | 15 | 46 | 7 | 5 | ||
| Moderado | 17 | 5 | 38 | 8 | 5 | ||
| Grave | 1 | 2 | 8 | 0 | 1 | ||
| Presencia de reflujo en el sistema perforante | |||||||
| No | 21 | 5 | 3 | 0 | 0 | 21,28 | <0,001* |
| Sí | 78 | 20 | 95 | 16 | 12 | ||
CEAP: Clinical, Etiologic, Anatomic and Pathophysiologic.
Frecuencias absolutas de los factores de riesgo para la gravedad clínica según la VCSS
| Variable | VCSS | Chi-cuadrado | Valor de p | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | |||
| Sexo | |||||||||||||||||
| Femenino | 2 | 46 | 34 | 13 | 15 | 10 | 18 | 13 | 6 | 2 | 2 | 3 | 1 | 3 | 1 | 15,33 | 0,4 |
| Masculino | 1 | 14 | 16 | 5 | 8 | 13 | 12 | 5 | 4 | 0 | 0 | 0 | 0 | 1 | 0 | ||
| Hipertensión | |||||||||||||||||
| No | 2 | 48 | 38 | 11 | 11 | 9 | 14 | 7 | 3 | 0 | 1 | 1 | 1 | 2 | 0 | 36,51 | 0,001* |
| Sí | 1 | 12 | 12 | 7 | 12 | 14 | 16 | 11 | 7 | 2 | 1 | 2 | 0 | 2 | 1 | ||
| Diabetes | |||||||||||||||||
| No | 2 | 58 | 49 | 18 | 18 | 22 | 29 | 15 | 6 | 1 | 2 | 2 | 1 | 4 | 1 | 39,17 | 0,009* |
| Sí | 1 | 2 | 1 | 0 | 5 | 1 | 1 | 3 | 4 | 1 | 0 | 1 | 0 | 0 | 0 | ||
| TVP/EP | |||||||||||||||||
| No | 3 | 59 | 47 | 17 | 23 | 21 | 30 | 16 | 10 | 2 | 2 | 1 | 1 | 3 | 1 | 36,23 | 0,03* |
| Sí | 0 | 1 | 3 | 1 | 0 | 2 | 0 | 2 | 0 | 0 | 0 | 2 | 0 | 1 | 0 | ||
| TFS | |||||||||||||||||
| No | 3 | 57 | 46 | 16 | 23 | 19 | 26 | 16 | 8 | 2 | 2 | 3 | 1 | 4 | 1 | 10,13 | 0,8 |
| Sí | 0 | 3 | 4 | 2 | 0 | 4 | 4 | 2 | 2 | 0 | 0 | 0 | 0 | 0 | 0 | ||
| Escayola/Fractura | |||||||||||||||||
| No | 3 | 51 | 44 | 18 | 21 | 19 | 28 | 17 | 9 | 1 | 1 | 3 | 1 | 3 | 1 | 13,49 | 0,5 |
| Sí | 0 | 9 | 6 | 0 | 2 | 4 | 2 | 1 | 1 | 1 | 1 | 0 | 0 | 1 | 0 | ||
| Úlcera previa | |||||||||||||||||
| No | 3 | 60 | 50 | 17 | 23 | 21 | 28 | 16 | 8 | 2 | 1 | 2 | 1 | 2 | 1 | 43,45 | 0,01* |
| Sí | 0 | 0 | 0 | 1 | 0 | 2 | 2 | 2 | 2 | 0 | 1 | 1 | 0 | 2 | 0 | ||
| Infección de partes blandas | |||||||||||||||||
| No | 3 | 59 | 49 | 15 | 22 | 20 | 23 | 12 | 9 | 1 | 2 | 2 | 1 | 3 | 0 | 46,61 | 0,02* |
| Sí | 0 | 0 | 1 | 3 | 1 | 3 | 7 | 6 | 1 | 1 | 0 | 1 | 0 | 1 | 1 | ||
| Cirugía mayor de una articulación | |||||||||||||||||
| No | 2 | 55 | 47 | 15 | 20 | 18 | 29 | 11 | 8 | 2 | 2 | 3 | 1 | 4 | 1 | 23,33 | 0,1 |
| Sí | 1 | 5 | 3 | 3 | 3 | 5 | 1 | 7 | 2 | 0 | 0 | 0 | 0 | 0 | 0 | ||
| Cirugía del Sistema venoso | |||||||||||||||||
| No | 3 | 56 | 45 | 12 | 18 | 15 | 24 | 14 | 9 | 1 | 2 | 2 | 1 | 2 | 1 | 22,90 | 0,08 |
| Sí | 0 | 4 | 5 | 6 | 5 | 8 | 6 | 4 | 1 | 1 | 0 | 1 | 0 | 2 | 0 | ||
| [0,1-18]IMC | |||||||||||||||||
| Normal | 1 | 25 | 21 | 3 | 5 | 3 | 5 | 1 | 2 | 0 | 1 | 0 | 0 | 0 | 0 | 51,84 | 0,008* |
| Sobrepeso | 1 | 25 | 15 | 9 | 5 | 12 | 13 | 4 | 5 | 0 | 0 | 1 | 0 | 2 | 1 | ||
| Obesidad | 1 | 10 | 14 | 6 | 13 | 8 | 12 | 13 | 3 | 2 | 1 | 2 | 1 | 2 | 0 | ||
| Antecedente familiar de venas varicosas | |||||||||||||||||
| No | 2 | 27 | 26 | 8 | 11 | 7 | 10 | 11 | 4 | 1 | 0 | 1 | 0 | 1 | 0 | 11,31 | 0,7 |
| Sí | 1 | 33 | 24 | 10 | 12 | 16 | 20 | 7 | 6 | 1 | 2 | 2 | 1 | 3 | 1 | ||
| Antecedente familiar de úlcera venosa | |||||||||||||||||
| No | 3 | 60 | 49 | 17 | 19 | 22 | 23 | 17 | 9 | 2 | 1 | 1 | 1 | 2 | 0 | 56,08 | <0,0001* |
| Sí | 0 | 0 | 1 | 1 | 4 | 1 | 7 | 1 | 1 | 0 | 1 | 2 | 0 | 2 | 1 | ||
| Multiparidad | |||||||||||||||||
| No | 2 | 31 | 22 | 8 | 7 | 2 | 7 | 5 | 2 | 1 | 1 | 1 | 1 | 2 | 0 | 18,01 | 0,1 |
| Sí | 0 | 15 | 12 | 5 | 8 | 8 | 11 | 8 | 4 | 1 | 1 | 2 | 0 | 1 | 1 | ||
| Sedentarismo | |||||||||||||||||
| No | 1 | 41 | 29 | 8 | 4 | 8 | 9 | 2 | 3 | 0 | 0 | 0 | 0 | 0 | 0 | 47,42 | <0,0001* |
| Sí | 2 | 19 | 21 | 10 | 19 | 15 | 21 | 16 | 7 | 2 | 2 | 3 | 1 | 4 | 1 | ||
| Localización | |||||||||||||||||
| Bilateral | 3 | 55 | 46 | 15 | 21 | 21 | 26 | 15 | 9 | 2 | 1 | 3 | 0 | 3 | 0 | 23,44 | 0,1 |
| Unilateral | 0 | 5 | 4 | 3 | 2 | 2 | 4 | 3 | 1 | 0 | 1 | 0 | 1 | 1 | 1 | ||
| Dolor | |||||||||||||||||
| No | 3 | 53 | 23 | 8 | 14 | 19 | 15 | 6 | 3 | 1 | 0 | 0 | 0 | 0 | 0 | 73,06 | <0,0001* |
| Sí | 0 | 7 | 27 | 9 | 9 | 4 | 15 | 12 | 7 | 1 | 2 | 3 | 1 | 4 | 1 | ||
| Otros síntomas | |||||||||||||||||
| Calambres | 0 | 1 | 3 | 0 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 0 | 32,34 | 0,8 |
| Ninguno | 2 | 44 | 31 | 11 | 16 | 17 | 19 | 14 | 9 | 2 | 1 | 2 | 1 | 3 | 1 | ||
| Pesadez | 0 | 7 | 7 | 3 | 5 | 4 | 4 | 4 | 0 | 0 | 1 | 1 | 0 | 0 | 0 | ||
| Picor | 0 | 7 | 9 | 4 | 2 | 2 | 6 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | ||
CEAP: Clinical, Etiologic, Anatomic and Pathophysiologic; IMC: índice de masa corporal; TVP/EP: trombosis venosa profunda/embolia pulmonar; VCSS: Venous Clinical Severity Score.
Así mismo, en cuanto a las categorías incluidas dentro de la categoría C4 de la clasificación de la CEAP, observamos que los pacientes con LDE eran con mayor frecuencia del sexo femenino (p=0,04), obesos (p=0,001), sedentarios (p<0,0001), y tenían antecedentes familiares de úlcera venosa (p=0,03), en comparación con los pacientes que tenían DO o DE.
Cuando se compararon estas variables con la escala VCSS, las que se asociaron con una mayor gravedad clínica fueron: la edad, la obesidad, la hipertensión, la diabetes, el sedentarismo, los antecedentes personales de TVP/EP, el antecedente personal de una úlcera, las infecciones de partes blandas y los antecedentes familiares de úlcera venosa. Además, la existencia de dolor en las piernas se asoció significativamente con el valor de la VCSS (tabla 7). El sexo, la multiparidad, los antecedentes de fractura o de inmovilización mediante una escayola, o la cirugía mayor de una articulación, la TFS, la cirugía del sistema venoso, otros síntomas exceptuando el dolor, la afectación bilateral y los antecedentes familiares de varices no se correlacionaron con la gravedad cutánea de la IVC. Se utilizó el criterio de Akaike para determinar cuál de las variables estudiadas tenía una relación más fuerte con la VCSS y se demostró que las más significativas fueron la edad, la obesidad, el sedentarismo, el dolor, el antecedente personal de una úlcera y los antecedentes familiares de úlcera venosa. El análisis de la varianza no paramétrico de Kruskal-Wallis de la edad para diferentes valores de la VCSS dio como resultado un p=0,002.
Frecuencias absolutas para cada valor de VCSS en relación con la gravedad del reflujo
| Variable | VCSS | Chi-cuadrado | Valor de p | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | |||
| Presencia de reflujo en el sistema superficial | |||||||||||||||||
| 0 | 2 | 43 | 36 | 10 | 7 | 4 | 6 | 2 | 3 | 1 | 0 | 0 | 0 | 1 | 0 | 65,13 | <0,0001 |
| 1 | 1 | 17 | 14 | 8 | 16 | 19 | 24 | 16 | 7 | 1 | 2 | 3 | 1 | 3 | 1 | ||
| Gravedad de reflujo superficial | |||||||||||||||||
| Ausente | 0 | 4 | 3 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 97,49 | <0,0001 |
| Leve | 2 | 40 | 33 | 9 | 7 | 4 | 6 | 2 | 3 | 1 | 0 | 0 | 0 | 1 | 0 | ||
| Moderado | 0 | 13 | 10 | 5 | 10 | 7 | 18 | 10 | 5 | 1 | 2 | 2 | 1 | 0 | 0 | ||
| Grave | 1 | 3 | 4 | 3 | 6 | 12 | 6 | 6 | 2 | 0 | 0 | 1 | 0 | 3 | 1 | ||
| Presencia de reflujo en el sistema profundo | |||||||||||||||||
| 0 | 3 | 53 | 38 | 11 | 14 | 6 | 15 | 8 | 8 | 2 | 1 | 1 | 0 | 2 | 1 | 47,46 | <0,0001 |
| 1 | 0 | 7 | 12 | 7 | 9 | 17 | 15 | 10 | 2 | 0 | 1 | 2 | 1 | 2 | 0 | ||
| Gravedad del reflujo profundo | |||||||||||||||||
| Ausente | 1 | 3 | 3 | 1 | 1 | 0 | 1 | 1 | 3 | 0 | 1 | 0 | 0 | 0 | 0 | 78,30 | 0,0007 |
| Leve | 2 | 50 | 36 | 9 | 13 | 6 | 14 | 7 | 5 | 2 | 0 | 1 | 0 | 2 | 1 | ||
| Moderado | 0 | 6 | 11 | 6 | 8 | 14 | 12 | 8 | 2 | 0 | 1 | 2 | 1 | 1 | 0 | ||
| Grave | 0 | 1 | 0 | 1 | 1 | 3 | 3 | 2 | 0 | 0 | 0 | 0 | 0 | 1 | 0 | ||
| Presencia de reflujo en el sistema perforante | |||||||||||||||||
| 0 | 2 | 13 | 11 | 1 | 1 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 32,65 | 0,01 |
| 1 | 1 | 47 | 39 | 17 | 22 | 22 | 30 | 18 | 10 | 2 | 2 | 3 | 1 | 4 | 1 | ||
VCSS: Venous Clinical Severity Score.
*Representa el valor de p que es estadísticamente significativo.
Finalmente, la presencia de reflujo moderado o grave en todos los sistemas venosos presentó una asociación estadísticamente significativa con un mayor valor en la VCSS (tabla 7).
De los 126 pacientes con características clínicas graves de IVC, representados por C4, C5 y C6, 82 pacientes (65%) eran del sexo femenino. El antecedente de una cirugía del sistema venoso también fue un hallazgo más frecuente entre las pacientes del sexo femenino que en los del sexo masculino (p=0,0022). No hubo diferencias significativas en el resto de las variables estudiadas.
Además, 124 de los pacientes presentaron síntomas cutáneos leves (C2 y C3). Se realizó un análisis de regresión logística multivariable para determinar los factores de riesgo de reflujo moderado a grave en este subgrupo de individuos. El género masculino (p=0,004) se asoció con un mayor riesgo de reflujo superficial de moderado a grave, mientras que la edad avanzada (p=0,013) y los antecedentes de TVP o EP se asociaron estadísticamente con el reflujo del sistema venoso profundo (p=0,05).
DiscusiónEn este estudio se pudo evidenciar que la edad, la obesidad, la hipertensión, el estilo de vida sedentario y los antecedentes de infección de tejidos blandos, la TVP/EP, el haber presentado una úlcera previa localizada el miembro inferior y los antecedentes familiares de úlcera venosa, fueron las variables que demostraron una asociación significativa con las clasificaciones de la CEAP y de la escala VCSS. En estudios previos, otros grupos de investigación han informado hallazgos similares. Sánchez Lozano et al., en un estudio prospectivo multicéntrico español en 1.560 pacientes, demostraron que el incremento de la edad, la obesidad, el sedentarismo, los antecedentes personales de TVP/EP y los antecedentes familiares de IVC se asociaron significativamente con estadios más avanzados en la CEAP y la escala VCSS12. Criqui et al. realizaron un estudio de base poblacional en San Diego (EE. UU.) en el cual se incluyeron un total de 2.434 individuos y se encontró que la edad, la hipertensión, el sedentarismo, la multiparidad, los antecedentes familiares de IVC y la obesidad fueron los factores de riesgo que se relacionaron a las clases de CEAP más graves13. Robertson et al. compararon 120 pacientes con úlceras venosas (C6) con 224 individuos con venas varicosas (C2), y reportaron una asociación con los antecedentes de TVP/EP, de hipertensión, de obesidad y de sedentarismo14.
En cuanto a los síntomas de la IVC, se observó que el dolor fue el síntoma más frecuente, y este se asoció de manera significativa con la presencia de manifestaciones cutáneas más graves. Los otros síntomas sugestivos de IVC no se asociaron con una mayor gravedad clínica. Resultados similares fueron reportados por Chiesa et al. en un estudio poblacional de 12.496 pacientes en Italia y una revisión retrospectiva de 100 casos de LDE atendidos en la Clínica Mayo15,16.
La gravedad de las manifestaciones cutáneas medidas por la clasificación de la CEAP y la escala VCSS se asoció con la presencia de reflujo venoso en los 3 sistemas. El estudio español RELIEF, en el que participaron 482 pacientes, demostró resultados similares en relación con la gravedad de la CEAP y el deterioro funcional. Robertson et al., encontraron una asociación entre la gravedad clínica y el reflujo del sistema venoso profundo y de la combinación del sistema superficial/profundo13,16.
En el presente estudio también se observó una correlación entre la gravedad clínica y la presencia de reflujo del sistema venoso perforante. Sin embargo, en 2 estudios previos no se encontraron diferencias entre las diferentes clases de la CEAP en relación con el reflujo de este sistema venoso. Probablemente, estas discrepancias puedan deberse al hecho de que la medición del reflujo del sistema perforante no está estandarizada internacionalmente, y también a que su interpretación sigue sin estar del todo clara14,17.
Dentro del subgrupo de pacientes con clínica grave (CEAP 4-6), la única diferencia significativa fue una mayor frecuencia de cirugía vascular del sistema venoso en pacientes de sexo femenino (p 0,0022). Es interesante tener en cuenta que, si bien la cirugía puede empeorar la gravedad de la IVC, esta también puede ser un factor de confusión, ya que se realizará en los casos de mayor gravedad.
El análisis de regresión logística multivariante en el subgrupo de pacientes con manifestaciones dermatológicas leves de IVC demostró que el sexo masculino es un factor de riesgo de reflujo venoso superficial, y la edad y los antecedentes de TVP/EP son factores de riesgo de reflujo venoso profundo. Hasta donde sabemos, este es el primer estudio que informa esta asociación.
En referencia a los hallazgos relacionados con la presentación clínica, se destaca que, aunque ambas clasificaciones tuvieron una correlación significativa con la gravedad de la enfermedad venosa; en ciertos casos, como se mencionó anteriormente, incluso la afectación cutánea leve puede estar asociada con un reflujo venoso moderado a grave. Este resultado es de particular importancia, ya que el género masculino, así como la escasez de signos físicos, podrían conllevar a los especialistas a subestimar la presencia de enfermedad venosa subyacente.
ConclusionesEste estudio confirma la asociación entre los diversos factores de riesgo conocidos de la IVC con la gravedad clínica evaluada por la clasificación de la CEAP. La principal contribución de este estudio fue permitir el correlacionar la gravedad de la IVC utilizando la clasificación de la CEAP y la puntuación de la VCSS combinadas, así como las alteraciones funcionales en los 3 sistemas venosos determinados por la ecografía doppler.
Además, es importante que los médicos tengan en cuenta que, en algunos pacientes, a pesar de que las manifestaciones dermatológicas de la IVC sean leves, estos pueden tener un reflujo venoso moderado o incluso grave; en particular habrá que tenerlo en cuenta en aquellos pacientes de sexo masculino, que sean de mediana edad o en aquellos mayores que asocien antecedentes de TVP/EP.
Es importante destacar que los factores de riesgo modificables como la hipertensión, la obesidad y la inactividad física se asocian con una mayor severidad de las manifestaciones cutáneas, y el tratamiento adecuado de estas condiciones puede ser importante para prevenir o retrasar la progresión de la enfermedad.
AutoríasCada una de las personas que aparecen como autor o autora han contribuido directamente al contenido intelectual del trabajo, ha aprobado el contenido del manuscrito que se somete al proceso editorial y da su consentimiento para que su nombre aparezca en la autoría de este.
Conflicto de interesesLos autores no tienen conflicto de intereses.