La lipoatrofia semicircular (LS) puede tener presentaciones clínicas variadas, sin criterios diagnósticos claros. Se han propuesto varios factores etiopatogénicos, incluyendo determinados ambientes laborales. En este manuscrito se pretende describir las características de un brote de casos sospechosos de LS que se inició en mayo de 2008 entre trabajadores del Ayuntamiento de Madrid. Con base en la experiencia acumulada, se describen las acciones realizadas por el Servicio de Salud Laboral y se proponen unos criterios clínicos con implicación pronóstica que permitan categorizar los casos.
Material y métodoEstudio observacional retrospectivo tipo serie de casos que incluye datos recogidos de forma prospectiva de los pacientes revisados en el Servicio de ITS/Dermatología del Ayuntamiento Madrid entre 2008 y 2021. Se lleva a cabo la descripción de las medidas realizadas desde Salud Laboral. A través del registro y análisis estadístico de las variables recogidas durante la evaluación clínica de los pacientes, se proponen unos patrones clínicos definidos.
ResultadosSe estudiaron 75 mujeres y un hombre, seguidas en su mayoría durante un período con mediana de 37 meses. Los síntomas locales fueron poco frecuentes (14,5%). Se propone la clasificación de las pacientes en 4 grupos: LS típica, LS unilateral, lipoatrofia en banda en miembros inferiores y lipoatrofia inespecífica. Al comparar los 2 primeros grupos con los 2 últimos, pudo constatarse una evolución clínica más favorable (76 versus 25,8% de mejoría total o parcial de las lesiones), además de una asociación negativa con la presencia de hipertrofia del tejido subcutáneo (p<0,001).
DiscusiónLa LS típica (que puede ser frecuentemente unilateral) tiene por lo general una evolución favorable y unas características definidas que permiten diferenciarla de otros cuadros de lipoatrofia. Las medidas descritas realizadas por el Servicio de Salud Laboral contribuyeron a dicha evolución. En nuestra serie la LS no se asoció a la presencia de hipertrofia grasa de la región de los muslos. Los criterios de clasificación propuestos permiten a priori diferenciar los casos de LS (con una probable evolución favorable) de otros en forma de depresiones de la superficie cutánea que en muchos casos son persistentes.
The clinical presentations of Lipoatrophia semicircularis (LS) vary, and diagnostic criteria are unclear. Several etiopathogenic factors, including occupational environmental ones, have been suggested. We aimed to describe a cluster of cases of suspected LS that started to appear in May 2008 among employees of the city council of Madrid, Spain. We report the actions taken by the council's Occupational Health Service and propose clinical categories with prognostic implications.
Material and methodRetrospective observational case series study including prospectively collected data from patients evaluated between 2008 and 2021 at the Madrid City Council STI/Dermatology Department. Information on measures taken by the Occupational Health Service is detailed. The recording of clinical variables for statistical analysis and the proposal of defined clinical patterns were carried out.
ResultsWe studied the cases of 75 women and one man, most of whom attended follow-up visits for a median of 37 months. Local symptoms were observed in just 14.5% of patients. The cases were classified into 4 groups: typical LS, unilateral LS, band-like lipoatrophy in the lower limbs, and nonspecific LS. Clinical outcomes were more often favorable in the first 2 groups, in which 76% of patients achieved total or partial improvement of lesions (vs. 25.8% in the last 2 groups). LS was negatively associated with the presence of hypertrophic subcutaneous adipose tissue (P<.001).
DiscussionTypical LS, which can often be unilateral, generally has a satisfactory outcome. The clinical characteristics of this form distinguish it from other types of lipoatrophy. Measures taken by the Occupational Health Service contributed to favorable outcomes. In this series, LS was not associated with marked subcutaneous adipose tissue hypertrophy in the thighs. Our proposed categories may help distinguish between cases of LS with a favorable prognosis and other cases presenting with skin surface depressions, which are often persistent.
La lipoatrofia semicircular (LS) es una entidad descrita en 1974 por Gschwandtner y Münzberger1, caracterizada por la presencia de áreas deprimidas en la superficie cutánea con una disposición peculiar en forma de bandas alargadas horizontales, generalmente simétricas, localizadas en la cara anterior y lateral de los muslos y que afecta preferentemente a mujeres jóvenes. Sin embargo, se han incluido bajo este diagnóstico casos en los que las lesiones se presentaban de forma unilateral, en localizaciones diferentes2 o con presentación en forma de varias bandas paralelas3, por lo que las lesiones pueden confundirse con variaciones normales del espesor del tejido subcutáneo que aparecen como depresiones o indentaciones de la superficie cutánea4. Su diagnóstico es fundamentalmente clínico y no se han descrito exploraciones complementarias que ayuden a confirmarlo.
Entre sus causas se ha propuesto la presión repetitiva en zonas concretas por el contacto con el borde de la mesa o silla3, sobre todo si la postura de trabajo es inadecuada5. También se ha descrito su asociación con la presión ejercida por diferentes prendas de ropa6–8 y con microtraumatismos repetidos9,10.
Aunque se han publicado casos aislados, también se han reportado agrupaciones de casos supuestamente relacionados con un determinado ambiente laboral, en forma de brotes «epidémicos»11 en personas con trabajo sedentario de oficina. Estos brotes se han relacionado con el trabajo con equipos informáticos y, sobre todo, con la permanencia en edificios dotados de climatización y con escasa facilidad para la ventilación natural (edificios llamados «inteligentes»)12. Algunos autores han propuesto que la exposición a corrientes eléctricas o campos electromagnéticos causada por equipos informáticos o su cableado, máxime si esta se produce en un ambiente de baja humedad relativa, es la causa inductora de las lesiones observadas.
No hemos encontrado en la literatura publicada hasta la fecha unos criterios diagnósticos homogéneos que permitan diferenciar los casos de LS de otras lesiones o áreas deprimidas de la superficie cutánea.
Durante el mes de mayo de 2008 hubo un brote de casos sospechosos de LS entre el personal administrativo de varios edificios del Ayuntamiento de Madrid, que requirió la intervención del Servicio de Salud Laboral con la colaboración del Servicio de Dermatología para que los investigara.
El objetivo primario del presente trabajo es describir la presentación clínica y evolución de las lesiones evaluadas en el Servicio de Dermatología. Secundariamente, y con base en la experiencia acumulada, se pretende: por una parte, describir las acciones realizadas por el Servicio de Salud Laboral referido, y por otra, proponer unos criterios clínicos con implicación pronóstica que permitan categorizar los casos.
Material y métodoEstudio observacional retrospectivo tipo serie de casos que incluye datos recogidos de forma prospectiva de los pacientes revisados en el Servicio de ITS/Dermatología del Ayuntamiento Madrid entre mayo de 2008 y marzo de 2021.
Desde el momento en que se tuvo conocimiento de la aparición de LS en algunos trabajadores de diferentes dependencias del Ayuntamiento de Madrid y sus organismos autónomos, se elaboró desde la Subdirección de Prevención de Riesgos Laborales, a través del Departamento de Salud Laboral, un protocolo de actuación encaminado al estudio y valoración de la situación. De igual modo, las unidades técnicas de esa Subdirección llevaron a cabo una serie de actuaciones en los puestos de trabajo afectados para determinar las posibles causas de la aparición de esta dolencia. La aplicación de dicho protocolo ante un caso sospechoso conllevaba: comunicación al Departamento de Salud Laboral del posible caso, seguida de un reconocimiento médico específico, un reconocimiento por parte del médico especialista en Dermatología del Ayuntamiento y la comunicación del caso a la Subdirección correspondiente. Una vez confirmado el caso y puesto en conocimiento de la Subdirección, en cada paciente se realizaron las siguientes actuaciones: estudio del puesto de trabajo, encuesta higiénica del trabajador y medición de los agentes que pudieran ser causa de aparición de LS (condiciones termohigrométricas, carga electrostática en el mobiliario y personas, resistividad superficial y campos electromagnéticos).
Así, todos los pacientes incluidos en la serie fueron evaluados clínicamente por parte de un único médico especialista en Dermatología Médico-Quirúrgica y Venereología (FJBG), que registró las variables clínicas y realizó un registro fotográfico de las lesiones (registro que se repitió en cada revisión). Inicialmente se recomendó una revisión a los 3-6 meses de la primera valoración y, una vez constatada la estabilidad y ausencia de síntomas locales, controles anuales hasta el final del período del estudio o la desaparición de las lesiones.
Se recogieron las siguientes variables clínicas: localización y descripción morfológica de las lesiones y sus medidas; intensidad de las lesiones según 3 niveles (manifiestas ?claramente visibles?, moderadas ?poco visibles, pero claramente apreciables por palpación? y leves ?apreciadas solamente mediante palpación?), y grado de hipertrofia del tejido celular subcutáneo en la región de los muslos (elevado, moderado o ausente). El estudio de las características clínicas de los casos permitió agruparlos en un propuesta de clasificación de los mismos.
Las variables se expresan mediante frecuencias absolutas y porcentajes. Se utilizó el software EpiInfo® (versión 7.2.2.6) para el análisis de los datos utilizando la prueba de Chi-cuadrado para detectar asociación entre variables cualitativas (expresando el grado de asociación mediante la razón de momios ?odds ratio?) y el test de la U de Mann-Whitney para la comparación de medias.
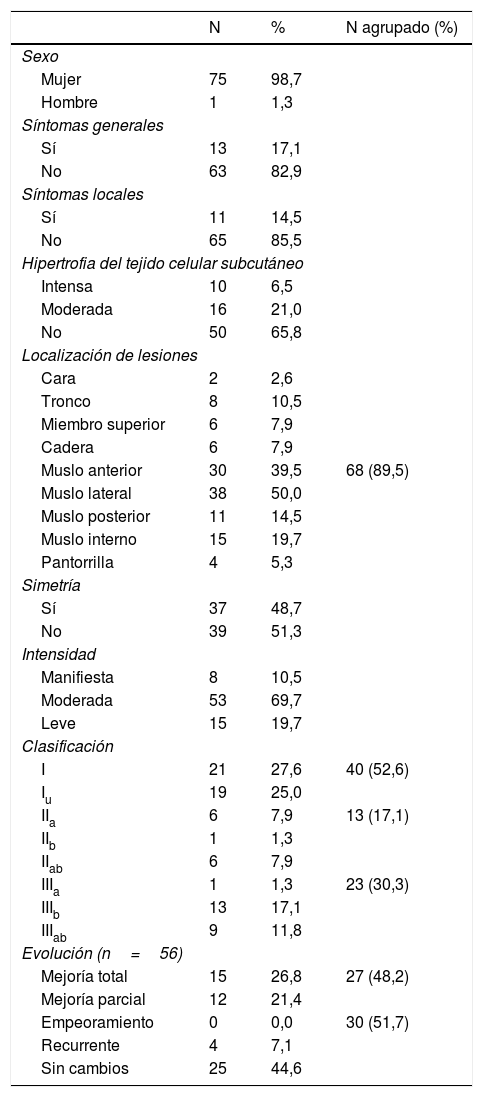
ResultadosSe incluyeron en el estudio 75 mujeres y un hombre. Las características clínicas de los casos y la distribución de las lesiones se describen en la tabla 1.
Características de las pacientes y lesiones registradas
| N | % | N agrupado (%) | |
|---|---|---|---|
| Sexo | |||
| Mujer | 75 | 98,7 | |
| Hombre | 1 | 1,3 | |
| Síntomas generales | |||
| Sí | 13 | 17,1 | |
| No | 63 | 82,9 | |
| Síntomas locales | |||
| Sí | 11 | 14,5 | |
| No | 65 | 85,5 | |
| Hipertrofia del tejido celular subcutáneo | |||
| Intensa | 10 | 6,5 | |
| Moderada | 16 | 21,0 | |
| No | 50 | 65,8 | |
| Localización de lesiones | |||
| Cara | 2 | 2,6 | |
| Tronco | 8 | 10,5 | |
| Miembro superior | 6 | 7,9 | |
| Cadera | 6 | 7,9 | |
| Muslo anterior | 30 | 39,5 | 68 (89,5) |
| Muslo lateral | 38 | 50,0 | |
| Muslo posterior | 11 | 14,5 | |
| Muslo interno | 15 | 19,7 | |
| Pantorrilla | 4 | 5,3 | |
| Simetría | |||
| Sí | 37 | 48,7 | |
| No | 39 | 51,3 | |
| Intensidad | |||
| Manifiesta | 8 | 10,5 | |
| Moderada | 53 | 69,7 | |
| Leve | 15 | 19,7 | |
| Clasificación | |||
| I | 21 | 27,6 | 40 (52,6) |
| Iu | 19 | 25,0 | |
| IIa | 6 | 7,9 | 13 (17,1) |
| IIb | 1 | 1,3 | |
| IIab | 6 | 7,9 | |
| IIIa | 1 | 1,3 | 23 (30,3) |
| IIIb | 13 | 17,1 | |
| IIIab | 9 | 11,8 | |
| Evolución (n=56) | |||
| Mejoría total | 15 | 26,8 | 27 (48,2) |
| Mejoría parcial | 12 | 21,4 | |
| Empeoramiento | 0 | 0,0 | 30 (51,7) |
| Recurrente | 4 | 7,1 | |
| Sin cambios | 25 | 44,6 | |
La mediana del tiempo de evolución de las lesiones autorreferido por las pacientes antes de su primera evaluación fue de 2,5 meses (rango: 1-48 meses). Se pudo realizar el control evolutivo de 56 de las pacientes (73,7%) que acudieron a revisiones presenciales: el tiempo medio de seguimiento de estos casos fue de 48,4 meses (rango: 7-135 meses; mediana: 37 meses).
Se registraron síntomas locales en 11 casos (14,5%), fundamentalmente descritos como pesadez y cansancio de piernas (9 pacientes) y parestesias (2). Los síntomas generales fueron referidos por 13 pacientes (17,1%): astenia (7 casos) mialgias (5) y cefaleas (2).
Tras las actuaciones tomadas por el Departamento de Salud Laboral, se llevaron a cabo las siguientes medidas preventivas:
- -
Mantener la humedad relativa de los lugares de trabajo entre 45-55%, independientemente de la aportación de aire externo.
- -
Aplicar productos antiestáticos en las superficies susceptibles de retener electricidad electroestática (sillas, mesas, etc.) en forma de espray o barniz.
- -
Aplicar diariamente un producto antiestático con la limpieza del suelo, para ayudar a la disipación de las cargas electroestáticas que se generan y acumulan.
- -
Informar al personal trabajador sobre la electricidad estática y los factores que pueden incidir sobre ella, así como la forma de intervenir individualmente para su prevención:
- •
Adaptar la altura de la silla para evitar el contacto de los muslos con las mesas, apoyando los pies en el suelo o en el reposapiés.
- •
Adoptar una posición erguida, apoyando los antebrazos sobre los reposabrazos o sobre la mesa, de forma adecuada a la actividad laboral.
- •
Evitar apoyarse de forma repetida sobre el borde de las mesas.
- •
Levantarse de la silla y caminar unos pasos al menos cada hora.
- •
No apoyar los pies sobre las patas de la silla.
- •
Evitar frotamientos repetidos sobre la silla durante la jornada de trabajo.
- •
Sentarse apoyando todo lo posible la espalda sobre el respaldo de la silla.
- •
No usar tejidos con fibras artificiales (acrílicas) cuando la acumulación de electricidad estática es importante.
- •
Evitar el uso de suelas de goma en el calzado.
- •
Evitar andar arrastrando los pies.
- •
No apoyar los muslos en los bordes de las mesas, ni en las cajoneras, ni en las mesas auxiliares.
- •
Mantener una buena hidratación con agua.
- •
Evitar, en la medida de lo posible, el uso de prendas muy ajustadas.
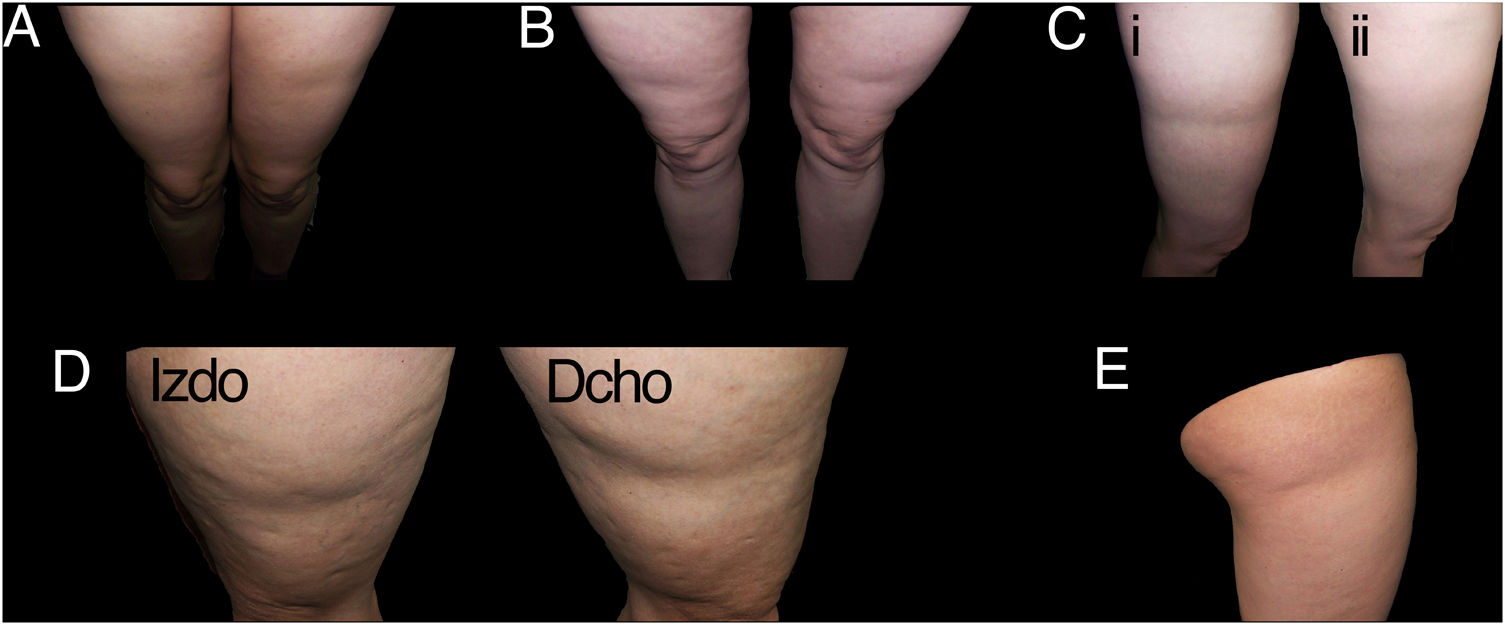
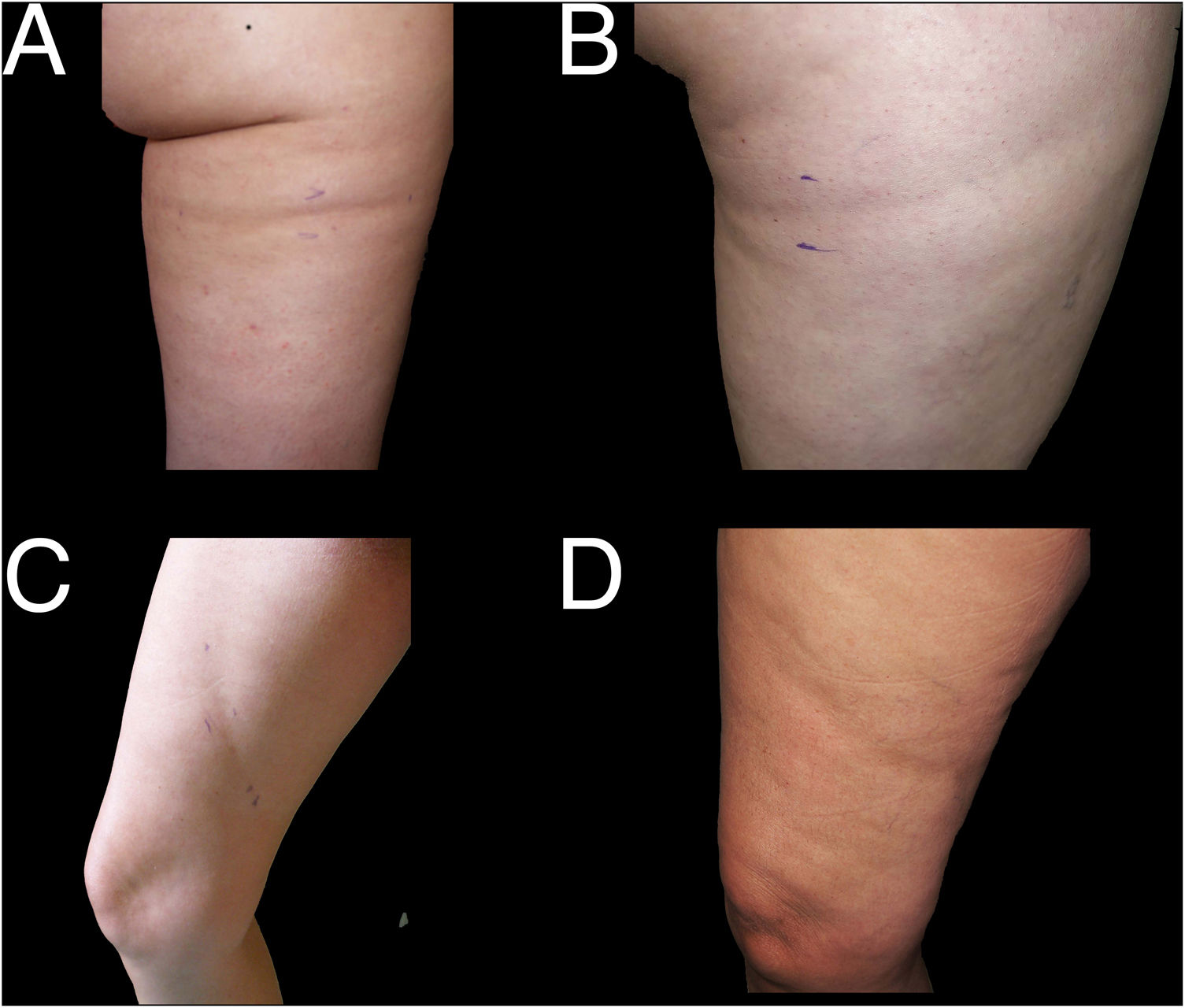
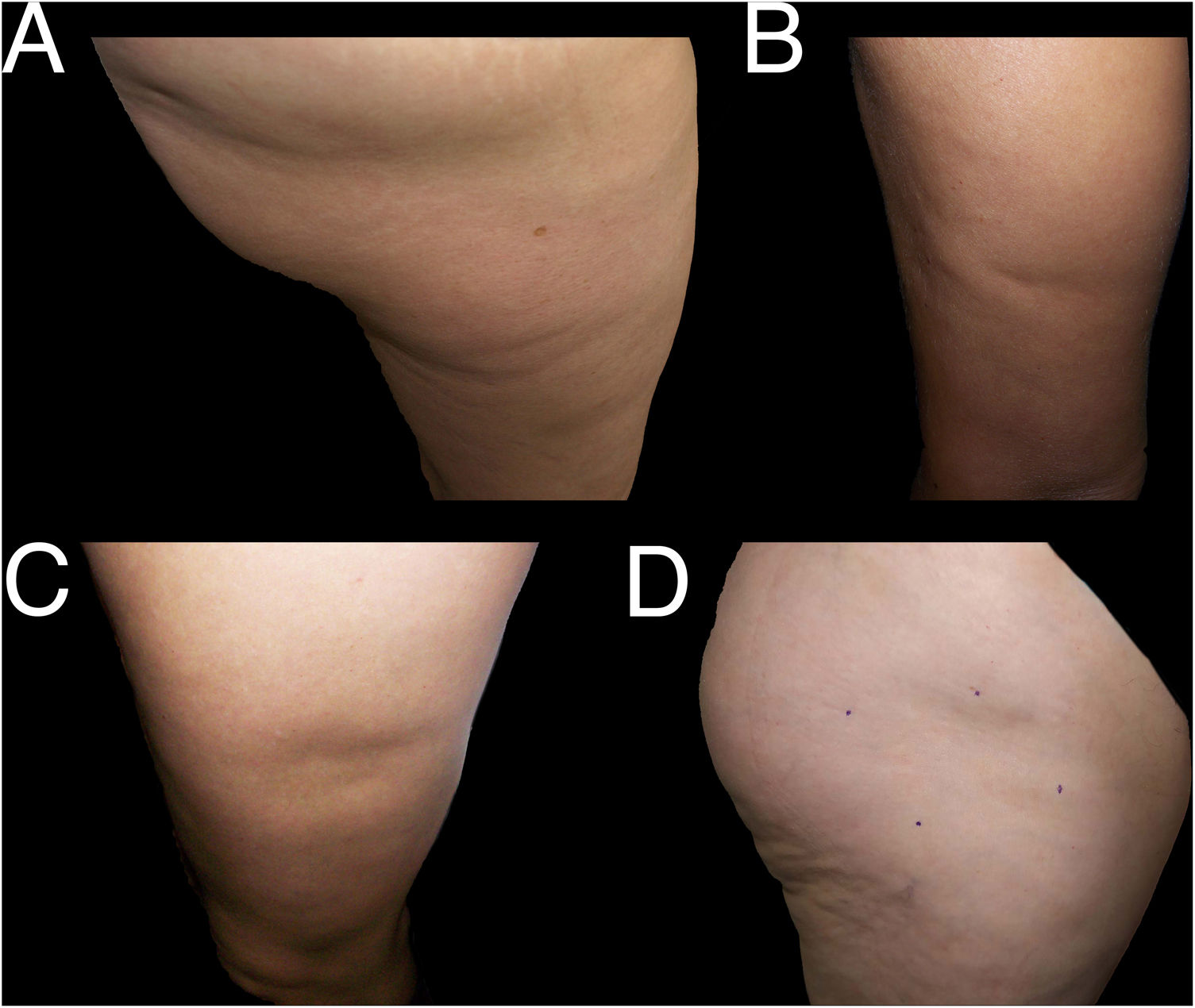
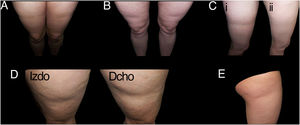
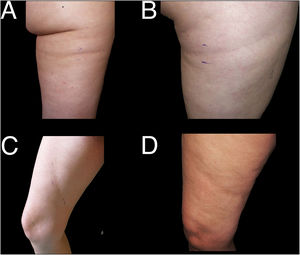
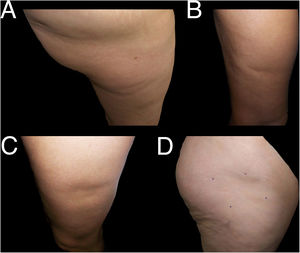
Retomando la exploración dermatológica, en la tabla 2 está reflejada nuestra propuesta de clasificación y criterios para identificar los casos de LS (fig. 1) y diferenciarlos de otras lesiones deprimidas de la superficie cutánea (figs. 2 y 3).
Criterios diagnósticos. Propuesta de clasificación de lesiones de lipoatrofia
| Definición propuesta | Características |
|---|---|
| I. Lipoatrofia semicircular típicaa | Lesiones simétricas, bilateralesAfectación de la cara anterior o anterolateral de los muslosEn forma de banda de disposición horizontalAl menos 3 veces más largas que anchas |
| Iu. Lipoatrofia semicircular unilateral | Similares a i, pero unilaterales |
| II. Lipoatrofia en banda en miembros inferioresb | Lesiones al menos 3 veces más largas que anchasIIa. Localización no típica de LS (cara posterior de muslos, cara interna de muslos, otras localizaciones)IIb. Disposición no típica de LS (oblicuas, verticales) |
| III. Lipoatrofia inespecífica | IIIa. Otras localizaciones (caderas, cara, miembros superiores, abdomen)IIIb. Otra morfología (redondas, ovales, solo 2 veces más largas que anchas) |
Ejemplos de casos de lipoatrofia semicircular (LS) típica (grupo i). A y B: LS con disposición bilateral y simétrica en banda en cara anterior de muslos. C: LS bilateral y simétrica (en la figura solo se muestra uno de los muslos) en cara externa de muslos (i), con resolución espontánea al año (ii). D: LS en banda en cara externa de ambos muslos, razonablemente simétrica. E: LS unilateral en cara externa de muslo derecho (grupo iu).
Ejemplos de casos de lipoatrofia inespecífica (grupo iii). A y B: lipoatrofia en otras localizaciones (grupo iiia): en glúteo (A) y en cara posterior de brazo (B). C y D: lipoatrofia con otra morfología (grupo iiib): lipoatrofia de morfología casi oval en cara externa de muslo izquierdo (C) y lipoatrofia de morfología redondeada-oval en zona anterolateral de tercio proximal de muslo derecho (D).
Considerando de forma agrupada los casos englobados en las categorías i y iu (es decir, los que cumplen las características más ampliamente reconocidas como típicas de LS) y comparándolos con el resto, se pudo observar que:
- No existieron diferencias significativas entre ambos grupos en cuanto al tiempo medio de seguimiento (47,1 meses de los pacientes con LS tipo i y iu frente a 49,4 meses del resto, p=0,84).
- La hipertrofia del tejido celular subcutáneo intensa o moderada se asoció negativamente con el diagnóstico de LS (odds ratio 0,18; IC95%: 0,06-0,54; p<0,001).
- Los casos categorizados como LS tipo i y iu presentaron una evolución significativamente más favorable a lo largo del seguimiento que las personas englobadas en otras categorías de la clasificación. En concreto, presentaron una mejoría total o parcial el 76,0% de los casos comparada con un 25,8% en el resto de las categorías de la clasificación (odds ratio 9,1; IC95%: 2,6-30,8; p<0,001).
DiscusiónEn el presente estudio se ha llevado a cabo la descripción de la experiencia acumulada a lo largo de más de 10 años de seguimiento de un «brote» de casos de LS que afectó a trabajadores predominantemente de sexo femenino de distintas dependencias municipales del Ayuntamiento de Madrid. También se han hecho explícitas las actuaciones y medidas preventivas tomadas por el Departamento de Salud Laboral de nuestra institución, en línea con referencias previas10.
Aunque la presentación clínica de la LS es muy característica, cuando aparecen casos agrupados en un determinado medio laboral puede ser difícil diferenciar los cuadros clínicos de auténtica LS (fig. 1) de otros (figs. 2 y 3) en los que se someten a revisión lesiones con localización, forma o distribución diferentes, pero que tienen en común con los casos de LS una aparente disminución del grosor del tejido subcutáneo.
Con la clasificación propuesta, hemos podido observar que los casos que quedan encuadrados en el grupo i (que son los que se corresponden con la descripción clásica de LS) muestran una evolución más favorable. Esto se hace más evidente al compararlos con los casos que quedan englobados en el resto de los grupos, los cuales tienden a permanecer estables. Esta mejor evolución de los casos de LS ya ha sido registrada en estudios anteriores: se ha informado de la resolución de las lesiones al cabo de 6-12 meses en la gran mayoría de los casos y que el 95% de los casos estaban curados un año después de su jubilación13.
Sin embargo, es importante señalar que, en nuestra serie, entre los casos incluidos en el grupo i casi la mitad corresponden a formas de presentación unilateral o al menos claramente asimétrica. Si bien esta presentación asimétrica o unilateral se ha reportado en otras publicaciones, la alta frecuencia en nuestra serie contrasta con la de Hermans et al., en la que el 85% de los casos se presentaban de forma bilateral5. Pensamos que si la causa de la LS tiene relación con una noxa local (ya sea eléctrica, electromagnética o por presión repetitiva), no es extraño que esta actúe con más intensidad o exclusivamente en uno de los miembros inferiores. De hecho, resulta poco común, salvo en los casos en que se han atribuido a la presión o contacto sobre la cara anterior del borde de una mesa o mostrador, que las lesiones presenten una simetría tan perfecta14. Además, en este subgrupo de lesiones unilaterales o asimétricas (iu) la evolución no se diferenció de la encontrada en los casos bilaterales y simétricos.
En cualquier caso, creemos que ha de existir una predisposición local para que las lesiones se presenten preferentemente en la cara anterior de los muslos. Se ha planteado que la localización de las lesiones se relaciona con las inserciones musculares de la zona15 o con alteraciones vasculares locales5. Aunque un estudio previo no encontró asociación entre la LS y el índice de masa corporal5, también se ha postulado que la distribución femenina de la grasa corporal condiciona en algunas mujeres un aumento del grosor del panículo adiposo en esa zona de los muslos que podría favorecer el desarrollo de la LS7,16. Nuestros hallazgos no permiten confirmar esta teoría, ya que los casos más típicos de LS se presentaron preferentemente en mujeres sin marcada hipertrofia grasa de la región.
Asimismo, e incluso asumiendo que por alguna circunstancia anatómica la región anterolateral de los muslos presentara una predisposición a presentar lesiones de LS, no sería raro que en algunos casos pudiéramos encontrar casos con otra forma o localización17. Tal circunstancia se ha podido observar en algunos de los casos estudiados, con lesiones en localización no típica pero que presentaron una evolución favorable al introducir en el medio laboral las modificaciones adecuadas.
En conclusión, los criterios propuestos permiten a priori diferenciar los casos de LS (que probablemente presentarán una evolución favorable) de otros en forma de depresiones de la superficie cutánea que en muchos casos son persistentes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.