El síndrome de nevus atípico se ha considerado uno de los factores más importantes para el desarrollo de melanoma. El objetivo de este estudio fue describir los cambios dermatoscópicos de las lesiones melanocíticas en pacientes con diagnóstico de síndrome de nevus atípicos, durante el seguimiento digital en 5 años.
Material y métodosSe realizó un estudio retrospectivo de seguimiento a una cohorte de pacientes atendidos en un consultorio particular, especializado en cáncer de piel y mapeo digital corporal, localizado en Medellín (Colombia), entre enero de 2017 y diciembre de 2022. Se analizaron las características dermatoscópicas encontradas y su relación con el diagnóstico de un melanoma.
ResultadosSe incluyeron 368 pacientes, con una mediana de edad de 43 años RIQ (37-51) de los cuales,187 fueron mujeres. Al finalizar el seguimiento, 222 (60,3%) presentaron red atípica, 163 (44,2%) glóbulos asimétricos, 105 (28,5%) regresión blanco gris, 72 (19,5%) regresión de la lesión, 59 (16%) retículo invertido, 28 (7,6%) pigmento excéntrico asimétrico, 21 (5,7%) proyecciones asimétricas y 8 (2,1%) asimetría en el patrón vascular. A los 60 meses de seguimiento a un 12,2% se les diagnosticó un melanoma. Las áreas blanco-grisáceas, los glóbulos asimétricos, el pigmento excéntrico asimétrico y el retículo invertido fueron las estructuras dermatoscópicas que se relacionaron significativamente con un tiempo menor para la presentación de melanoma (p<0,001, p=0,011, p=0,047 y p=0,001, respectivamente).
ConclusionesEn conclusión, se encontró que las principales características dermatoscópicas de las lesiones melanocíticas en pacientes con nevus displásicos relacionadas con la progresión a melanoma fueron la aparición de áreas blanco-grisáceas, los glóbulos asimétricos, las manchas asimétricas y el retículo invertido.
Atypical nevus syndrome has been described as one of the main risk factors for melanoma. The aim of this study was to analyze dermoscopic changes observed in melanocytic lesions over a follow-up period of 5 years in patients with atypical nevus syndrome.
Material and methodsWe conducted a retrospective follow-up study of a cohort of patients seen at a specialized skin cancer and digital body mapping clinic in Medellin, Colombia, between January 2017 and December 2022. We analyzed the dermoscopic changes observed during this period and explored their association with newly diagnosed melanoma.
ResultsA total of 368 patients (187 women) with a median (interquartile range) age of 43 (37-51) years were included. The dermoscopic features observed at 5 years were an atypical network (222 patients, 60.3%), asymmetric globules (163, 44.2%), white-gray regression areas (105, 28.5%), lesion regression (72, 19.5%), a negative pigment network (59, 16%), asymmetric eccentric pigmentation (28, 7.6%), asymmetric projections (21, 5.7%), and asymmetric vascular patterns (8, 2.1%). Melanoma was diagnosed in 12.2% of patients during follow-up. Features significantly associated with a shorter time to melanoma onset were grayish-white areas (P <.001), asymmetric globules (P=.011), asymmetric eccentric pigmentation (P=.047), and a negative pigment network (P=.001).
ConclusionsThe main dermoscopic features of melanocytic lesions in patients with atypical nevus syndrome associated with progression to melanoma were grayish-white areas, asymmetric globules, asymmetric spots, and a negative pigment network.
El síndrome de nevus atípico fue descrito en 1978 por Clark como un fenotipo cutáneo definido por la presencia de múltiples lesiones melanocíticas encontrado en un contexto familiar en el que se constató un aumento de la incidencia de melanoma cutáneo1. En 1985, Elder planteó la teoría del nevus displásico esporádico como un posible precursor de melanoma esporádico2. Diferentes estudios han demostrado que la presencia de nevus displásicos aumenta considerablemente el riesgo de desarrollar melanoma, lo que significa que estas lesiones no son solo precursoras, sino que se consideran factores de riesgo importantes para el desarrollo de este3.
El melanoma causa aproximadamente un 80% de las muertes por cáncer de piel, aunque solo representa el 4% de ellos4. Por ello, es de gran importancia su diagnóstico temprano ya que solamente el 14% de los pacientes con enfermedad metastásica sobreviven más de 5 años4,5. Dado que el síndrome de nevus atípico se ha considerado uno de los factores más importantes para el desarrollo de esta neoplasia, el seguimiento y la evaluación periódica en estos pacientes es fundamental2. No obstante, diferenciar las lesiones melanocíticas atípicas de los melanomas incipientes o en estadios tempranos es un desafío en la práctica clínica6.
El principal método de apoyo para la estrategia de seguimiento es la dermatoscopia digital, también conocida como microscopía de epiluminiscencia. Esta es una herramienta diagnóstica no invasiva que consiste en registrar las imágenes dermatoscópicas de lesiones melanocíticas y su evolución en el tiempo, siendo de gran utilidad para el diagnóstico temprano del melanoma7. El mapeo corporal total comprende la documentación fotográfica de toda la superficie corporal total seguida de la dermatoscopia digital de lesiones melanocíticas seleccionadas, donde se evalúa su evolución en el tiempo y se registran los cambios significativos en la morfología, arquitectura y pigmentación de estas lesiones6,8.
El objetivo de este estudio fue describir los cambios dermatoscópicos durante el seguimiento digital en un período de 5 años de las lesiones melanocíticas en pacientes con diagnóstico de síndrome de nevus atípicos, determinar la frecuencia de estas estructuras, establecer su relación con el diagnóstico de melanoma y, además, describir si esta población de pacientes presentaba factores de riesgo adicionales para el desarrollo de un melanoma.
Materiales y métodosSe realizó un estudio observacional retrospectivo de seguimiento a una cohorte basado en registros médicos. Los pacientes fueron seguidos anualmente desde su ingreso al programa de seguimiento digital hasta su última valoración registrada en la historia clínica. Se incluyeron pacientes atendidos entre enero de 2017 y diciembre de 2022. Los datos fueron recolectados entre noviembre de 2022 y enero de 2023. El estudio se realizó con pacientes de un consultorio particular, especializado en cáncer de piel y mapeo digital corporal (FotoFinder ATBM Clásico), localizado en Medellín (Colombia), el cual tiene un volumen anual promedio de aproximadamente 2700 pacientes. El protocolo de investigación fue aprobado por el comité de ética de la investigación en seres humanos de la Universidad CES (código 218). El reporte de este estudio sigue las recomendaciones STROBE9.
Se incluyeron pacientes del programa con fototipo II, III y IV, que cumplieron los siguientes criterios de inclusión: 1) diagnóstico de síndrome de nevus atípico, definido como la presencia de tres o más de los siguientes: a) presencia de dos o más nevos clínicamente atípicos, b) más de 100 nevos en pacientes entre 20 y 50 años, c) más de 50 nevos en pacientes menores de 20 años o mayores de 50 años, d) más de un nevo en glúteos o empeine, e) nevos en la parte anterior del cuero cabelludo, 2) confirmación histológica de algún grado de displasia o melanoma, antes o durante el seguimiento, 3) mayores de 20 años. Se excluyeron los pacientes con: 1) sospecha clínica de ser portadores de genes de alta susceptibilidad para melanoma, y otras condiciones de riesgo de cáncer como: pacientes con nevus congénito de mediano a tamaño gigante, inmunosuprimidos o pacientes con genodermatosis (xeroderma pigmentoso, síndrome de Gorlin-Goltz); 2) pacientes que no registraban al menos un control anual de seguimiento digital por al menos tres años.
Como variables de resultado final se definió tiempo libre de melanoma, como variable de resultado intermedio los cambios en dermatoscopia digital clasificados en presencia o ausencia de cada una de las siguientes características: aumento de tamaño, novedad, regresión, red atípica, regresión blanco gris, glóbulos asimétricos, retículo invertido, proyecciones asimétricas, mancha asimétrica y asimetría en el patrón vascular. Estas, junto con otras características se han descrito en la literatura como estructuras específicas de melanoma15.
Dos observadores independientes realizaron las mediciones por duplicado. En los casos discordantes entre evaluadores, la diferencia se resolvió a través de un tercer evaluador. Como posibles factores asociados a los cambios en la dermatoscopia digital, se consideraron variables demográficas y clínicas. Se extrajo la valoración de patología (displasia leve, moderada, severa, melanoma in situ, melanoma invasivo) y se tomaron antecedentes de displasia y melanoma.
La exposición a radiación se valoró por autorreporte del paciente, indagando por la frecuencia y el tiempo de exposición solar durante la infancia, adolescencia y adultez. Igualmente se indagó por el número de quemaduras solares a lo largo de vida del paciente. Se caracterizó como variable dicotómica el uso de cámaras bronceadoras.
Los antecedentes familiares de melanoma se indagaron en parientes en primer y segundo grado de consanguinidad mediante los registros de historia clínica.
Se indagó a los pacientes durante el seguimiento por el uso de protección solar de forma diaria.
La información sobre cambios en la dermatoscopia digital se tomó del registro fotográfico clínico y dermatoscópico (FotoFinder ATBM Clásico). Las variables restantes se tomaron de los registros de historia clínica.
La información fue extraída por los investigadores del grupo de Dermatología de la Universidad CES, la cual fue tomada de los registros clínicos realizados por una dermatóloga especializada en cáncer de piel y dermatoscopia digital. La información con respecto a la confirmación de displasia leve, moderada, severa, melanoma in situ y melanoma invasivo fue realizada por patología.
No se estimó poder estadístico a priori del tamaño de muestra. En el análisis a posteriori se estimó que con un 95% de confianza para la prueba de log rank test hay poder estadístico mayor al 80% para HR mayores a 1,4.
Los análisis descriptivos de las variables categóricas se mostraron por medio de frecuencias absolutas y relativas, para las variables cuantitativas se calculó la normalidad mediante la prueba de Kolmogorov-Smirnov y los promedios con su desviación estándar, o su mediana con los rangos intercuartílicos. El análisis de los cambios en la dermatoscopia se realizó mediante el modelo lineal generalizado, familia binomial en función de enlace logarítmica, tomando las valoraciones como medidas repetidas. Se presentan los porcentajes de cambio con el intervalo de confianza cada año de seguimiento; se calculó la función de supervivencia libre de melanoma mediante Kaplan Mayer, los análisis de las características asociadas a la dermatoscopia, otras características clínicas y sociodemográficas de los pacientes y su asociación a la supervivencia libre de melanoma se analizaron por regresión de Cox. Se presentan estimaciones observadas y ajustadas por confusión con el intervalo de confianza y valor p <0,05.
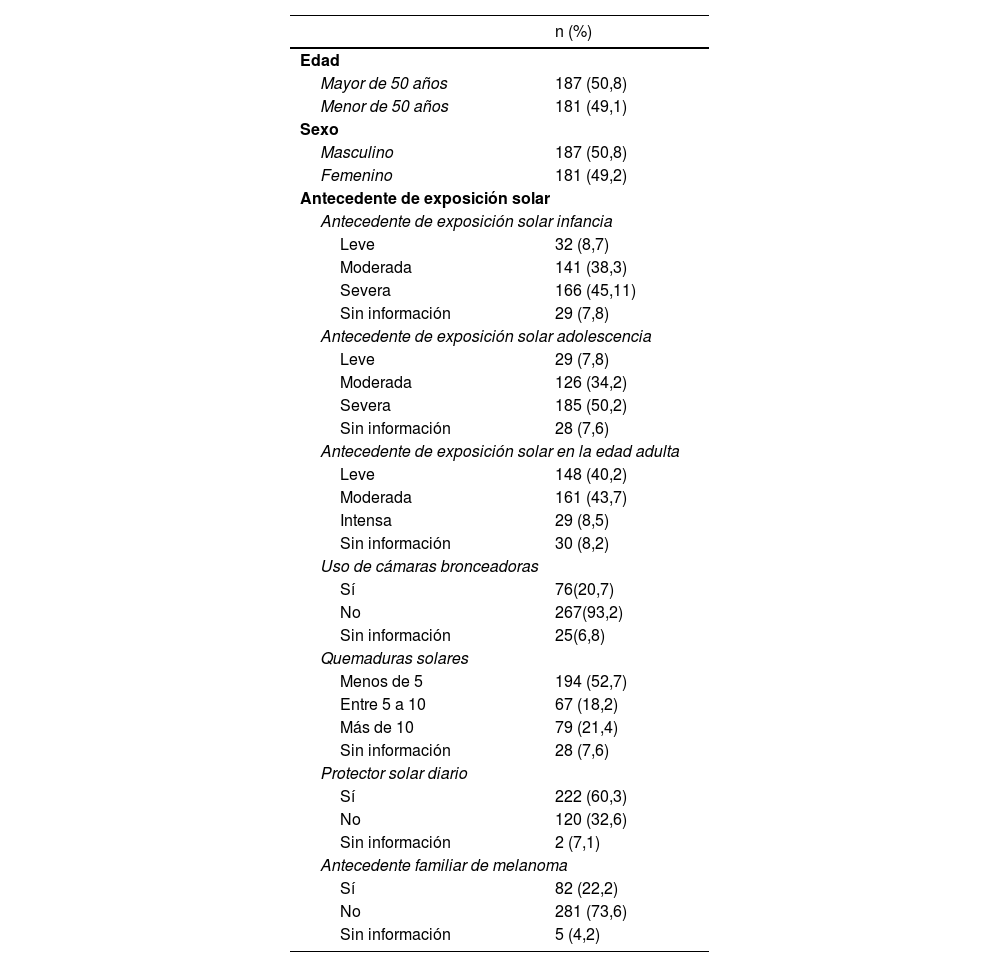
ResultadosDe un total de 1357 pacientes potencialmente elegibles quienes se encontraban en seguimiento por dermatoscopia digital, se excluyeron 989 por no cumplir criterios de inclusión. Se incluyeron en el estudio 368 pacientes, con una mediana de edad de 43 años RIQ (37-51) de los cuales, 187 (50,8%) fueron de sexo femenino. Con respecto a las características demográficas y clínicas se encontró que el antecedente de exposición solar intensa en la adolescencia se registró en un total de 185 (50,2%) pacientes. Además, se constató que 76 (20,7%) tuvieron exposición previa a cámaras bronceadoras y que 79 (21,4%) tenían antecedente de más de 10 quemaduras. El uso de protector solar diario se presentó en 222 (60,3%) pacientes y el antecedente familiar de melanoma en 82 (22,2%) (tabla 1).
Características demográficas y antecedentes
| n (%) | |
|---|---|
| Edad | |
| Mayor de 50 años | 187 (50,8) |
| Menor de 50 años | 181 (49,1) |
| Sexo | |
| Masculino | 187 (50,8) |
| Femenino | 181 (49,2) |
| Antecedente de exposición solar | |
| Antecedente de exposición solar infancia | |
| Leve | 32 (8,7) |
| Moderada | 141 (38,3) |
| Severa | 166 (45,11) |
| Sin información | 29 (7,8) |
| Antecedente de exposición solar adolescencia | |
| Leve | 29 (7,8) |
| Moderada | 126 (34,2) |
| Severa | 185 (50,2) |
| Sin información | 28 (7,6) |
| Antecedente de exposición solar en la edad adulta | |
| Leve | 148 (40,2) |
| Moderada | 161 (43,7) |
| Intensa | 29 (8,5) |
| Sin información | 30 (8,2) |
| Uso de cámaras bronceadoras | |
| Sí | 76(20,7) |
| No | 267(93,2) |
| Sin información | 25(6,8) |
| Quemaduras solares | |
| Menos de 5 | 194 (52,7) |
| Entre 5 a 10 | 67 (18,2) |
| Más de 10 | 79 (21,4) |
| Sin información | 28 (7,6) |
| Protector solar diario | |
| Sí | 222 (60,3) |
| No | 120 (32,6) |
| Sin información | 2 (7,1) |
| Antecedente familiar de melanoma | |
| Sí | 82 (22,2) |
| No | 281 (73,6) |
| Sin información | 5 (4,2) |
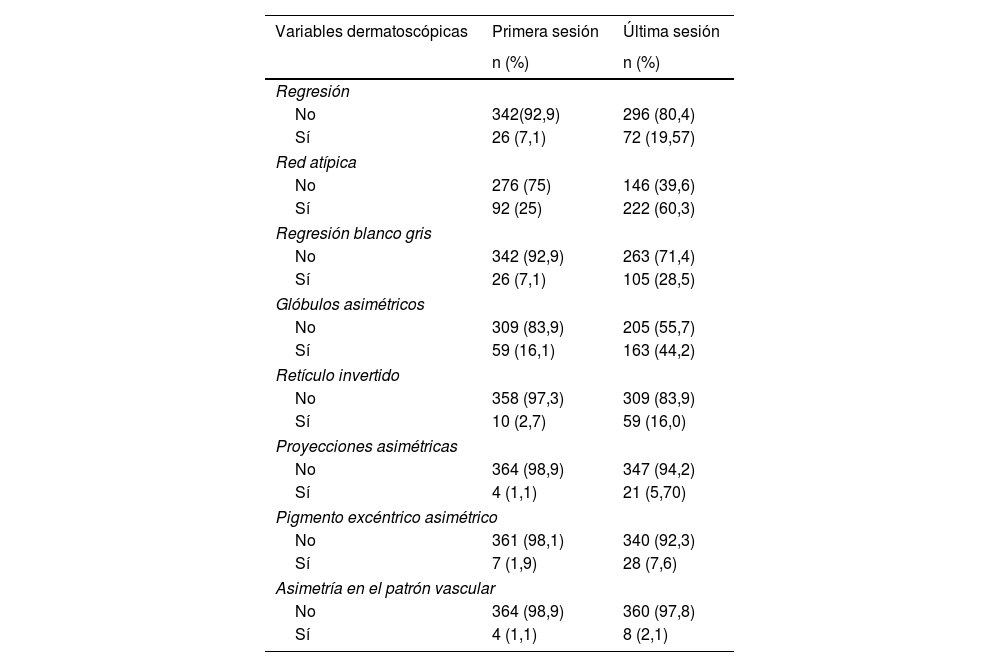
En los hallazgos iniciales se encontró que 92 (25%) presentaron red atípica, 59 (16,1%) glóbulos asimétricos, 26 (7,1%) regresión blanco gris, 26 (7,1%) regresión de la lesión, 10 (2,7%) retículo invertido, 7 (1,9%) mancha asimétrica, 4 (1,1%) proyecciones asimétricas y 4 (1,1%) asimetría en el patrón vascular. Al finalizar el seguimiento, 222 (60,3%) presentaron red atípica, 163 (44,2%) glóbulos asimétricos, 105 (28,5%) regresión blanco gris, 72 (19,5%) regresión de la lesión, 59 (16%) retículo invertido, 28 (7,6%) pigmento excéntrico asimétrico, 21 (5,7%) proyecciones asimétricas y 8 (2,1%) asimetría en el patrón vascular (tabla 2).
Hallazgos en variables dermatoscópicas
| Variables dermatoscópicas | Primera sesión | Última sesión |
|---|---|---|
| n (%) | n (%) | |
| Regresión | ||
| No | 342(92,9) | 296 (80,4) |
| Sí | 26 (7,1) | 72 (19,57) |
| Red atípica | ||
| No | 276 (75) | 146 (39,6) |
| Sí | 92 (25) | 222 (60,3) |
| Regresión blanco gris | ||
| No | 342 (92,9) | 263 (71,4) |
| Sí | 26 (7,1) | 105 (28,5) |
| Glóbulos asimétricos | ||
| No | 309 (83,9) | 205 (55,7) |
| Sí | 59 (16,1) | 163 (44,2) |
| Retículo invertido | ||
| No | 358 (97,3) | 309 (83,9) |
| Sí | 10 (2,7) | 59 (16,0) |
| Proyecciones asimétricas | ||
| No | 364 (98,9) | 347 (94,2) |
| Sí | 4 (1,1) | 21 (5,70) |
| Pigmento excéntrico asimétrico | ||
| No | 361 (98,1) | 340 (92,3) |
| Sí | 7 (1,9) | 28 (7,6) |
| Asimetría en el patrón vascular | ||
| No | 364 (98,9) | 360 (97,8) |
| Sí | 4 (1,1) | 8 (2,1) |
La concordancia entre los observadores fue superior al 97%.
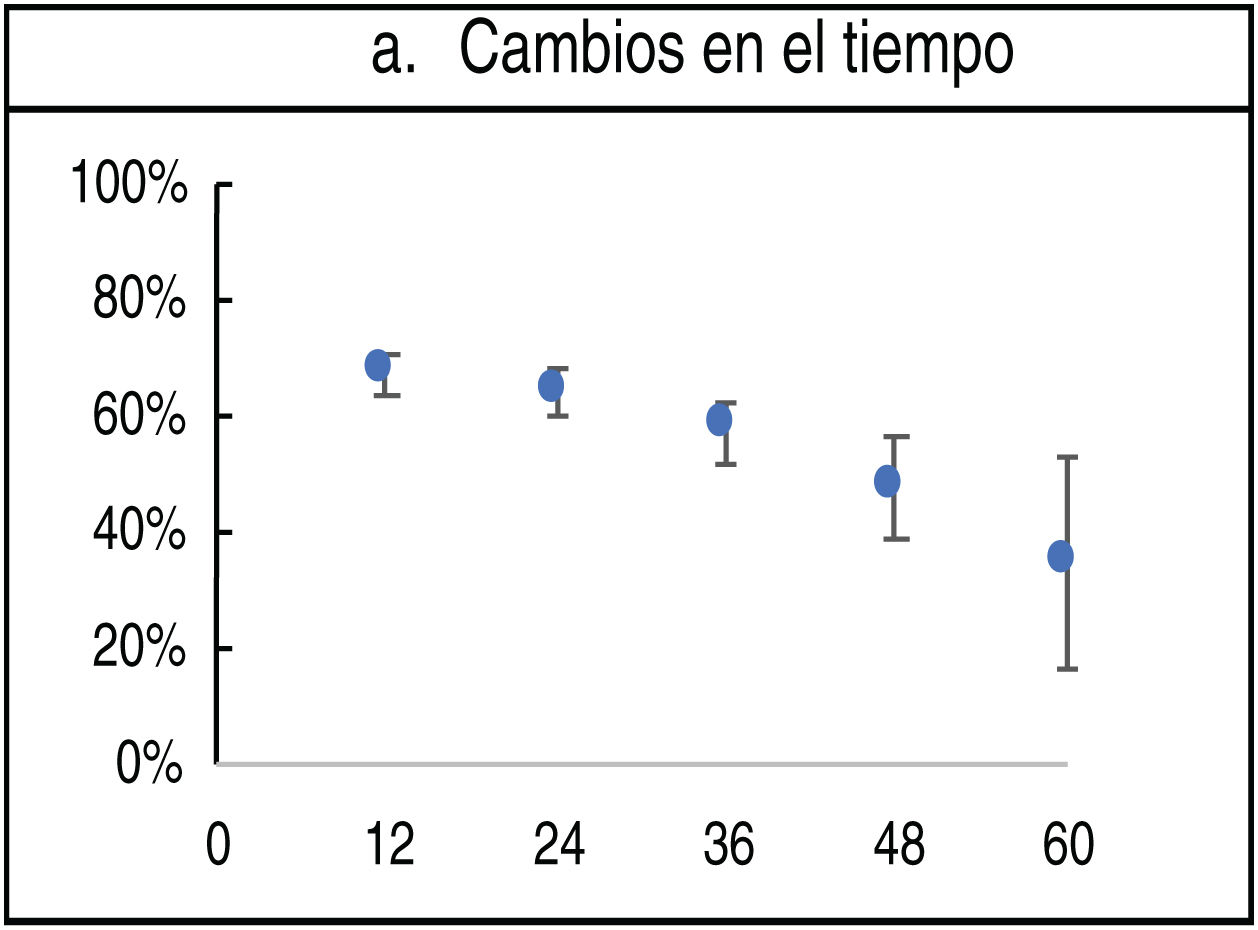
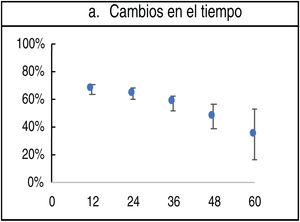
Se encontró que la aparición de cambios en la dermatoscopia disminuyó en el tiempo (12 meses vs. 60 meses) (67% vs. 34%) (fig. 1).
La mediana de seguimiento para todos los pacientes incluidos en el estudio fue de 24,60 RIQ (20-72).
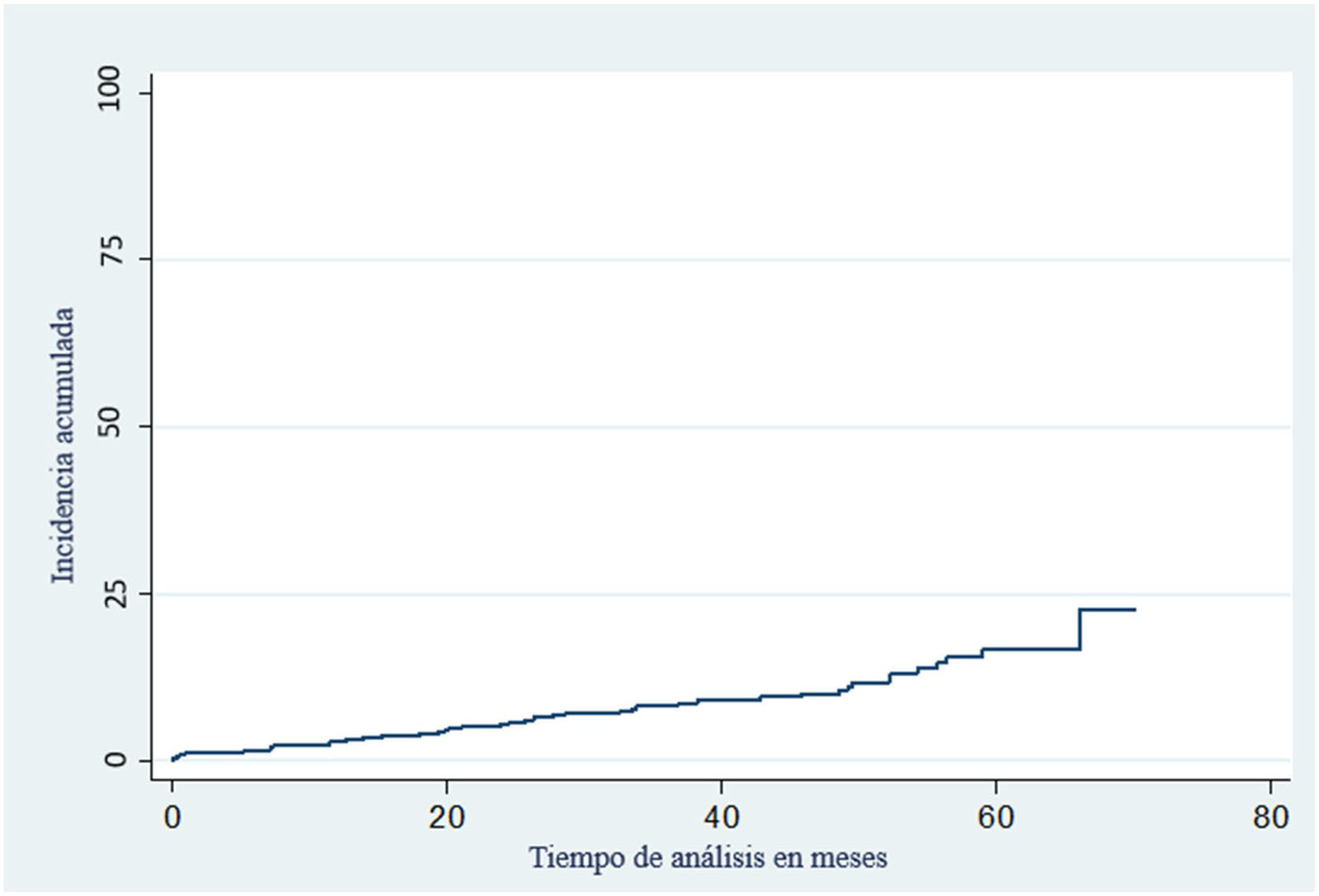
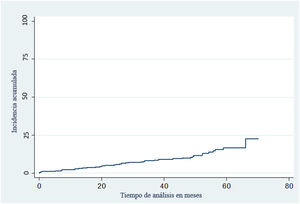
Al finalizar el seguimiento 45 pacientes (12,2%), desarrollaron un melanoma, 15 (4,0%) un melanoma invasivo y 30 (8,2%) un melanoma in situ, de estos, entre los pacientes que desarrollaron un melanoma invasivo, 3 de ellos también presentaron un melanoma in-situ. Con respecto a la displasia se encontró que 254 (69%) presentaron displasia leve, 101 (27,5%) displasia moderada y 23 (6,3%) displasia severa, al finalizar el seguimiento (tabla 3).
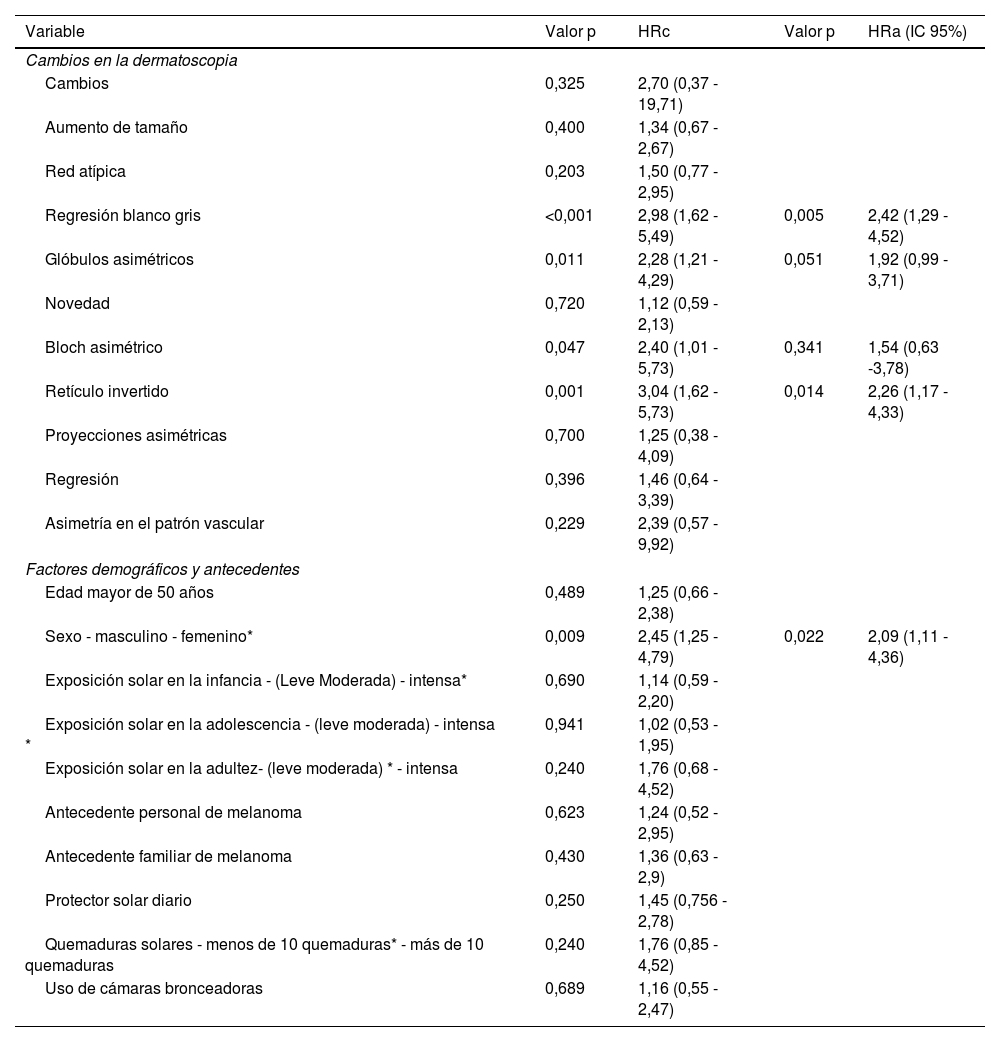
A los 60 meses de seguimiento, del total de los pacientes incluidos, el 12,2% desarrollaron algún tipo de melanoma (fig. 2). La regresión blanco gris, los glóbulos asimétricos, el pigmento excéntrico asimétrico y el retículo invertido fueron las estructuras dermatoscópicas que se relacionaron significativamente con un menor tiempo a la presentación de melanoma (p<0,001, p=0,011, p=0,047 y p=0,001 respectivamente). Entre los factores sociodemográficos, el sexo masculino fue un factor de riesgo para el desarrollo de melanoma (p=0,009) (tabla 4).
Factores asociados al desarrollo de un melanoma
| Variable | Valor p | HRc | Valor p | HRa (IC 95%) |
|---|---|---|---|---|
| Cambios en la dermatoscopia | ||||
| Cambios | 0,325 | 2,70 (0,37 - 19,71) | ||
| Aumento de tamaño | 0,400 | 1,34 (0,67 - 2,67) | ||
| Red atípica | 0,203 | 1,50 (0,77 - 2,95) | ||
| Regresión blanco gris | <0,001 | 2,98 (1,62 - 5,49) | 0,005 | 2,42 (1,29 - 4,52) |
| Glóbulos asimétricos | 0,011 | 2,28 (1,21 - 4,29) | 0,051 | 1,92 (0,99 - 3,71) |
| Novedad | 0,720 | 1,12 (0,59 - 2,13) | ||
| Bloch asimétrico | 0,047 | 2,40 (1,01 - 5,73) | 0,341 | 1,54 (0,63 -3,78) |
| Retículo invertido | 0,001 | 3,04 (1,62 - 5,73) | 0,014 | 2,26 (1,17 - 4,33) |
| Proyecciones asimétricas | 0,700 | 1,25 (0,38 - 4,09) | ||
| Regresión | 0,396 | 1,46 (0,64 - 3,39) | ||
| Asimetría en el patrón vascular | 0,229 | 2,39 (0,57 - 9,92) | ||
| Factores demográficos y antecedentes | ||||
| Edad mayor de 50 años | 0,489 | 1,25 (0,66 - 2,38) | ||
| Sexo - masculino - femenino* | 0,009 | 2,45 (1,25 - 4,79) | 0,022 | 2,09 (1,11 - 4,36) |
| Exposición solar en la infancia - (Leve Moderada) - intensa* | 0,690 | 1,14 (0,59 - 2,20) | ||
| Exposición solar en la adolescencia - (leve moderada) - intensa * | 0,941 | 1,02 (0,53 - 1,95) | ||
| Exposición solar en la adultez- (leve moderada) * - intensa | 0,240 | 1,76 (0,68 - 4,52) | ||
| Antecedente personal de melanoma | 0,623 | 1,24 (0,52 - 2,95) | ||
| Antecedente familiar de melanoma | 0,430 | 1,36 (0,63 - 2,9) | ||
| Protector solar diario | 0,250 | 1,45 (0,756 - 2,78) | ||
| Quemaduras solares - menos de 10 quemaduras* - más de 10 quemaduras | 0,240 | 1,76 (0,85 - 4,52) | ||
| Uso de cámaras bronceadoras | 0,689 | 1,16 (0,55 - 2,47) | ||
Como se ha descrito desde hace varios años, uno de los factores de riesgo más importante para el desarrollo de melanoma es el síndrome de nevus atípico, ya que se ha encontrado que esta población es más propensa a desarrollarlo debido a la gran cantidad de nevus displásicos10. Esta entidad puede ser esporádica o hereditaria, mostrando un patrón autosómico dominante con expresividad variable y penetrancia incompleta, sin embargo, hasta la fecha no se ha identificado ningún gen de susceptibilidad 11.
El síndrome de nevus atípico afecta en igual proporción hombres como mujeres, diagnosticándose generalmente en adultos jóvenes menores de 40 años 3.
En este estudio la edad media de los pacientes incluidos fue mayor a la descrita en otros reportes de la literatura 3,12 y la relación hombre: mujer fue de 1:1.
Por el contrario, se ha reportado que el melanoma se da principalmente en hombres blancos de edad avanzada 13, esto se evidenció en este estudio donde se presentó una relación significativa entre la progresión a desarrollar melanoma con el género masculino.
Existen estructuras específicas para el diagnóstico de melanoma debido a su alta especificidad y OR. Dentro de estas se incluyen la red atípica, los glóbulos asimétricos, las líneas anguladas, la red negativa, el pigmento excéntrico asimétrico, los pseudópodos, el velo azul blanquecino, la regresión blanco gris, las áreas sin estructura, el polimorfismo en el patrón vascular y las estructuras blanco-brillantes 14,15. Sin embargo, algunas de estas estructuras también pueden estar presentes en los nevus atípicos o displásicos, principalmente la red atípica y los glóbulos asimétricos 16 y en menor frecuencia el polimorfismo en el patrón vascular y el pigmento excéntrico asimétrico 17,18. En nuestro estudio analizamos siete de estas estructuras específicas de melanoma, ya que fueron las que más se registraron en los seguimientos de nuestra población de estudio. Donde se encontró que las estructuras que principalmente se presentaron en estos pacientes tanto al inicio como al finalizar el seguimiento fueron la red atípica y los glóbulos asimétricos, seguido de la regresión blanco gris, la regresión de la lesión, el retículo invertido, el pigmento excéntrico asimétrico, las proyecciones asimétricas y el polimorfismo en el patrón vascular respectivamente.
También se analizó cuáles de estas estructuras se relacionaron significativamente con el diagnóstico de melanoma (tanto in situ como invasivo) donde se encontró que la regresión blanco gris, los glóbulos asimétricos, la red invertida y el pigmento excéntrico asimétrico se presentaron principalmente en aquellos pacientes que desarrollaron esta neoplasia durante el seguimiento, esto es un aporte novedoso en la literatura ya que no existe en esta población de pacientes estudios adicionales hasta la fecha que hayan reportado estos hallazgos.
Hoy en día se sabe que el melanoma es una entidad multifactorial, que surge de una interacción entre la susceptibilidad genética y la exposición ambiental 19, donde se ha encontrado que algunos de los factores de riesgo más importantes son el antecedente personal y familiar de melanoma, sin embargo, en nuestro estudio no se encontró una asociación significativa con respecto a estas variables.
La exposición solar también se ha determinado como un factor ambiental importante por su efecto genotóxico. Se ha demostrado que la exposición solar intermitente y el antecedente de quemaduras solares, principalmente en la infancia, son posibles factores determinantes para el desarrollo de algunos tipos de melanoma 20,21. Por el contrario, el patrón continuo de esta exposición se asocia más con daño actínico y cáncer de piel no melanoma 22.
También se ha reportado que la exposición artificial a la radiación UV en cámaras bronceadoras se asocia con el desarrollo de este tipo de cáncer de piel 23, debido a que estas emiten una radiación deliberada principalmente UVA, generando daño en el ADN e inmunosupresión 24.
Se analizó si en esta población el antecedente de exposición solar y el uso de cámaras bronceadoras fueron factores adicionales para el diagnóstico de melanoma, sin embargo, no se presentó una relación estadísticamente significativa con ninguno de ellos. Esto puede ser posible debido a la población limitada de nuestro estudio y por sesgo de autorreporte, ya que esta información se tomó de lo indicado por cada paciente.
Con respecto al uso de protector solar y su relación con melanoma, la evidencia hasta la fecha sigue siendo inconclusa, ya que la mayoría de los estudios realizados no han demostrado que el uso de protector solar diario disminuya el riesgo de desarrollar melanoma 24, en nuestro estudió tampoco se observó que el uso de protector solar diario fuera un factor protector frente a esta neoplasia.
Como evidenciamos en este estudio, el 10% de la población desarrolló melanoma al finalizar el seguimiento, del total de estos, la mayoría se detectaron in situ. Confirmando así la importancia y utilidad del seguimiento digital en estos pacientes, impactando en la detección temprana de este tipo de cáncer de piel.
En un estudio realizado recientemente en pacientes de alto riesgo se encontró que el 31,2% de los melanomas fueron encontrados con la ayuda del mapeo corporal total 25,26. En nuestro estudio un porcentaje reducido de pacientes desarrolló melanoma, esto pudo ser explicado principalmente por el tamaño de la muestra, por lo tanto, se requieren estudios con un mayor número de pacientes para así determinar la utilidad real de esta herramienta en el diagnóstico temprano de melanoma.
ConclusionesEn conclusión, dentro de nuestro conocimiento, este es el primer estudio en describir cuáles fueron las principales características dermatoscópicas de las lesiones melanocíticas en pacientes con nevus displásicos que se asociaron con la progresión a melanoma, por lo tanto, si estas estructuras están presentes deben alertar al dermatólogo para un posible retiro de la lesión. A pesar de que únicamente el 10% de los pacientes desarrollaron melanoma, la gran mayoría se diagnosticaron en un estadio inicial, evidenciando así la utilidad de esta herramienta como seguimiento en pacientes de alto riesgo.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Expresamos nuestros agradecimientos a los doctores Sebastián Bedoya Mejía y Diego Fernando Rojas Gualdrón.