INTRODUCCION
La infección aguda por el virus de la inmunodeficiencia humana (VIH) puede ocasionar un cortejo de síntomas que, a menudo, pasa desapercibido a pesar de ser un motivo de consulta frecuente. Entre los más prevalentes están la fiebre, la astenia y una erupción cutánea bastante característica que, en caso de reconocerse, puede ayudar a establecer su diagnóstico. Esto permite la instauración precoz del tratamiento antirretroviral, lo cual mejora el pronóstico de la enfermedad y disminuye el riesgo de transmisión de ésta. Se describen 4 casos en los que el diagnóstico de la primoinfección se sospechó a partir de la erupción cutánea.
DESCRIPCION DE LOS CASOS
Caso 1
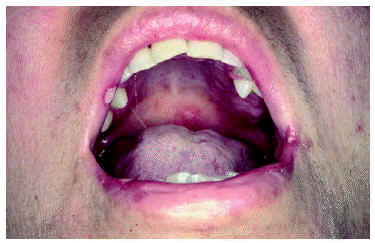
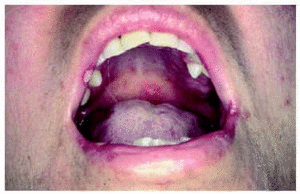
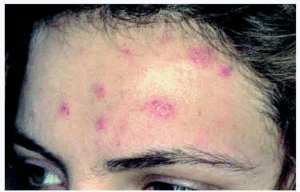
Una mujer de 49 años, con antecedentes patológicos de tuberculosis en la infancia, consultó por fiebre de 38 °C, odinofagia, disuria, artromialgias, astenia y una erupción cutánea algo pruriginosa. Durante la exploración se observaron unas maculopápulas eritematosas, algunas con vesiculocostra central, no confluentes, localizadas preferentemente en la cara y el tercio superior del tronco, con afectación palmoplantar. En la mucosa oral y la vulva presentaba unas úlceras cubiertas de fibrina, con los márgenes bien delimitados (fig. 1). En los análisis se observó una discreta leucopenia (3.800 cél./μl) y una elevación de las enzimas hepáticas glutamicooxalacética (GOT, 487 U/l) y gammaglutamil transpeptidasa (GPT, 258 U/l). Se practicó una biopsia de la piel en la que se observó un infiltrado linfohistiocitario perivascular en la dermis superficial, una vacuolización de la basal y la presencia de algunos queratinocitos necróticos. En la citología no se demostró evidencia de infección por herpes. Las serologías del virus de la hepatitis B (VHB), virus de la hepatitis C (VHC), virus de Epstein-Barr (VEB), VIH y lúes fueron negativas. Las serologías de citomegalovirus (CMV) y virus de la varicela-zóster (VVZ) demostraron la existencia de una infección antigua (IgG + e IgM). El cuadro general y las lesiones cutáneas se resolvieron de forma espontánea en una semana. Una serología VIH practicada 6 meses más tarde resultó positiva, por lo que el cuadro febril y el resto de los síntomas se atribuyeron a la primoinfección. La paciente, en la actualidad, realiza terapia antirretroviral triple, manteniendo unos niveles de CD4 > 400 cél./ml, con una carga viral indetectable y sin haber presentado infecciones oportunistas.
Fig. 1.--Lesiones aftosas en la semimucosa labial y mucosa oral.
Caso 2
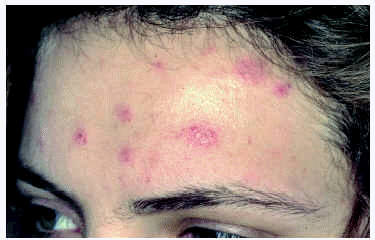
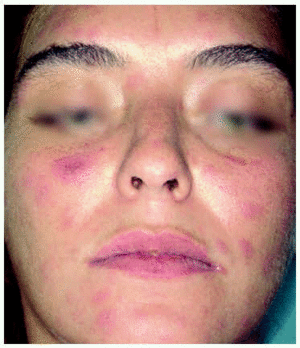
Una mujer de 18 años, gestante de 5 semanas, acudió al servicio de urgencias por un cuadro de malestar general, fiebre y dolor lumbar de 5 días de evolución. Se realizó un hemograma que demostró la presencia de leucopenia (1.500/μl) y plaquetopenia (78.000/μl), junto con un aumento de las transaminasas (GOT, 198 U/l; GPT, 225 U/l) y un sedimento urinario patológico (> 100 leucocitos/campo). Bajo la orientación diagnóstica de sepsis de origen urinario, se instauró tratamiento antibiótico. A las 24 h de su estancia en urgencias inició una erupción constituida por maculopápulas eritematosas, no confluentes, algunas con presencia de una vesícula central, distribuidas sobre todo por la cara (fig. 2) y el tercio superior del tronco, junto con lesiones en las palmas y las plantas. En la mucosa oral y genital aparecieron lesiones de aspecto aftoso. Tanto la sintomatología como las lesiones cutaneomucosas remitieron en 10 días. Durante su estancia hospitalaria presentó un aborto espontáneo. Las serologías a VHB, VHC, VEB, VIH, CMV, VVZ y lúes fueron negativas. La citología de las lesiones cutaneomucosas no aportaron datos de interés. Se practicó una biopsia cutánea en la que se encontró un infiltrado linfohistiocitario perivascular. Ante la sospecha de primoinfección por el VIH se realizó una determinación de ARN VIH en plasma, en la que se detectaron 143.000 copias/ml. Con el diagnóstico de primoinfección por el VIH, se estableció de forma inmediata tratamiento antirretroviral de gran actividad (TARGA), estando en la actualidad con unos niveles de CD4 > 500 cél./ml y una carga viral indetectable.
Fig. 2.--Lesiones papulares eritematosas con vesículocostra.
Caso 3
Un varón de 30 años, adicto a drogas por vía parenteral, con antecedentes de infección por VHC y VHB, y con serologías repetidas para el VIH negativas, consultó por fiebre termometrada de 39 °C de una semana de evolución, a la que se añadió una erupción cutánea no pruriginosa. En la exploración física se puso de manifiesto una erupción eritematosa maculopapulosa, distribuida por la cara y el tercio superior del tronco. Presentaba lesiones ulceradas en la mucosa oral. Se realizaron unos análisis generales que resultaron normales. La determinación de ADN proviral confirmó el diagnóstico de primoinfección por VIH instaurándose de forma inmediata tratamiento antirretroviral.
Caso 4
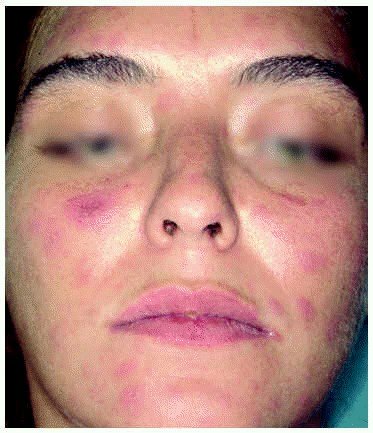
Una mujer de 26 años consultó por un cuadro de fiebre, odinofagia, artromialgias y una erupción no pruriginosa de 6 días de evolución. A la exploración se objetivó una erupción constituida por maculopápulas de coloración marrón anaranjado, no confluentes, algunas con vesiculocostra en el centro, distribuidas sobre todo por la cara y el tercio superior del tronco (fig. 3). Asimismo, presentaba lesiones aftosas en las encías y el paladar blando. En los análisis se objetivó una discreta leucopenia (3.840 cél./μl) y plaquetopenia (113.000 cél./μl). En la biopsia de una lesión cutánea se observó un infiltrado linfohistiocitario perivascular en la dermis superficial. Se realizaron serologías a VHB, VHC, VEB, VIH y lúes que fueron negativas. La serología a CMV demostró la existencia de infección antigua (IgG+ e IgM). Tanto la sintomatología general como las lesiones cutáneas se resolvieron espontáneamente en 10 días. Se repitió la serología al VIH a los 2 meses, con resultado negativo. Cuatro años más tarde la paciente acudió al servicio de medicina interna por la aparición de linfoadenopatías generalizadas de un año de evolución. Se solicitó una nueva serología del VIH que fue positiva. La paciente negaba conducta de riesgo o síndrome mononucleósico reciente por lo que la erupción presentada 4 años antes se atribuyó de forma retrospectiva a la primoinfección por el VIH. En la actualidad la paciente no sigue tratamiento; se trata de uno de los pocos enfermos que no progresan, manteniendo una carga viral por debajo de 400 copias/ml y unos CD4 > 500 cél./ml, y que no han presentado infección oportunista alguna.
Fig. 3.--Lesiones maculopapulares, eritematosas, algunasde coloración violácea central.
DISCUSION
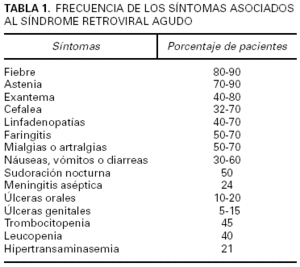
La primoinfección por el VIH puede ser asintomática, pero entre el 50 y el 90 % de los casos presentan algún síntoma1. En general se trata de un síndrome mononucleósico (fiebre, linfadenopatías, etc.), a veces tan intenso que puede requerir ingreso hospitalario. Este cuadro se conoce como síndrome retroviral agudo y aparece como consecuencia del alto índice de replicación del retrovirus y de la intensa respuesta del sistema inmunitario del individuo frente al agente infeccioso2. Los síntomas suelen disminuir al descender la carga viral1,3. Con frecuencia se inician a las 2-4 semanas de la infección y se autolimitan en 1 o 2 semanas4. Se ha sugerido que una sintomatología intensa y prolongada puede estar relacionada con una rápida progresión de la enfermedad5. Los síntomas que aparecen con más frecuencia son fiebre, astenia, exantema, cefalea, linfadenopatías, faringitis, artromialgias, síntomas gastrointestinales, sudoración nocturna y úlceras en la mucosa oral y genital, acompañados en muchas ocasiones de trombocitopenia, leucopenia e hipertransaminasemia3 (tabla 1).
La fiebre y el exantema son los síntomas más frecuentes y, probablemente, los más útiles para el diagnóstico de la primoinfección por el VIH6,7. La erupción cutánea suele aparecer entre el primer y quinto día del síndrome agudo. Se trata de una erupción no pruriginosa, distribuida de forma característica por la cara y el tercio superior del tronco, aunque puede extenderse al resto de la superficie corporal afectando las palmas y las plantas. Las lesiones son maculopápulas, eritemato-anaranjadas, con áreas de vesiculación o necrosis central, ovaladas o redondeadas, bien delimitadas y no confluentes. El número oscila entre 10 y 100 lesiones, y suelen medir desde pocos milímetros hasta 1 cm de diámetro8. El exantema autoinvoluciona en unos 5-10 días dejando, en ocasiones, una fina descamación residual. Los pacientes que se describen desarrollaron una erupción superponible. Se ha descrito la aparición de dermatitis seborreica de novo, 4 o 5 semanas después del síndrome agudo8. En general, se acepta que en el 25 % de los casos existe afectación concomitante de las mucosas, aunque en algunas series se constata que más del 90 % de los casos la presentan3. Aparecen como enantema, erosiones o, de forma más característica, úlceras cubiertas de una membrana blanco-grisácea, en general de 5-10 mm de diámetro, de márgenes bien delimitados, muy dolorosas, que recuerdan a un afta. Se localizan en la lengua, el paladar, las encías, los labios, el esófago, la mucosa genital y la región perianal3,7-9. Con mucha menor frecuencia se han descrito otras reacciones cutáneas como son exantemas vesiculosos o pustulosos10,11, urticaria difusa12, descamación de las palmas y las plantas13, síndrome de Stevens-Johnson14 y alopecia15.
Los hallazgos microscópicos no son específicos. Casi siempre se observa un discreto infiltrado linfocitario perivascular en la dermis superficial, al que se pueden añadir alteraciones epidérmicas como la vacuolización de la membrana basal y la presencia de algún queratinocito necrótico16,17.
El diagnóstico diferencial se establece con las entidades que pueden dar un síndrome semejante a la mononucleosis (tabla 2). La falta de especificidad es una de las razones por las que, incluso en la actualidad, el 90 % de los casos de primoinfección por el VIH siguen sin diagnosticarse18. La técnica estándar para el diagnóstico de la infección por el VIH se basa en la detección de los anticuerpos contra el virus. Primero se realiza una técnica de enzimoinmunoabsorción ligada a enzimas (ELISA) (muy sensible) y posteriormente se confirma mediante un Western-blot (más específica)19. La producción de anticuerpos no se inicia hasta las 3 o 4 semanas (con una media de 3 meses) de la infección20, por lo que existe un periodo ventana entre la infección y la seroconversión, durante el cual las técnicas de detección de anticuerpos no resultan útiles. Para resolver esta situación se han diseñado otras pruebas de laboratorio.
El primero fue la identificación del antígeno p24, detectable a partir de los 14-16 días. Desde 1986 se utilizó en Estados Unidos como método de cribado para los donantes de sangre. Se trata de una prueba muy específica (99,96 %) y relativamente barata. El problema es su baja sensibilidad (79 %)21. Los falsos negativos aparecerían en aquellos pacientes que inician la producción de anticuerpos a título suficiente para neutralizar el antígeno p24, pero a la vez insuficiente para positivizar la prueba de ELISA5. La determinación del ARN del VIH es otra técnica que se positiviza a los 11 días de la infección. Se trata de una prueba diseñada para monitorizar la respuesta al tratamiento en pacientes con infección conocida. Tiene una sensibilidad del 100 %, y se acepta como positiva cuando un paciente con un síndrome retroviral agudo tiene una carga viral superior a 50.000 copias/ml. El principal inconveniente es especificidad (97 %), relativamente baja si se tiene en cuenta la trascendencia del diagnóstico. Los falsos positivos deben sospecharse si la carga viral es inferior a las 5.000 copias/ml6,22.
En la actualidad, la prueba más fiable para el diagnóstico de la primoinfección por el VIH es la determinación del ADN proviral en los leucocitos de sangre periférica23. Se realiza mediante una técnica de reacción en cadena de la polimerasa (PCR) y, en un principio, se le atribuyó una sensibilidad y especificidad del 100 %24. No obstante, recientemente se han descrito falsos negativos25.
El diagnóstico de la primoinfección beneficia tanto a la salud pública como a la de los individuos afectados. Las personas infectadas, tras una información adecuada, deberían modificar su comportamiento y, así, disminuir la transmisión del virus. Por otro lado, la instauración precoz del tratamiento antirretroviral permite disminuir las lesiones al sistema inmunológico, limitar la diseminación del virus y reducir el riesgo de progresión de la enfermedad4. En general, se acepta que se debería instaurar tratamiento de forma inmediata e ininterrumpida mediante tres fármacos antirretrovirales26.