La vasculitis leucocitoclástica es una entidad clinicopatológica que se relaciona con numerosas causas1. Clínicamente se caracteriza por la presencia de lesiones purpúricas palpables en las extremidades inferiores. Se ha descrito, en los pacientes con VIH, que estas lesiones tienden a localizarse perifolicularmente2–4.
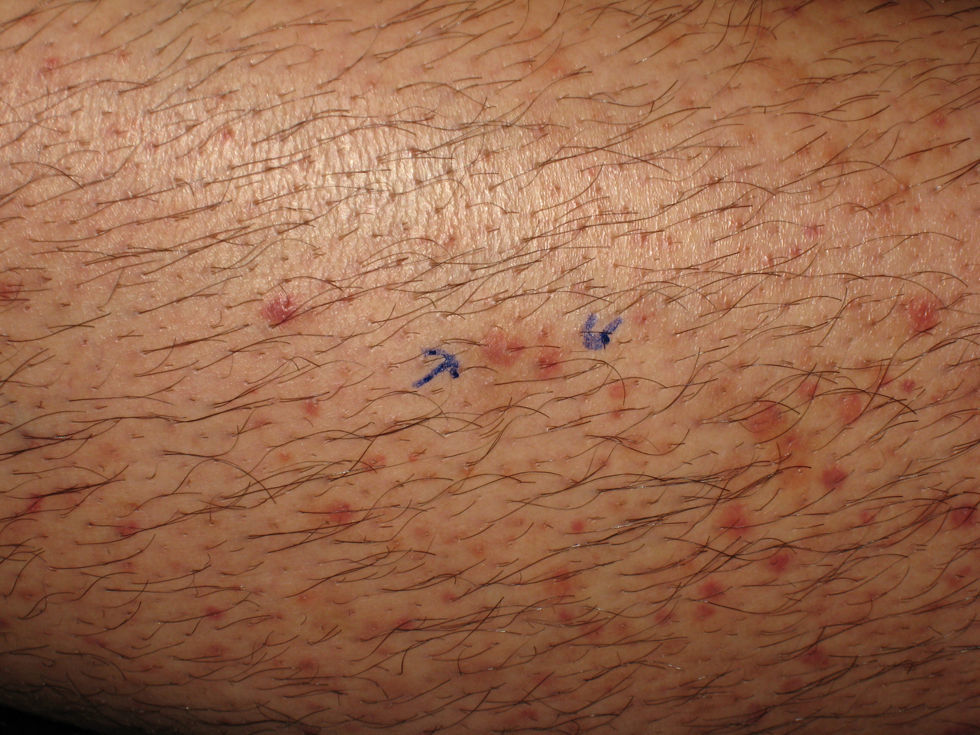
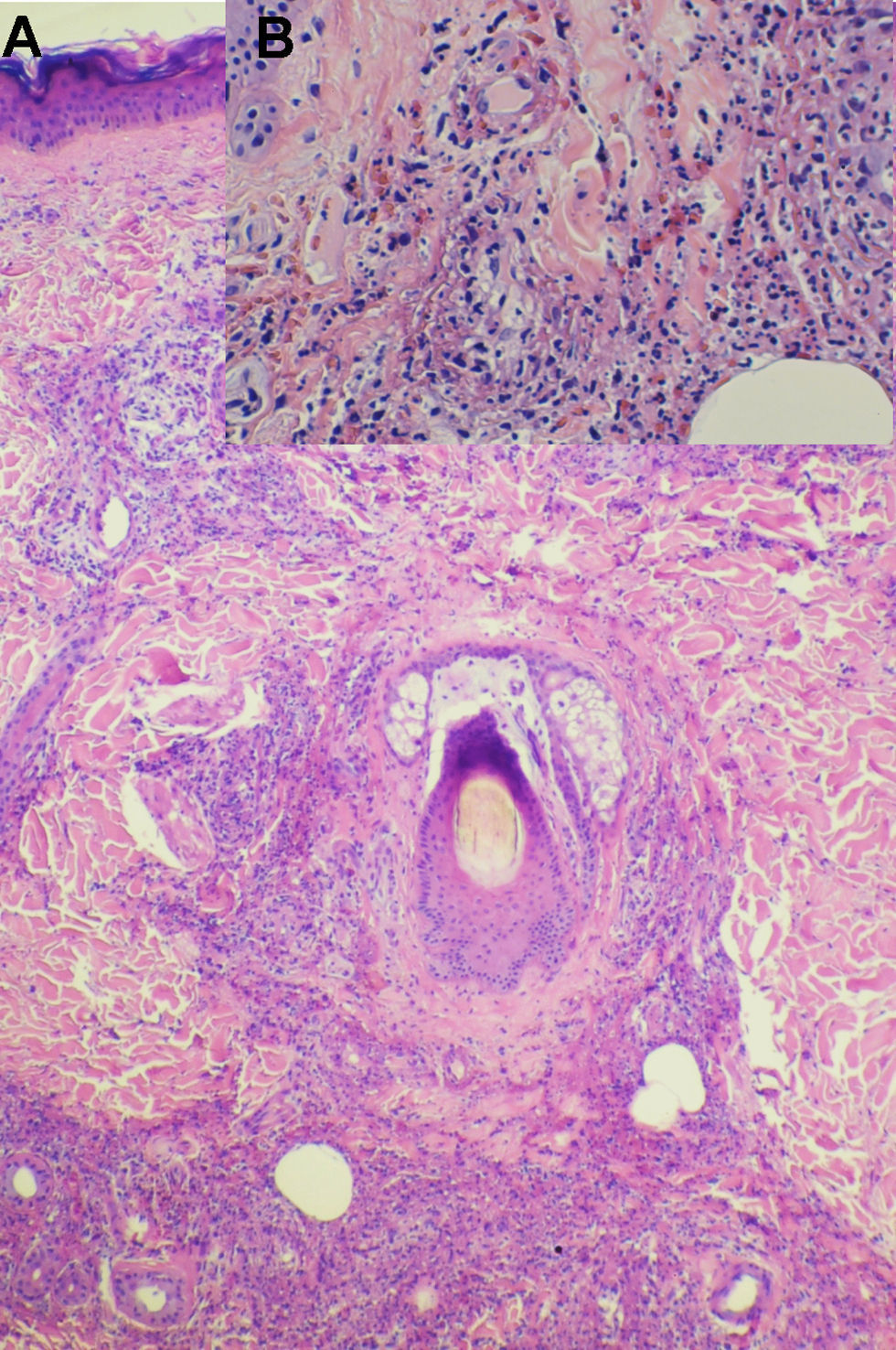
Caso 1. Un varón de 28 años, homosexual, sin antecedentes de interés, acudió a urgencias por lesiones pruriginosas en piernas de dos meses de evolución, que cursaban en brotes y se asociaban a artralgias en rodillas y tobillos. En la exploración física presentaba pápulas purpúricas de predominio perifolicular en la cara anterior de ambas piernas (fig. 1). No presentaba datos sugestivos de escorbuto como sangrado gingival, pápulas hiperqueratósicas o alteraciones del pelo. La biopsia cutánea mostró una vasculitis leucocitoclástica (fig. 2). Las pruebas complementarias detectaron una serología positiva para el virus de la inmunodeficiencia humana (VIH) serotipo 1. La cifra de CD4 totales era de 120cel/μl con una ratio CD4/CD8 de 0,13. Las IgG e IgA estaban aumentadas, con unos valores de 2120mg/dl y 1130mg/dl respectivamente. Las demás pruebas complementarias (hemograma, bioquímica, sistemático de orina, complemento, niveles de vitamina C, autoanticuerpos, factor reumatoide, IgM, IgE, crioaglutininas, serologías de sífilis, VHB, VHC, CMV, toxoplasma, VHS y VVZ, radiografía de tórax y mantoux) fueron normales.
Caso 2. Un varón de 21 años, homosexual, sin antecedentes de interés, acudió a urgencias por lesiones asintomáticas en pies y piernas de 3 días de evolución. Cinco días antes había iniciado un tratamiento con Amoxicilina-clavulánico por una faringoamigdalitis de repetición. Negaba otra sintomatología en la anamnesis por aparatos. En la exploración física presentaba pápulas purpúricas de disposición perifolicular en dorso de ambos pies y en piernas. La biopsia cutánea mostró una vasculitis leucocitoclástica y el estudio de inmunofluorescencia directa evidenció depósitos débiles de IgA en algunos vasos superficiales. Se solicitó serología de VIH que resultó positiva para VIH-1. La cifra de CD4 era de 400cel/μl y el cociente CD4/CD8 era de 0,45. La IgG y la IgA estaban incrementadas, con unos valores de 2.100 y 310mg/dl respectivamente. El resto de pruebas complementarias fueron normales.
Las vasculitis leucocitoclásticas son poco frecuentes en la infección por VIH5 y cuando se presentan, los factores precipitantes son habitualmente los mismos que en la población general (infecciones, enfermedades sistémicas, drogas…). En un porcentaje de pacientes, no se encuentra ningún agente causal y la vasculitis se considera resultado directo de la infección por el virus6. En estos casos, se han propuesto 3 mecanismos etiopatogénicos: 1) el depósito de inmunocomplejos facilitado por el aumento de las inmunoglobulinas en suero; 2) el daño vascular mediado por células T secundario a la expansión oligoclonal de los CD8; y 3) la infección directa y la replicación del propio virus en la pared vascular y en la zona perivascular5,7,8.
Aunque el cuadro clínico de la vasculitis leucocitoclástica es bastante homogéneo, se ha visto que la púrpura palpable tiende a disponerse perifolicularmente en los pacientes con VIH2–4. Barlow et al2 describieron un varón de 20 años, homosexual, en el que la primera manifestación de la infección por VIH fue un cuadro de linfadenopatías generalizadas y pápulas purpúricas foliculares en tronco y extremidades. Dos trabajos posteriores evidenciaron que la infección por VIH puede provocar una púrpura de localización perifolicular en ausencia de otros factores precipitantes3 y que también puede favorecer la acentuación folicular de las vasculitis de otro origen4.
Aunque se han propuesto varias hipótesis, se desconoce la causa de la disposición folicular de la púrpura en el VIH. Se ha sugerido que el propio virus pudiese causar una depleción de los depósitos de vitamina C4. Otra hipótesis postula la existencia de un daño vascular subclínico a nivel del folículo, que condicionaría el depósito de inmunocomplejos a ese nivel3.
En el diagnóstico diferencial de las lesiones purpúricas perifoliculares debemos incluir el escorbuto. La hemorragia perifolicular es una de los signos más precoces y específicos de esta deficiencia nutricional. El hallazgo de otros datos clínicos, la determinación de los niveles de la vitamina C y la dermatoscopia pueden ayudarnos a diferenciarlos9,10.
Como conclusión, destacar que en el diagnóstico diferencial de la púrpura palpable perifolicular debemos incluir la infección por el VIH. Presentamos dos pacientes cuya primera manifestación de la infección fue una vasculitis leucocitoclastica perifolicular. Este hecho fue lo que nos llevó a sospechar clínicamente la infección, que fue confirmada posteriormente mediante serologías.