El dermatofibrosarcoma protuberans (DFSP) es un tumor cutáneo de origen fibrohistiocitario de crecimiento lento, con una capacidad alta de recidiva y de destrucción local, pero con un bajo potencial metastásico (menor a 1%)1. A pesar de su baja incidencia, se trata del sarcoma cutáneo más frecuente2. Su incidencia es mayor en las personas de raza negra, la edad media de aparición oscila entre los 40 y los 43 años y hay un discreto predominio de mujeres3–5. Sus localizaciones más habituales son el tronco (40-60%), las extremidades (20-30%) y la cabeza (10-15%)3. Su etiología permanece desconocida, si bien se ha observado que existe un antecedente de un traumatismo local hasta en un 10-20% de los casos, sugiriendo que pudiera tratarse de un factor desencadenante6. La histogénesis del DFSP es incierta, aunque la teoría más aceptada es que se origina una célula neuromesenquimal pluripotencial7.
El crecimiento asimétrico y su mala delimitación clínica justifica que se haya constatado que hasta el 21% de los casos presentan una recidiva local (RL) durante los cinco años siguientes al tratamiento8. Existen múltiples guías terapéuticas que recomiendan la cirugía micrográfica de Mohs (CMM) en diferido como la técnica de elección en su tratamiento, relegando la cirugía convencional (CV) con márgenes amplios para los casos en los que no sea posible su realización y reservando la radioterapia (RT) y el tratamiento con imatinib para situaciones especiales1. Se ha estimado una incidencia de RL de 3,7% tras CV vs. 1,7% tras CMM, encontrando diferencias significativas entre ambos9.
El objetivo principal de nuestro estudio fue definir las características de los pacientes con DFSP en nuestro centro y el secundario definir las diferencias en el manejo entre aquellos tratados por el Servicio de Dermatología de nuestro hospital frente a otras especialidades.
Se realizó un estudio descriptivo retrospectivo incluyendo consecutivamente a todos los pacientes con diagnóstico histológico de DFSP entre enero de 2010 y agosto de 2022 del Hospital Universitario Puerta del Mar, Cádiz. Se recogieron variables epidemiológicas, clínicas y de tratamiento, de manera que se analizaron los datos de forma global y, posteriormente, según si fue intervenido por el Servicio de Dermatología (grupo 1) frente a otras especialidades (grupo 2). Para ello, se tomaron medidas de tendencia central y de dispersión para las variables cuantitativas y medidas de distribución de frecuencias para las variables cualitativas, según su distribución. Para esto último se realizó la prueba de Kolmogorov-Smirnov para comprobar si la variable cuantitativa seguía la distribución normal o no. Se realizaron análisis inferenciales utilizando la t de Student para las variables cuantitativas y la X2 para las variables cualitativas. Se estableció el nivel de significación estadística en p <0,05. Se utilizó el programa IBM-Statistical Package for the Social Sciences (SPSS) versión 27.
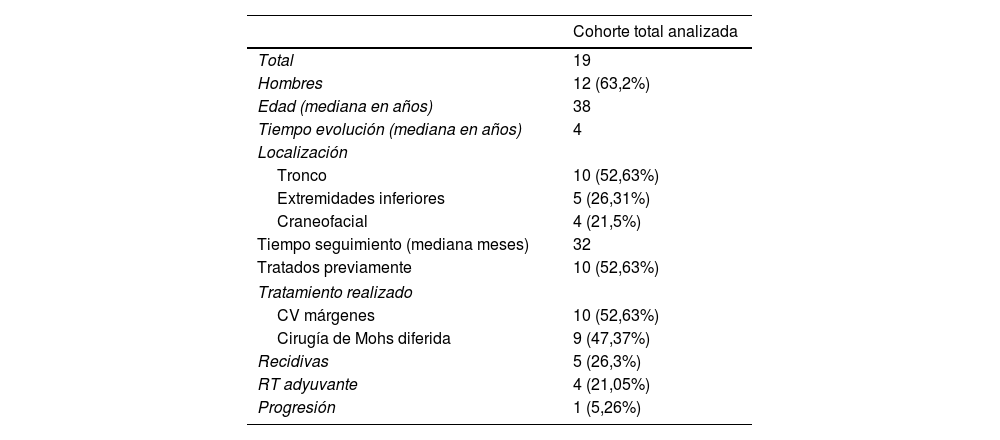
Se identificaron 19 pacientes, 12 (63,2%) hombres, con una mediana de edad de 38 años (rango 16-77). Las localizaciones más frecuentes fueron 11 (57,9%) en el tronco, cuatro (21%) en las extremidades inferiores y cuatro (21%) craneofacial. La mediana de tiempo de evolución del DFSP fue de cuatro años (rango 1-30) y 10 (52,6%) habían recibido algún tratamiento previo. La mediana de tiempo de seguimiento tras el tratamiento fue de 32 meses (3-141) (tabla 1).
Resultados cohorte total analizada
| Cohorte total analizada | |
|---|---|
| Total | 19 |
| Hombres | 12 (63,2%) |
| Edad (mediana en años) | 38 |
| Tiempo evolución (mediana en años) | 4 |
| Localización | |
| Tronco | 10 (52,63%) |
| Extremidades inferiores | 5 (26,31%) |
| Craneofacial | 4 (21,5%) |
| Tiempo seguimiento (mediana meses) | 32 |
| Tratados previamente | 10 (52,63%) |
| Tratamiento realizado | |
| CV márgenes | 10 (52,63%) |
| Cirugía de Mohs diferida | 9 (47,37%) |
| Recidivas | 5 (26,3%) |
| RT adyuvante | 4 (21,05%) |
| Progresión | 1 (5,26%) |
CV: cirugía convencional; RT: radioterapia.
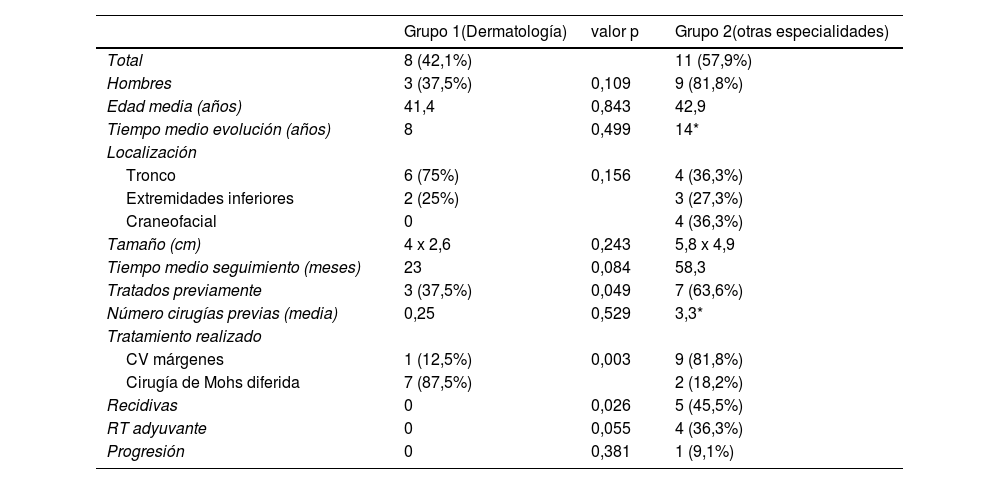
El análisis comparativo entre ambos grupos puede observarse en la tabla 2. El grupo 1, de forma estadísticamente significativa, difería con respecto al grupo 2 en que incluyó pacientes que no habían sido tratados previamente (37,5% vs. 63,6%, p=0,049), fueron tratados mayoritariamente con CMM (87,5% vs. 18,2%, p=0,003) y tuvo una menor tasa de RL durante el seguimiento (0% vs. 45,5%, p=0,026). No se observaron diferencias significativas en el sexo, edad, tiempo de evolución, localización, tamaño, tiempo de seguimiento, número de cirugías previas, RT adyuvante ni progresión.
Resultados del análisis comparativo entre ambos grupos: grupo 1 (atendidos en el servicio de Dermatología) y grupo 2 (atendidos en otros servicios del mismo centro)
| Grupo 1(Dermatología) | valor p | Grupo 2(otras especialidades) | |
|---|---|---|---|
| Total | 8 (42,1%) | 11 (57,9%) | |
| Hombres | 3 (37,5%) | 0,109 | 9 (81,8%) |
| Edad media (años) | 41,4 | 0,843 | 42,9 |
| Tiempo medio evolución (años) | 8 | 0,499 | 14* |
| Localización | |||
| Tronco | 6 (75%) | 0,156 | 4 (36,3%) |
| Extremidades inferiores | 2 (25%) | 3 (27,3%) | |
| Craneofacial | 0 | 4 (36,3%) | |
| Tamaño (cm) | 4 x 2,6 | 0,243 | 5,8 x 4,9 |
| Tiempo medio seguimiento (meses) | 23 | 0,084 | 58,3 |
| Tratados previamente | 3 (37,5%) | 0,049 | 7 (63,6%) |
| Número cirugías previas (media) | 0,25 | 0,529 | 3,3* |
| Tratamiento realizado | |||
| CV márgenes | 1 (12,5%) | 0,003 | 9 (81,8%) |
| Cirugía de Mohs diferida | 7 (87,5%) | 2 (18,2%) | |
| Recidivas | 0 | 0,026 | 5 (45,5%) |
| RT adyuvante | 0 | 0,055 | 4 (36,3%) |
| Progresión | 0 | 0,381 | 1 (9,1%) |
CV: cirugía convencional; RT: radioterapia.
La cohorte analizada presenta características epidemiológicas (edad, localización, tamaño y tiempo de evolución) similares al resto de cohortes publicadas, a excepción de una mayor prevalencia de hombres3,10. En el análisis comparativo se observaron diferencias significativas en el número de pacientes tratados previamente, en el número de RL y en el tipo de cirugía practicada, destacando una mayor aplicación de CMM en el grupo 1 y traduciéndose en una menor tasa de RL. Además, en el análisis comparativo también destacaron diferencias llamativas entre ambos grupos en el tiempo de evolución, en el número de cirugías previas realizadas y en la administración de RT adyuvante (mayor en el grupo 2), aunque sin alcanzar significación estadística en ninguna de ellas. El mayor número de intervenciones previas, mayor número de RL durante el seguimiento y mayor necesidad de RT adyuvante observado en el grupo 2, posiblemente debido principalmente a pacientes multiintervenidos y algunos con márgenes quirúrgicos afectos, puede hacernos inferir quizás una mayor complejidad en los pacientes tratados en dicho grupo.
Las limitaciones de este trabajo se derivan de su carácter retrospectivo, incluyendo una pérdida de datos en variables como el número de cirugías previas y el tiempo de evolución que no permitió obtener diferencias significativas en el estudio comparativo.
Los resultados obtenidos concuerdan con la superioridad de la CMM con respecto a la CV en el tratamiento del DFSP observada en la literatura. Mediante este estudio se puede concluir que la atención y tratamiento del DFSP mediante la CMM por parte del Servicio de Dermatología disminuye el número de recidivas y, por consiguiente, puede evitar la necesidad de RT adyuvante y su morbilidad asociada. Por tanto, sería conveniente que el DFSP sea tratado en servicios que realicen CMM y, en caso de no ser posible, derivar a la unidad de referencia.