Sr. Director:
Los efectos adversos cutáneos a causa de las vacunas son muy variados e incluyen reacciones locales o generalizadas. Inmediatamente tras la inmunización pueden observarse eritema, edema, dolor e induración limitados al lugar de la inyección, que desaparecen de forma espontánea. Con menor frecuencia aparecen pápulas o nódulos que persisten meses o años y que consisten en reacciones granulomatosas o linfoides inespecíficas1,2.
También se han descrito distintos tumores asentados en puntos de inyección de vacunas: carcinoma basocelular, carcinoma epidermoide, melanoma maligno, histiocitoma fibroso maligno, dermatofibrosarcoma protuberans (incluida su variedad pigmentada, el tumor de Bednar), dermatofibroma, linfoma cutáneo de células B de la zona marginal, etc. El intervalo de tiempo entre la vacunación y la aparición del tumor es muy variable, abarca desde días en el caso de los linfomas, hasta más de 30 años en muchos de los pacientes con carcinoma basocelular3-5.
En esta carta queremos comentar el caso de un varón de 84 años visto en nuestro Servicio, con un tumor localizado en el brazo derecho, que surgió una semana después de la administración en esa misma zona de la vacuna antigripal. El estudio histopatológico e inmunohistoquímico permitió el diagnóstico de carcinoma de células de Merkel (CCM).
Se trata de un varón de 84 años de edad con el antecedente personal de enfermedad de Parkinson, remitido al Servicio de Dermatología por una lesión asintomática en la región deltoidea derecha, de dos meses de evolución y rápido crecimiento. El paciente y su familia referían que la lesión se inició en el punto de inyección de la vacuna antigripal, recibida una semana antes dentro de la campaña de vacunación 2007 (vacuna trivalente de virus inactivados y fraccionados que contiene los siguientes antígenos: cepa análoga A/Solomon Islands/3/2006 [H1N1], cepa análoga A/Wisconsin/67/2005 [H3N2] y cepa análoga B/Malaysia/2506/2004). En un primer momento su médico lo diagnosticó de absceso secundario a la administración de la vacuna, pautando antibioterapia oral previa al drenaje.
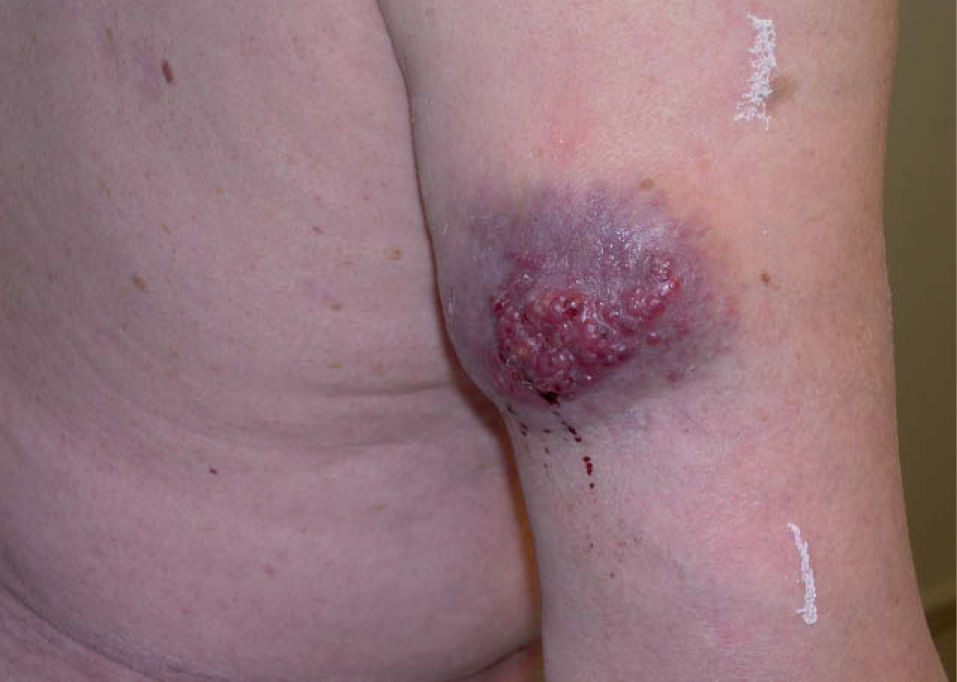
A la exploración presentaba un tumor de consistencia dura y mal definido, de 5 × 3 cm de diámetro, localizado en la cara externa del brazo derecho, sobre la que se visualizaban múltiples nódulos cupuliformes violáceos (fig. 1).
Con la sospecha diagnóstica de pseudolinfoma o linfoma desencadenado por la vacunación, se realizó una toma de biopsia cuyo estudio histopatológico mostró una infiltración tumoral de la dermis por células redondeadas de tamaño mediano, monomorfas, con escaso citoplasma, núcleo redondo y nucleolos pequeños, que se disponían formando masas sólidas o pequeñas estructuras trabeculares. El índice mitótico era elevado. El estudio inmunohistoquímico demostró positividad para citoqueratina 20, enolasa neuronal específica (NSE), cromogranina A y cromogranina B. No se observó inmunorreactividad para proteína S-100, antígeno leucocitario común (LCA), CD 20, CD 3, citoqueratina 7 y factor-1 de transcripción tiroidea (TTF-1). Se estableció el diagnóstico de MCC y se remitió al Servicio de Oncología.
El CCM es un tumor maligno cutáneo, raro, de origen neuroendocrino, de mal pronóstico y evolución rápida, descrito por Toker en 1972. Suele presentarse como una lesión nodular eritematosa de rápido crecimiento en la cabeza, el cuello o las extremidades, en personas mayores de 65 años6,7.
Su etiopatogenia se desconoce aunque se han implicado diversos factores: a) radiación ultravioleta, mayor incidencia en áreas fotoexpuestas en pacientes con historia personal de carcinoma basocelular o epidermoide; b) otros carcinógenos, con frecuencia aparece en áreas irradiadas, de eritema ígneo, o tras exposición crónica a arsénico; c) inmunosupresión, por tratamiento en el contexto de trasplante renal y cardíaco o enfermedades reumáticas, en pacientes con neoplasias hematológicas o infección por el virus de la inmunodeficiencia humana (VIH); d) casos descritos en pacientes con displasia ectodérmica congénita o enfermedad de Cowden, y e) virus oncogénicos, no se pudo demostrar el papel del virus de Epstein-Barr8-10.
En conclusión, hemos presentado un caso de CCM asentado en la zona de inyección de una vacuna. El hecho de no encontrar casos descritos hasta la fecha, pese a que la población diana de la vacuna antigripal coincide con la de mayor riesgo de desarrollar CCM (personas de 65 o más años y pacientes inmunodeprimidos), nos hace pensar que se trata de un hecho fortuito. Sin embargo, la estrecha relación temporal podría indicar que la vacunación causa una alteración inmunitaria local mediante un mecanismo patogénico desconocido que facilitaría el desarrollo del CCM en personas predispuestas.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.