El sarcoma de Kaposi (SK) es una neoplasia vascular asociada a la infección del virus herpes humano8 (VHH-8). El SK subcutáneo primario (SKSP) es una excepcional manifestación clínica. Describimos un nuevo caso de SKSP y revisamos la literatura.
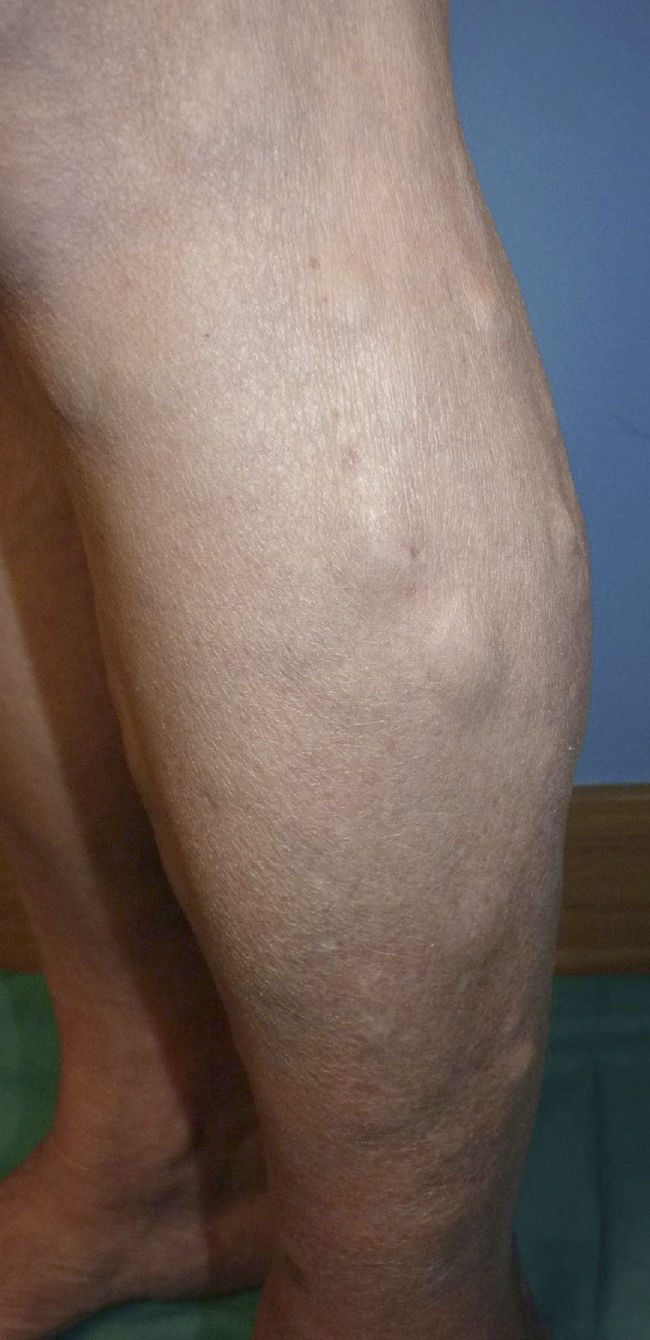
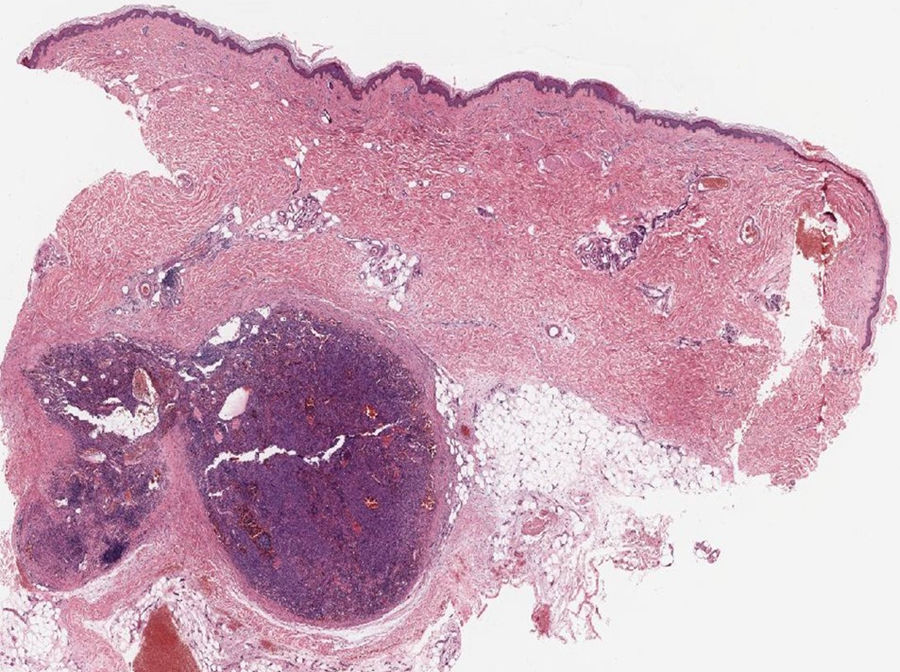
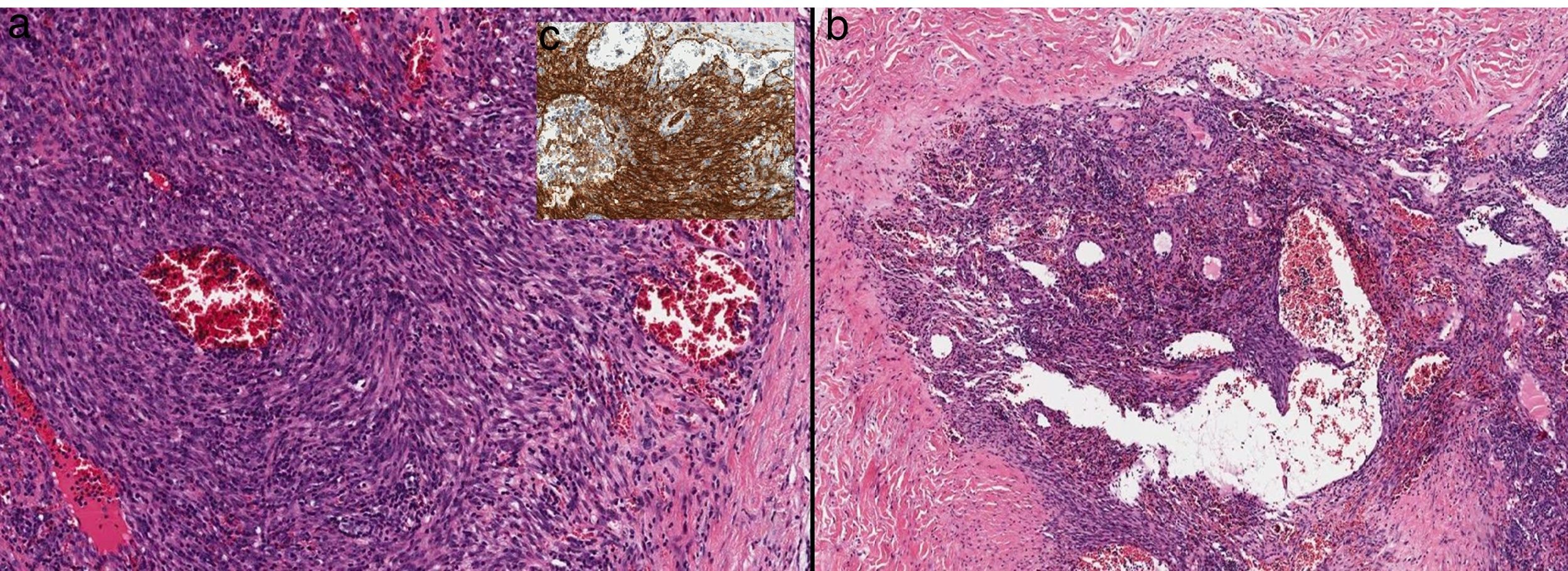
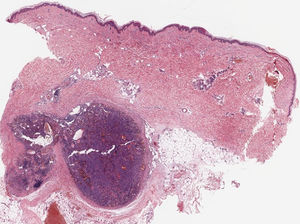
Mujer de 78años sin antecedentes de interés que consultó por cuadro de 2años de evolución de lesiones nodulares en ambas piernas, asintomáticas, estables en tamaño pero que habían aumentado en número. En la exploración física presentaba múltiples nódulos, menores de 2cm, cubiertos por piel de aspecto y color normal, distribuidos en ambas piernas y escasos en muslos. Dichos nódulos presentaban consistencia blanda a la palpación y no estaban adheridos a planos profundos (fig. 1). No se asociaban edema ni lesiones en mucosas. La analítica sanguínea general fue normal y las serologías de VHC, VHB y VIH fueron negativas. La ecografía evidenció numerosas lesiones sólidas en el tejido subcutáneo en ambas piernas, con características ecográficas heterogéneas, describiéndose lesiones hiperecogénicas y otras marcadamente hipoecoicas, sin lograr detectar flujo en su interior. La histología mostró, a nivel de hipodermis, un nódulo bien circunscrito (fig. 2) compuesto por células fusiformes con variable atipia, además de zonas de grandes canales vasculares irregulares, dilatados, con endotelio prominente y abundante contenido hemático en su interior (fig. 3). La inmunohistoquímica fue positiva para CD31 y para VHH-8. Mediante PEC-TAC se corroboró la afectación subcutánea exclusiva, descartándose compromiso ganglionar y visceral. Con el diagnóstico de SKSP, en ausencia de diseminación y sintomatología grave, se decidió mantener una actitud expectante.
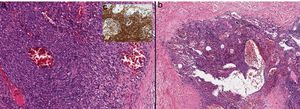
a y b). Imagen histológica a mayor aumento en la que se muestra que el nódulo está constituido por células fusiformes con variable atipia entremezcladas con canales vasculares dilatados e irregulares (10x;HE). c). Las células fusiformes muestran positividad para VHH8 (Anticuerpo monoclonal ORF73/VHH8, 20x).
El SK es una enfermedad sistémica, multifocal con afectación predominantemente mucocutánea. Aunque está constituida por la proliferación de células endoteliales, aún no se ha logrado dilucidar si deriva de endotelio linfático o sanguíneo1. Su etiología está asociada a la infección por VHH-8 en combinación con factores como la alteración del sistema inmune y un medio inflamatorio/angiogénico1. Se clasifica en 4 grupos clínico/epidemiológicos: SK clásico, SK endémico africano, SK asociado a VIH y SK por inmunosupresión terapéutica. En pacientes VIH suele ser con más frecuencia multicéntrico y con mayor afectación mucocutánea gastrointestinal, ganglionar, visceral y atípicas.
En el SK, la transformación endotelial ocurre típicamente en la dermis (superficial más frecuentemente que profunda), originando las clásicas lesiones tipo máculas/pápulas/nódulos o tumores violáceos en piel o mucosas, por lo que la afectación de hipodermis y otros tejidos blandos profundos, o incluso óseo, es generalmente por extensión en profundidad de lesiones superficiales2.
El compromiso visceral y ganglionar es infrecuente, y se ha descrito principalmente en pacientes inmunosuprimidos. En estos casos suelen existir lesiones cutáneo/mucosas asociadas, siendo excepcionales los casos de SK exclusivamente extracutáneo1,2. De la misma manera, la afectación primaria del tejido hipodérmico es inusual. Tan solo hemos encontrado en la literatura 6casos de pacientes con clínica de nódulos subcutáneos sin afectación cutánea suprayacente2-7, similares al nuestro. Destaca que todos los casos son varones VIH positivos, excepto un caso negativo. Cinco casos asociaban algún tipo de lesión clásica de SK a distancia, lo cual facilitó la sospecha diagnóstica. Solo un caso, un varón de 43años VIH positivo, presentaba lesiones exclusivas en hipodermis, sin clínica cutánea2.
El mecanismo de desarrollo de SKSP es desconocido. Algunos autores postulan que el linfedema crónico podría ser un factor etiológico al producir linfangiogénesis y daño inmune2,8; sin embargo, de los casos descritos previamente, la mayoría no presentó signos de linfedema. Además, gran cantidad de pacientes con SK clásico en piernas asocian edema, sin llegar a desarrollar afectación subcutánea8. También se ha planteado que el traumatismo del tejido subcutáneo podría asociarse al desarrollo de SK, sobre todo en lesiones únicas o muy localizadas. Esta hipótesis se basa en la descripción de casos de SK en cicatrices.
El diagnóstico diferencial de lesiones en el tejido subcutáneo es amplio. En pacientes inmunosuprimidos, el SKSP sin asociación de lesiones cutáneas superficiales podría ser difícil de diferenciar de otras lesiones, principalmente infecciones u otros procesos proliferativos.
Aunque la biopsia cutánea es necesaria para establecer el diagnóstico definitivo, el estudio de imagen es fundamental en la orientación diagnóstica y para determinar la extensión previa a la decisión terapéutica. Actualmente el PEC-TAC es la mejor prueba para valorar la extensión subcutánea9, ya que las lesiones captan flúor-18 fluorodesoxiglucosa. Además, permite determinar si existe afectación visceral, adenopática, de tejidos blandos y óseos. La TC presenta utilidad para valorar afectación visceral, principalmente pulmonar, pero es menos útil en tejidos blandos. La RMN es isointensa al músculo en T1W1 y heterogénea pero principalmente hiperintensa en T2W2, y presenta refuerzo con gadolinio, pero en tejido subcutáneo, si las lesiones son pequeñas, pierde sensibilidad9. También se ha demostrado que la gammagrafía es útil para determinar la presencia y extensión del SK cutáneo y extracutáneo en VIH3. La ecografía cutánea es útil como prueba complementaria, ya que proporciona información acerca de las características estructurales y vasculares; además, permite la guía para biopsia de lesiones10.
Presentamos un nuevo caso de SK variante clínica subcutánea primaria, destacando que es el primer caso descrito en una mujer inmunocompetente. Creemos importante tener en cuenta las manifestaciones inusuales del SK, como el SKSP, con el fin de evitar retrasos diagnósticos y terapéuticos.
Conflicto de interesesNinguno declarado.