La vasculopatía livedoide (VL) es una vasculopatía trombótica cutánea de etiología desconocida, asociada en alrededor del 40% a trastornos trombofílicos1. Se caracteriza por la presencia de úlceras dolorosas en las extremidades inferiores, cicatrices blanquecinas (atrofia blanca) y lívedo racemosa. Ocasiona un gran impacto en la calidad de vida, su tratamiento es difícil y no existe una guía terapéutica clara2. Se han utilizado inmunoglobulinas endovenosas, danazol, glucocorticoides e inmunosupresores, anticoagulantes y antitrombóticos y oxígeno hiperbárico, entre otros, con respuestas muy variables y recaídas frecuentes2. Recientemente un ensayo clínico fase-2 (n=25)1, pequeños estudios retrospectivos3,4 y series de casos5 han demostrado que el rivaroxabán, un moderno anticoagulante oral de acción directa, puede ser muy efectivo en esta enfermedad2. Sin embargo, el tiempo de seguimiento de los pacientes en estos estudios es inferior a 6 meses en la inmensa mayoría de los casos (seguimiento de 12 semanas en el ensayo clínico fase-2)2. Nuestro objetivo fue evaluar la respuesta clínica del rivaroxabán en pacientes con VL con un seguimiento mayor o igual a 12 meses.
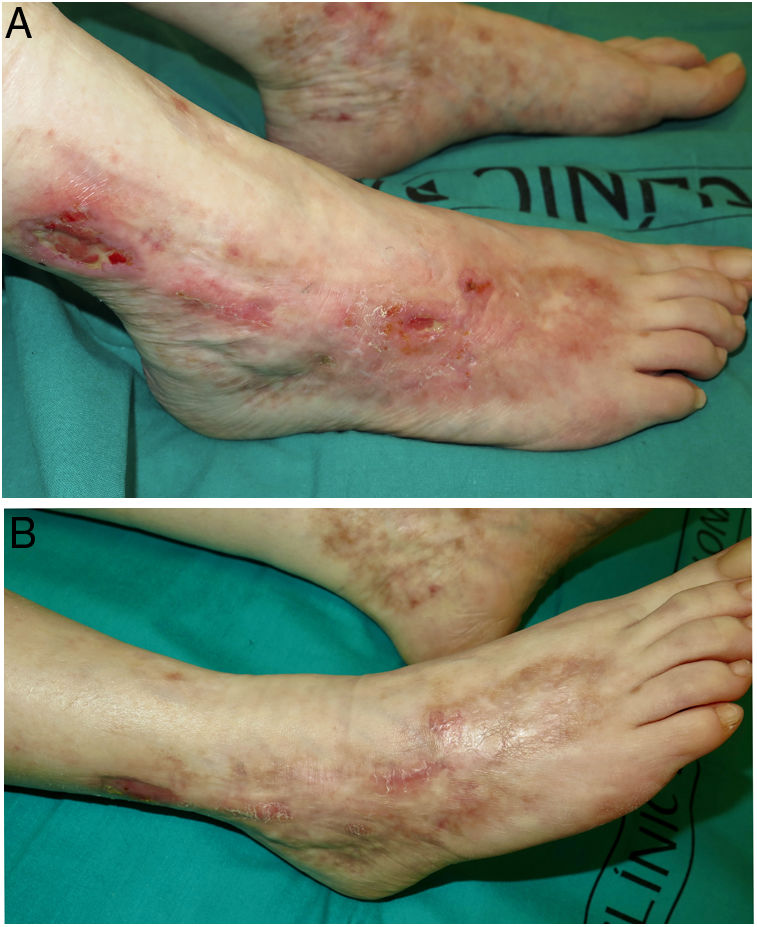
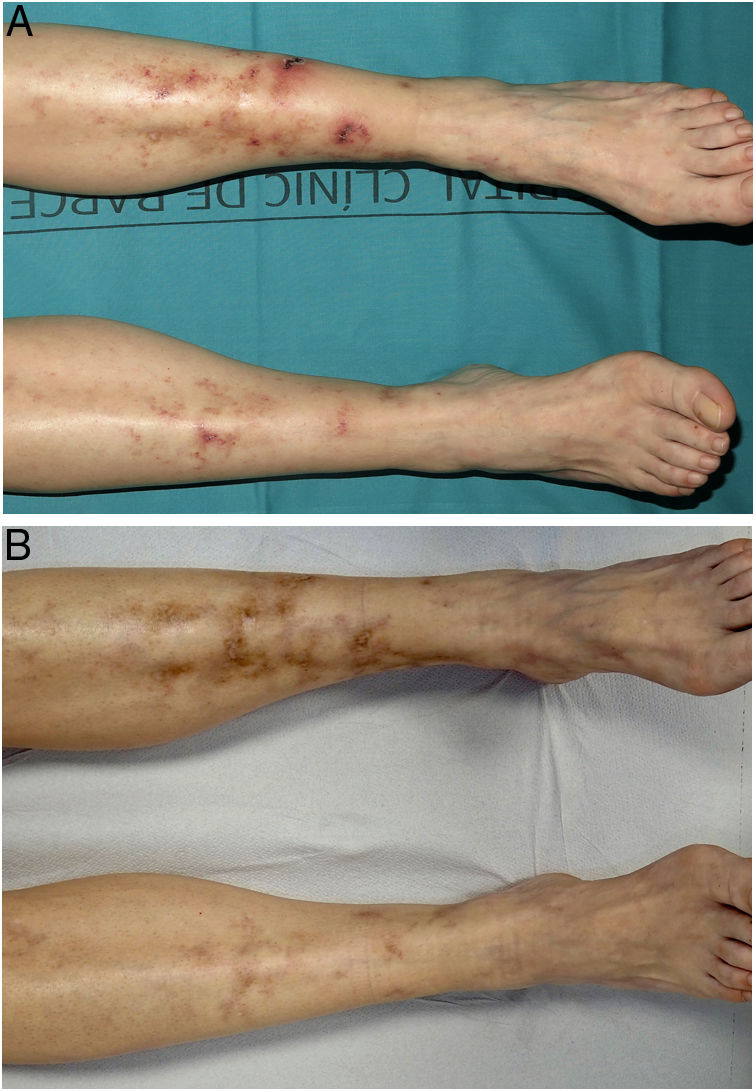
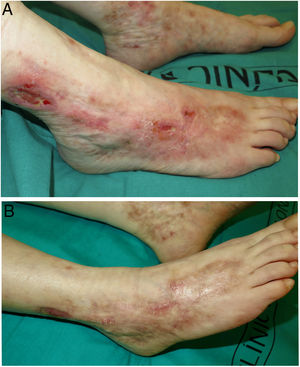
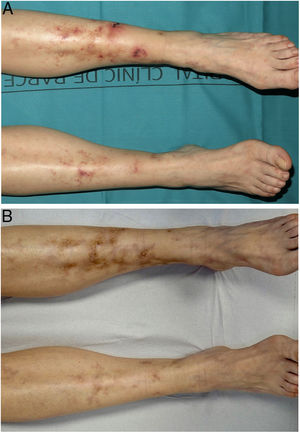
Realizamos un estudio retrospectivo de los pacientes diagnosticados de VL en tratamiento con rivaroxabán en un servicio de dermatología de un hospital terciario en España, entre el 1 de enero de 2017 y el 30 de octubre de 2021. Se revisaron las historias clínicas, se recogieron sus características clínico-epidemiológicas y su respuesta terapéutica. Se incluyeron 4 mujeres de entre 42 y 61 años (tabla 1). Todas presentaban un dolor intenso y úlceras en las piernas, junto a cicatrices atróficas. En todos los casos se realizó estudio de trastornos trombofílicos y biopsias cutáneas. El diagnóstico de VL se basó en la correlación clínico-histopatológica. Todas habían recibido múltiples tratamientos con respuesta clínica insuficiente. La dosis inicial de rivaroxabán fue de 10mg c/12h. Todas alcanzaron una respuesta clínica completa dentro de los primeros 3 meses (figs. 1 y 2). La dosis de mantenimiento fue variable, entre 5-10mg/día. Dos de ellas (pacientes 3 y 4) presentaron una reagudización de la enfermedad que se resolvió volviendo a incrementar la dosis a 10mg c/12h. En una paciente (número 2) se suspendió el tratamiento al séptimo mes, previa disminución progresiva de la dosis del fármaco, sin presentar recurrencias tras 8 meses de seguimiento. El resto sigue en tratamiento con una respuesta completa. Los pacientes fueron seguidos durante un tiempo que varió entre 12 y 28 meses. No se observaron efectos adversos.
Características clínicas, epidemiológicas y respuesta terapéutica de las pacientes con vasculopatía livedoide tratadas con rivaroxabán
| Caso | Sexo/edad | Antecedentes familiares | Antecedentes patológicos | Trastornos trombofílicos asociados | Presentación clínica | Tiempo de evolución | Tratamiento previos | Dosis de rivaroxabán | Respuesta clínica | Tiempo de seguimiento |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | F/42 | No | Artritis seronegativaANA 1/80Tabaquismo | Sía | Dolor y úlceras en los pies | 28 años | CS, HBPM, AAS, pentoxifilina, sulfazalasina, oxígeno hiperbárico, colchicina, anakinra, alprostadil, etanercept | Inicio: 10 mg/12hDespués de 5 meses: 10mg/día | Completa | 12 mesesSin recurrencias |
| 2 | F/61 | No | HTA, glaucoma | No | Dolor y úlceras en las piernas. Lívedo y cicatrices atróficas | Un año | Pentoxifilina, AAS, dipiridamol | Inicio: 10mg/12hDespués de 2 meses: 10mg/día, luego 5mg/día. Se suspende al séptimo mes | Completa | 7 mesesSin recurrencias |
| 3 | F/42 | Hermano con trombosis retiniana | LPPANA 1/320 | Sía | Dolor y úlceras en las piernas y los pies. Lívedo y cicatrices atróficas | 9 años | CS, azatioprina, AAS, dipiridamol | Inicio: 10mg/12hDespués de 10 meses: 10 mg/díab | Completa | 28 mesesRecurrencia a los 6 meses de terapiac |
| 4 | F/49 | No | No | No | Dolor y úlceras en las piernas y los pies. Púrpura, cicatrices atróficas | 24 años | AAS, dipiridamol, HBPM, IgIV | Inicio: 10mg/12hDespués de 6 meses: 10mg/día | Completa | 23 mesesRecurrencia al disminuir la dosisc |
ANA: anticuerpos antinucleares; AAS: ácido acetilsalicílico; CS: corticoides orales; F: femenino; HBPM: heparina de bajo peso molecular; h: horas; HTA: hipertensión arterial; IgIV: inmunoglobulina endovenosa; LPP: liquen plano pilar.
La paciente 1 presentaba una mutación heterocigota del factor v de Leyden y la paciente 3 una mutación en el gen de la antitrombina iii.
b A los 14 meses se disminuyó a 5mg/día, a los 16 meses a 5mg cada 48h y a los 24 meses se incrementó a 10mg/12h por reaparición del dolor y úlceras en los tobillos.
c En ambos casos la reagudización de la enfermedad se controló incrementando la dosis de rivaroxabán a 10mg/12h.
El rivaroxabán es un inhibidor selectivo y reversible del factor Xa, indicado en enfermedades tromboembólicas y para la prevención secundaria de tromboembolismo tras la cirugía para la implantación de una prótesis de cadera o de rodilla2. Su administración es vía oral y no requiere una monitorización de las pruebas de coagulación, presentando ventajas sobre la warfarina y el acenocumarol y las heparinas de bajo peso molecular. Además, presenta menos interacciones medicamentosas que los anticoagulantes orales tradicionales2. Una revisión sistemática reciente sobre la efectividad del rivaroxabán en VL, que incluyó 13 estudios (n=73, 65 de ellos recibieron rivaroxabán en monoterapia), observó que la eficacia se obtiene en el 82% de los pacientes. La respuesta clínica fue similar en todos los pacientes, independientemente de si padecían o no trastornos trombofílicos2. La respuesta terapéutica al rivaroxabán fue rápida en la mayoría de los individuos, con un alivio significativo del dolor en 11 días o menos1,2, aunque en algunos pacientes tardó más de un mes3. La dosis inicial más frecuente fue de entre 10 a 20mg/día, para luego disminuir a 10mg/día como mantenimiento2. En 2 de nuestras pacientes se disminuyó a 5mg/día (tras 6 y 14 meses de terapia, respectivamente), con un control excelente en una de ellas y una reagudización de la enfermedad en la otra.
Solo hemos encontrado en la literatura datos de seguimiento de 12 meses o más en 9 individuos tratados con rivaroxabán: 4 respuestas positivas a los 12 meses5,6, 2 durante 14 meses de tratamiento7,8, una durante 18 meses9 y 2 durante 23 meses9. Estos 9 pacientes fueron tratados con dosis de rivaroxobán de 10mg/día. Solo uno de ellos presentó un brote de la enfermedad tras un esfuerzo laboral, y solo requirió curas y la utilización de un apósito con plata para manejarlo. No se reportaron efectos adversos en estos individuos. Las 4 pacientes de nuestro estudio han tenido un seguimiento mayor de un año, y 2 de ellas de 2 años o más, y en todas las pacientes se observó una respuesta terapéutica completa. Dos pacientes presentaron recurrencias al disminuir la dosis del rivaroxabán, que se resolvieron incrementando la dosis a 10mg c/12h. En caso de brotes de la VL no controlados con rivaroxabán se puede incrementar su dosificación y/o agregar enoxaparina subcutánea. La adición de enoxaparina puede controlar la enfermedad en el 95% de los casos1, pero esto no fue necesario en ninguna de nuestras pacientes. Las recurrencias pueden ser frecuentes tras la suspensión del rivaroxabán; se han observado tras una media de 25 semanas y son más frecuentes en verano3.
El rivaroxabán ha mostrado un excelente perfil de seguridad en el tratamiento de la VL, con efectos adversos en su mayoría leves, mayoritariamente menorragia e hipermenorrea2. Nuestras pacientes no refirieron efectos adversos.
El rivaroxabán puede ser un tratamiento bien tolerado, de rápido inicio de acción, dosificación flexible y excelente respuesta a largo plazo en la VL. Recomendamos su uso como primera línea terapéutica en esta enfermedad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.