No existen guías clínicas para el manejo del nevus displásico (ND). Determinaremos el porcentaje de dermatólogos de la sección Centro de la Academia Española de Dermatología y Venereología (AEDV) que ampliarían márgenes o tendrían actitud conservadora en un ND, y si los antecedentes personales (AP) y/o familiares (AF) de melanoma modificarían la actitud tomada frente a un paciente sin antecedentes de interés.
Material y métodosSe difundió la encuesta a 738 dermatólogos y se recogieron datos de forma anónima del 15 de junio de 2022 al 31 de julio de 2022. Las variables de exposición fueron el grado de displasia (bajo/alto), los márgenes (afecto/libre) y los antecedentes de melanoma (sin antecedentes/AF/AP). Las variables dependientes (actitud) incluyeron observación/márgenes de 1-4mm /márgenes 5-10mm.
ResultadosSe recibieron 86 respuestas. Si el patólogo informase bordes afectos en un ND de bajo grado, el 60,5% ampliarían márgenes de 1 a 4mm, mientras que si los márgenes están libres el 97,7%, tendrían una actitud conservadora. Si el patólogo informara bordes afectos en un ND de alto grado, solo el 1,2% tendrían una actitud conservadora, porcentaje que se incrementa notablemente si los márgenes están libres (68,6%). El AF o el AP de melanoma no influirían en la actitud de la mayoría.
ConclusionesEl manejo del ND no es uniforme entre los dermatólogos de la sección centro de la AEDV, especialmente en el caso de ND de bajo grado con bordes afectos y ND de alto grado con bordes libres. El AF o el AP de melanoma no modifican en la mayor parte de los casos la actitud clínica.
There are no clinical guidelines on the management of dysplastic nevus (DN). The aims of this study were to determine the percentage of dermatologists in the center-Spain section of the Spanish Academy of Dermatology and Venereology (AEDV) who would manage a histologically confirmed DN with a watch-and-wait approach or with wider surgical margins and to investigate whether their attitudes would vary depending on whether or not the patient had a personal and/or family history of melanoma.
Material and methodsWe collected data from an anonymous survey sent to 738 dermatologists between June 15 and July 31, 2022. The independent variables were degree of dysplasia (low vs. high), margin status (positive vs. negative), and a personal or family history of melanoma (yes vs. no in both cases). The dependent variables were attitude towards management (watch-and-wait vs. re-excision with a surgical margin of 1 to 4mm or re-excision with a surgical margin of 5 to 10mm).
ResultsWe obtained 86 responses to the questionnaire. When pathology indicated a low-grade DN, 60.5% of dermatologists stated they would obtain a surgical margin of 1 to 4mm if the first margins were positive, and 97.7% would watch and wait if the report described negative margins. For high-grade DNs, 1.2% of dermatologists would watch and wait to manage DN with positive margins; 68.8% would use this approach for negative margins. A family or personal history of melanoma had no influence on most of the dermatologists’ attitudes.
ConclusionsManagement strategies for DN among dermatologists from the center-Spain section of the AEDV varied, particularly when faced with low-grade DN with positive margins and high-grade DN with negative margins. A family or personal history of melanoma did not influence clinical attitudes in most cases.
El nevus displásico (ND) es una entidad catalogada como benigna por la Organización Mundial de la Salud (OMS/WHO) sobre la que no hemos encontrado guías de manejo clínico1. En 2018 la OMS redefinió los criterios histopatológicos de ND y recomendaba clasificar su displasia en bajo o alto grado, eliminando la antigua displasia de grado leve1. Existen varias encuestas publicadas sobre el manejo del ND por dermatólogos de otros países (Estados Unidos, Canadá y Australia), todas previas a la actualización de la OMS de 2018, en las que se observaba principalmente una importante diferencia en el manejo del ND con displasia grave y márgenes libres, de modo que los pacientes podrían ser tratados de forma desigual2-7.
Conocer cuál es el manejo del ND en nuestro ámbito en la actualidad, un asunto sobre el que no hemos encontrado datos en la literatura, sería un primer paso de cara a evaluar la necesidad de elaborar un documento de consenso sobre este tema en nuestra región.
A partir de los datos de publicaciones previas y la observación de la práctica clínica diaria, nuestra hipótesis de trabajo es que existe una discordancia en el manejo clínico entre los dermatólogos de la sección Centro de la Academia Española de Dermatología y Venereología (AEDV) del ND, especialmente en el caso de la displasia de alto grado. El objetivo principal del estudio fue determinar el porcentaje de dermatólogos de la sección Centro de la AEDV que, al recibir un informe histopatológico de ND de bajo o alto grado, con bordes afectos o libres, tendrían una actitud conservadora (observación) o ampliarían márgenes. El manejo del nevus clínicamente atípico no fue el objetivo de nuestra encuesta, y solo se ha incluido el manejo de lesiones melanocíticas diagnosticadas histológicamente como ND. Como objetivo secundario, buscamos determinar si los antecedentes personales (AP) y/o familiares (AF) de melanoma modificarían la actitud tomada frente a un paciente sin antecedentes de interés.
Material y métodosSe realizó una encuesta descriptiva transversal. La población diana fueron los médicos dermatólogos adjuntos y en formación (residentes) que ejercen su profesión en la sección Centro de la AEDV: Comunidad de Madrid, Castilla-La Mancha y Extremadura (España). La población accesible estaba formada por todos aquellos que estuvieran dispuestos a colaborar en la encuesta de forma anónima. No existió grupo control para este estudio. Se recogieron datos desde el 15 de junio de 2022 hasta el 31 de julio de 2022, ambos incluidos, de manera virtual a través de una encuesta online de Microsoft Forms®. Se difundió vía email la encuesta a 738 dermatólogos de la sección Centro de la AEDV y se presentó el proyecto en la reunión de la sección Centro de la AEDV de junio de 2022. El tamaño muestral mínimo para un margen de error del 10%, con un intervalo de confianza del 95% y una distribución de respuesta del 50%, fue de 86. Ni los investigadores ni los encuestados recibieron compensación económica alguna. Las variables de exposición fueron el grado de displasia (bajo o alto), los márgenes (afectos o libres) y los antecedentes del paciente (sin antecedentes, AF de melanoma y AP de melanoma). Las variables dependientes incluyeron observación, márgenes de 1-4mm y márgenes de 5-10mm. Como premisa, en estas hipotéticas situaciones clínicas la lesión melanocítica había sido extirpada con una biopsia excisional y el diagnóstico de ND había sido confirmado por el dermatopatólogo de referencia de nuestro centro, sin haber sido revisada la muestra por un segundo patólogo. La encuesta se muestra en el anexo 1.
El análisis estadístico se realizó con el programa R versión 4.1.1: se aplicaron métodos de estadística descriptiva y se realizaron contrastes de hipótesis para evaluar la asociación estadística entre el grado de displasia y el estado de los márgenes, así como la actitud tomada y la participación de cada encuestado en consulta de dermatoscopia digital y/o dermatología oncológica; para ello se utilizó la prueba exacta de Fisher. Se consideró diferencia estadísticamente significativa una p<0,05.
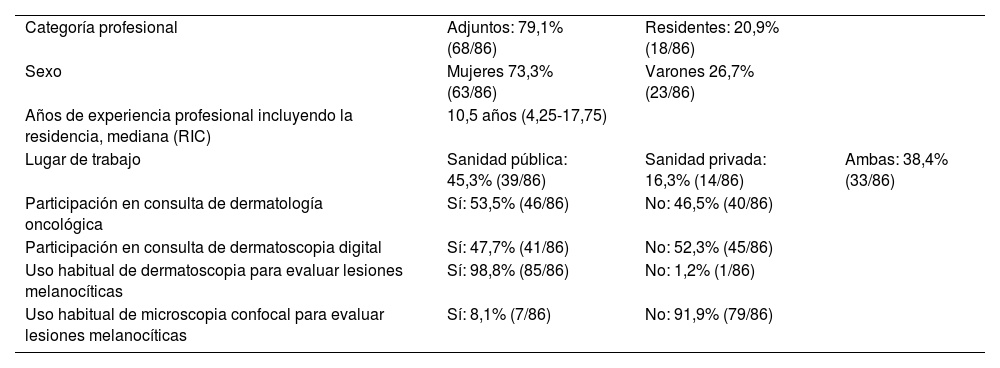
ResultadosSe recibieron 86 respuestas (tasa de respuesta del 11,7%), que se detallan en la tabla 1: el 79,1% fueron adjuntos y el 20,9% residentes, el 73,3% mujeres y el 26,7% hombres, y la mediana de experiencia profesional fue de 10,5años. El 45,3% trabajaban exclusivamente en la sanidad pública. Participaban en consulta de oncología cutánea el 53,5% y en consulta de dermatoscopia digital el 47,7%. Para evaluar de forma habitual lesiones melanocíticas de forma casi unánime (98,8%) los encuestados utilizaban la dermatoscopia, y el 8,1% referían usar la microscopia confocal.
Resultados de respuestas recibidas en la encuesta (I), n=86
| Categoría profesional | Adjuntos: 79,1% (68/86) | Residentes: 20,9% (18/86) | |
| Sexo | Mujeres 73,3% (63/86) | Varones 26,7% (23/86) | |
| Años de experiencia profesional incluyendo la residencia, mediana (RIC) | 10,5 años (4,25-17,75) | ||
| Lugar de trabajo | Sanidad pública: 45,3% (39/86) | Sanidad privada: 16,3% (14/86) | Ambas: 38,4% (33/86) |
| Participación en consulta de dermatología oncológica | Sí: 53,5% (46/86) | No: 46,5% (40/86) | |
| Participación en consulta de dermatoscopia digital | Sí: 47,7% (41/86) | No: 52,3% (45/86) | |
| Uso habitual de dermatoscopia para evaluar lesiones melanocíticas | Sí: 98,8% (85/86) | No: 1,2% (1/86) | |
| Uso habitual de microscopia confocal para evaluar lesiones melanocíticas | Sí: 8,1% (7/86) | No: 91,9% (79/86) | |
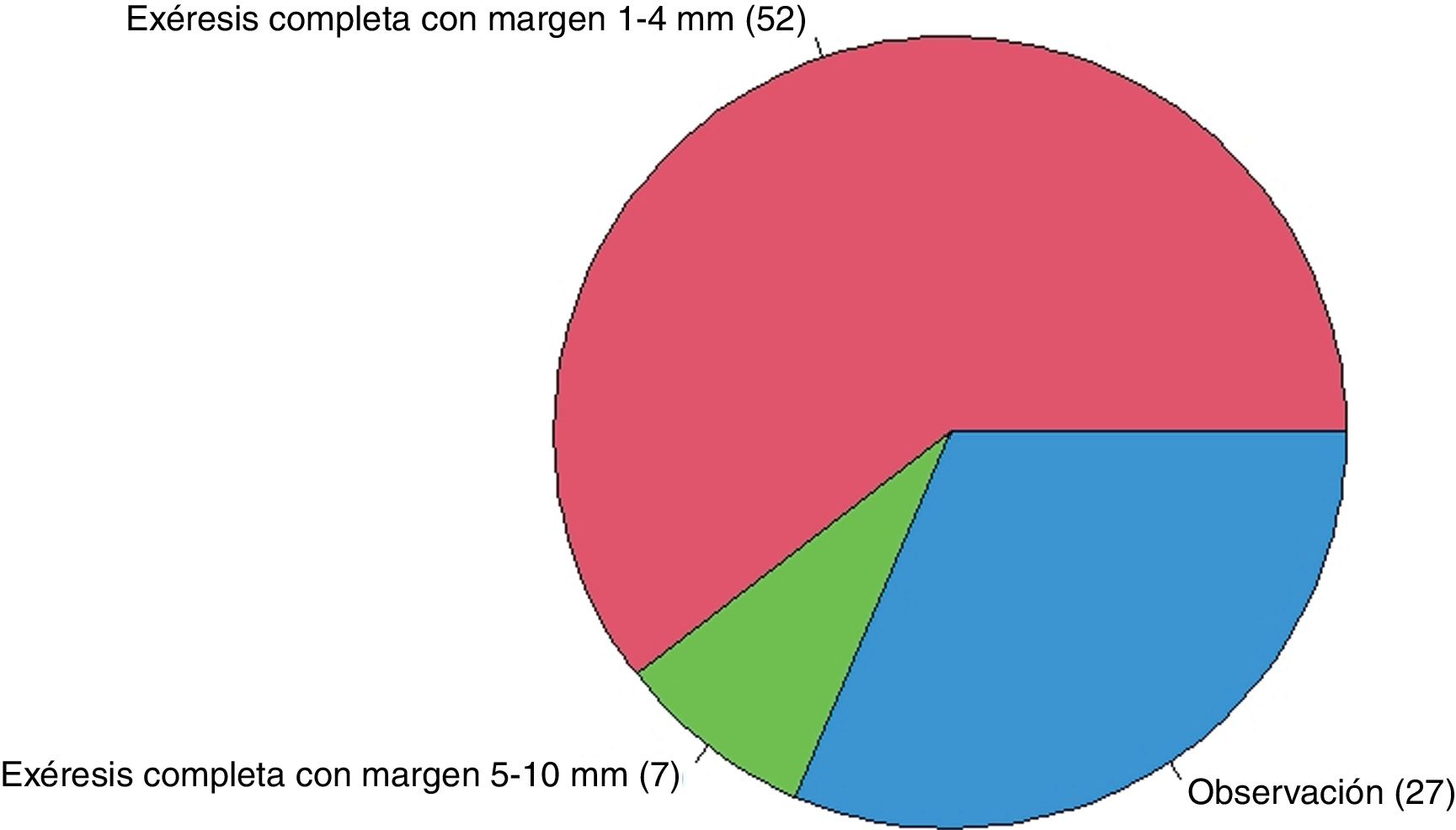
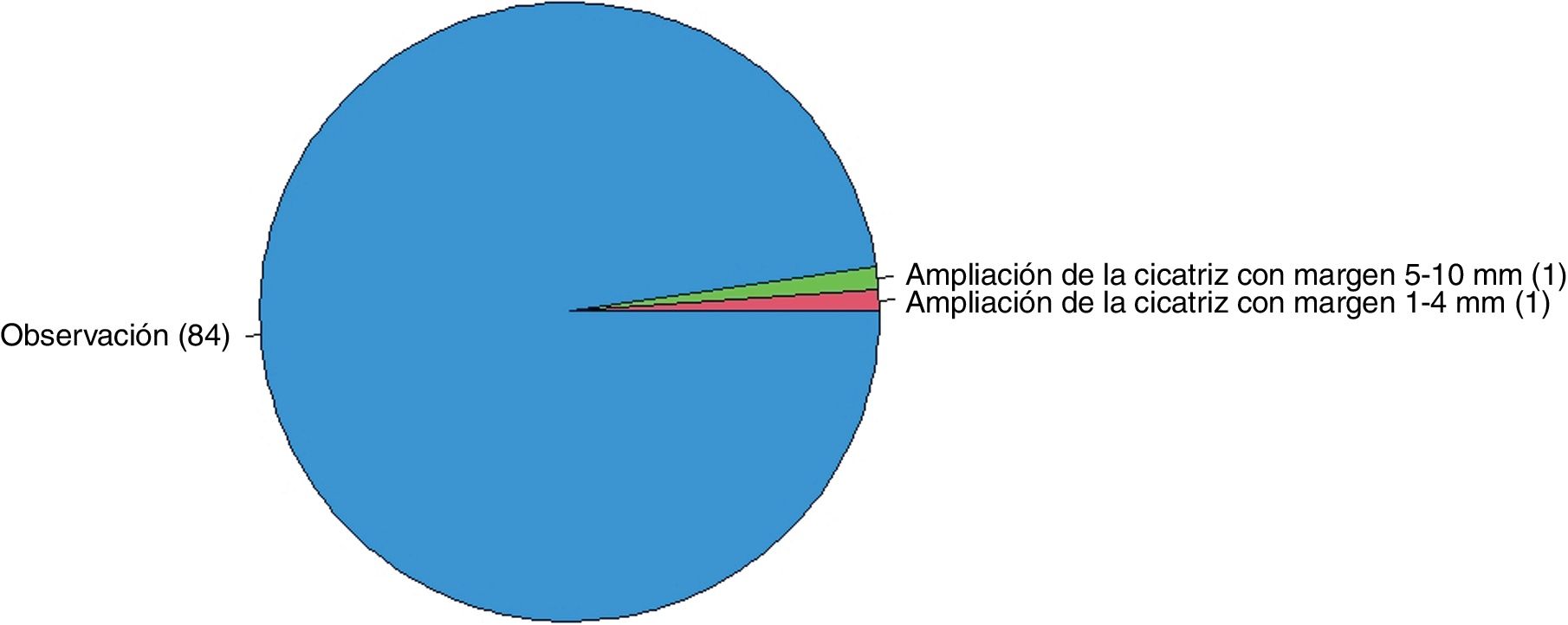
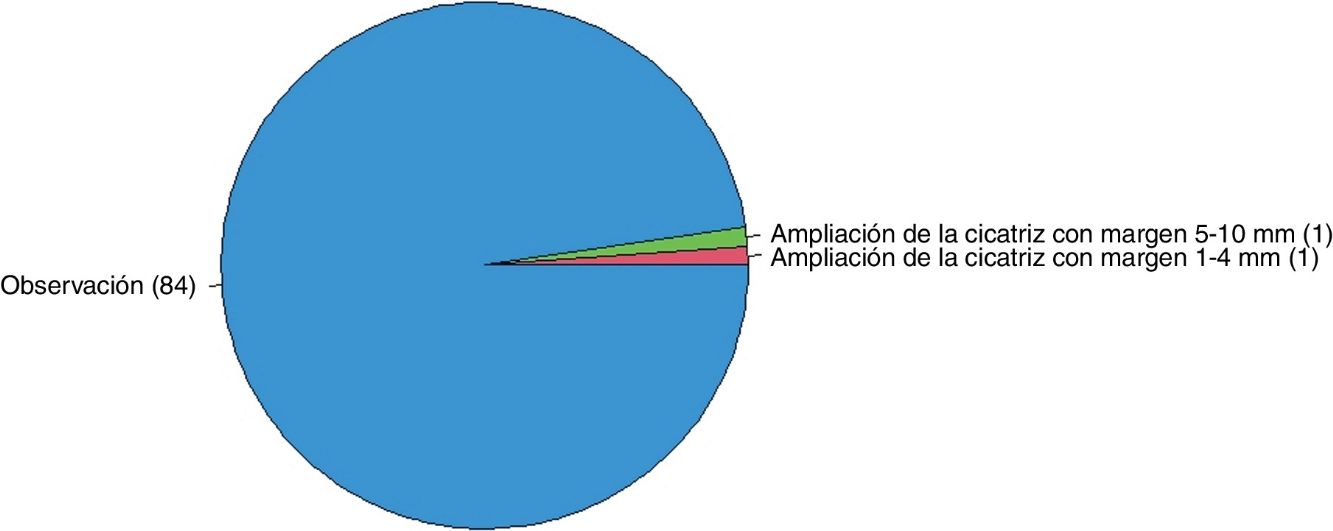
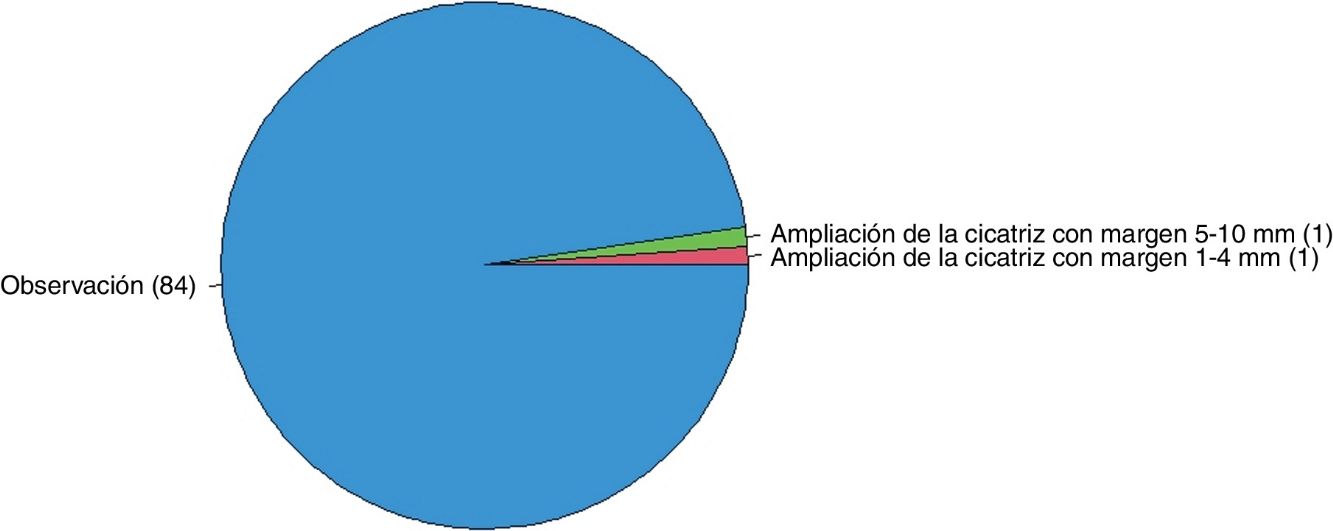
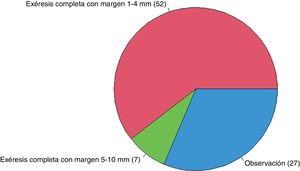
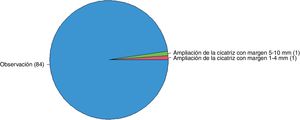
Si el patólogo informase bordes afectos en un ND de bajo grado en un paciente sin antecedentes de interés (fig. 1), el 60,5% ampliarían márgenes de 1 a 4mm, el 31,4% observarían la lesión y el 8,1% ampliarían márgenes de 5 a 10mm. En el caso de un ND de bajo grado con márgenes libres en un paciente sin antecedentes de interés (fig. 2), el 97,7% tendrían una actitud conservadora (observación).
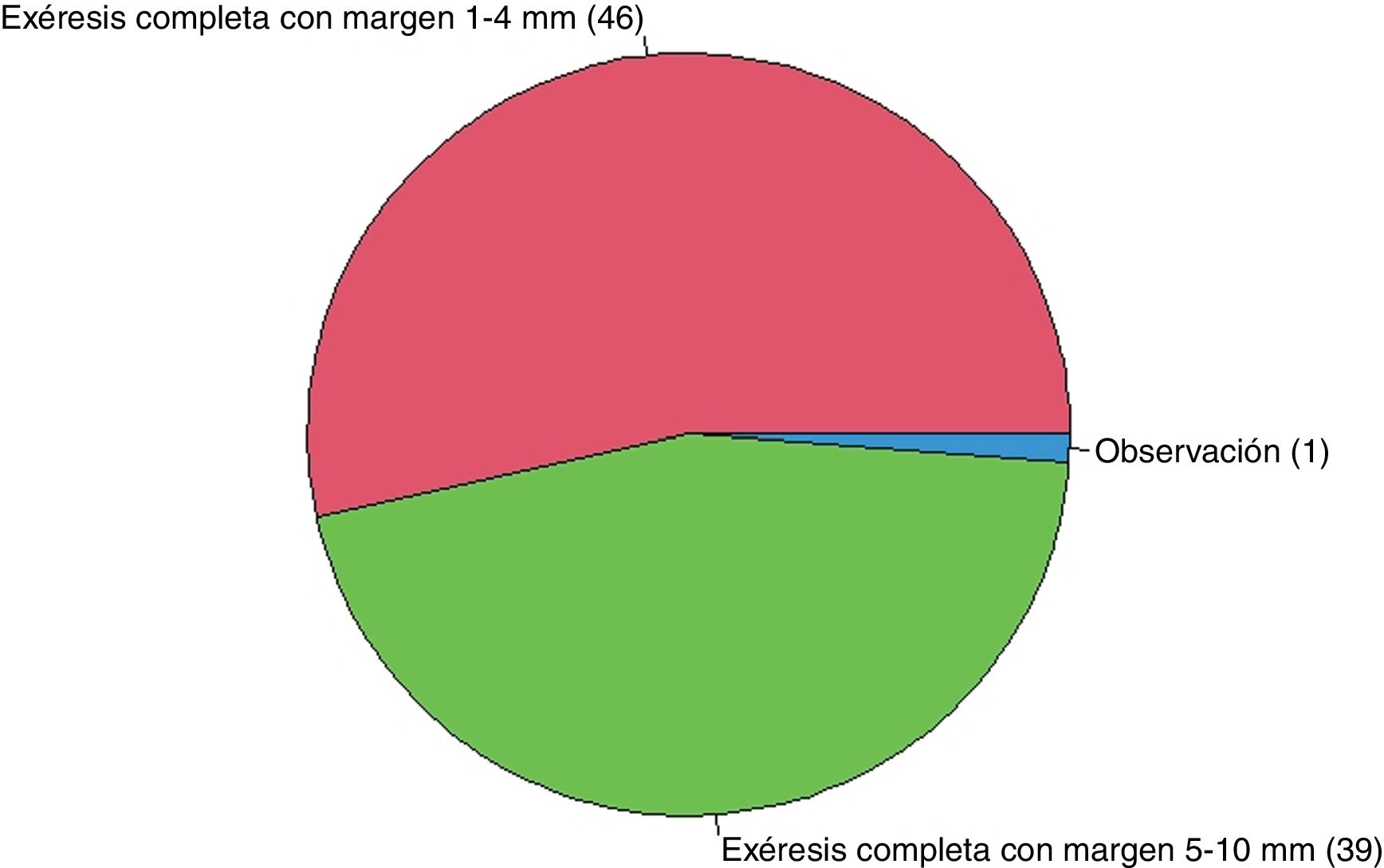
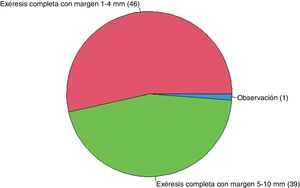
Si el patólogo informara bordes afectos en un ND de alto grado en un paciente sin antecedentes de interés (fig. 3), el 98,8% de los encuestados realizarían una exéresis completa, ya sea con margen de 1-4mm (53,5%) o con margen de 5-10mm (45,3%).
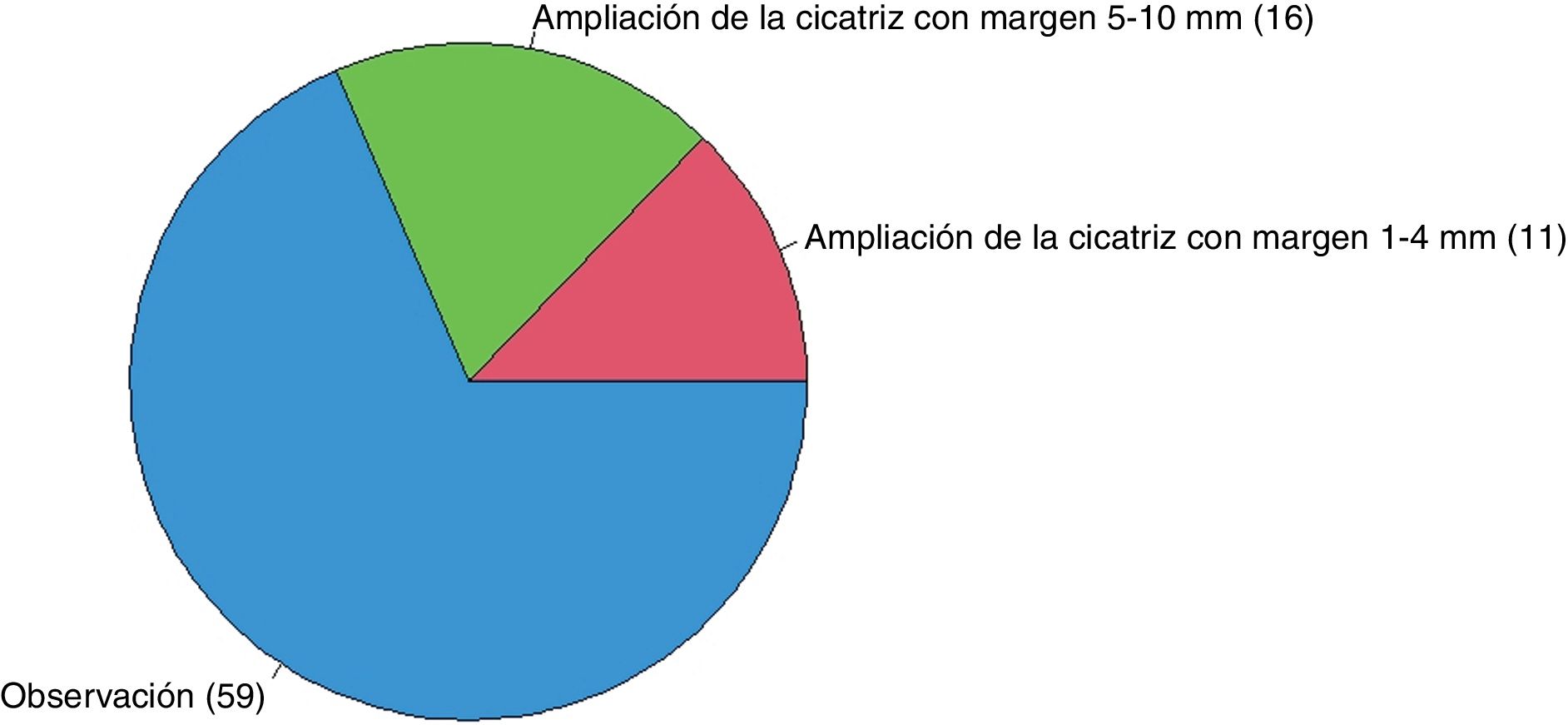
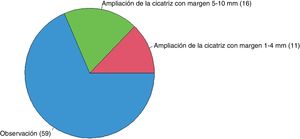
Respecto al ND de alto grado con márgenes libres en un paciente sin antecedentes de interés (fig. 4), el 68,6% tendrían una actitud de observación, el 18,6% ampliarían márgenes de la cicatriz 5-10mm y el 12,8% lo harían con 1-4mm.
En todas estas situaciones clínicas (resultados resumidos en la tabla 2), el AF o el AP de melanoma no influirían en la actitud de la mayoría de los encuestados respecto a un paciente sin antecedentes de interés (tabla 3). De forma anecdótica, independientemente del estado de los márgenes, algunas respuestas libres incluyeron la recomendación de incluir al paciente en seguimiento digital en caso de ND de bajo grado y AF o AP de melanoma, y de seguimiento digital y estudio genético en caso de ND de alto grado y AF o AP de melanoma. Los encuestados no precisaron si harían estudio genético sobre el ND extirpado o del paciente.
Resultados de respuestas recibidas en la encuesta (II), n=86
| Márgenes afectos | Observación | Exéresis completa con margen 1-4 mm | Exéresis completa con margen 5-10 mm |
|---|---|---|---|
| Nevus displásico de bajo grado | 31,4% (27/86) | 60,5% (52/86) | 8,1% (7/86) |
| Nevus displásico de alto grado | 1,2% (1/86) | 53,5% (46/86) | 45,3% (39/86) |
| Márgenes libres | Observación | Ampliación de la cicatriz con margen 1-4 mm | Ampliación de la cicatriz con margen 5-10 mm |
|---|---|---|---|
| Nevus displásico de bajo grado | 97,7% (84/86) | 1,2% (1/86) | 1,2% (1/86) |
| Nevus displásico de alto grado | 68,6% (59/86) | 12,8% (11/86) | 18,6% (16/86) |
Resultados de respuestas recibidas en la encuesta (III), n=86
| Antecedente familiar de melanoma | No cambiaría actitud | Sí cambiaría actitud |
|---|---|---|
| Nevus displásico de bajo grado con márgenes afectos | 81,4% (70/86) | 18,6% (16/86) |
| Nevus displásico de bajo grado con márgenes libres | 95,3% (82/86) | 4,7% (4/86) |
| Nevus displásico de alto grado con márgenes afectos | 95,3% (82/86) | 4,7% (4/86) |
| Nevus displásico de alto grado con márgenes libres | 93,0% (80/86) | 7,0% (6/86) |
| Antecedente personal de melanoma | No cambiaría actitud | Sí cambiaría actitud |
|---|---|---|
| Nevus displásico de bajo grado con márgenes afectos | 62,8% (54/86) | 37,2% (32/86) |
| Nevus displásico de bajo grado con márgenes libres | 84,9% (73/86) | 15,1% (13/86) |
| Nevus displásico de alto grado con márgenes afectos | 81,4% (70/86) | 18,6% (16/86) |
| Nevus displásico de alto grado con márgenes libres | 73,3% (63/86) | 26,7% (23/86) |
Participar en una consulta oncológica influye en el manejo del ND de alto grado con borde libre (p=0,01), diferencia que no se aprecia al participar en una consulta de seguimiento digital dermatoscópico (tabla 4). Participar en una consulta oncológica o de seguimiento digital no parece influir en el manejo del ND de bajo grado con borde afecto (tabla 4).
Resultados de análisis de respuestas recibidas en la encuesta (I): tablas de contingencia
| Participación en consulta de dermatología oncológica | Actitud ante nevus displásico de alto grado con márgenes libres | |||
|---|---|---|---|---|
| Observación | Ampliación margen 1-4 mm | Ampliación margen 5-10 mm | ||
| No | 33 | 1 | 6 | Test de Fisher: p=0,01 |
| Sí | 26 | 10 | 10 | |
| Participación en consulta de dermatoscopia digital | Actitud ante nevus displásico de alto grado con márgenes libres | |||
|---|---|---|---|---|
| Observación | Ampliación margen 1-4 mm | Ampliación margen 5-10 mm | ||
| No | 31 | 4 | 10 | Test de Fisher: p=0,45 |
| Sí | 28 | 7 | 6 | |
| Participación en consulta de dermatología oncológica | Actitud ante nevus displásico de bajo grado con márgenes afectos | |||
|---|---|---|---|---|
| Observación | Exéresis completa margen 1-4 mm | Exéresis completa margen 5-10 mm | ||
| No | 13 | 23 | 4 | Test de Fisher: p=0,84 |
| Sí | 14 | 29 | 3 | |
| Participación en consulta de dermatoscopia digital | Actitud ante nevus displásico de bajo grado con márgenes afectos | |||
|---|---|---|---|---|
| Observación | Exéresis completa margen 1-4 mm | Exéresis completa margen 5-10 mm | ||
| No | 10 | 31 | 4 | Test de Fisher: p=0,15 |
| Sí | 17 | 21 | 3 | |
La actitud ante un ND de alto o bajo grado varía según el estado de los márgenes (p<0,01), y si tiene borde afecto o libre, del grado de displasia (p<0,01) (tabla 5).
Resultados de análisis de respuestas recibidas en la encuesta (II): tablas de contingencia
| Actitud ante nevus displásico bajo grado | Observación | Exéresis con margen 1-4 mm | Exéresis con margen 5-10 mm | |
|---|---|---|---|---|
| Margen afecto | 27 | 52 | 7 | Test de Fisher: p<0,01 |
| Margen libre | 84 | 1 | 1 |
| Actitud ante nevus displásico alto grado | Observación | Exéresis con margen 1-4 mm | Exéresis con margen 5-10 mm | |
|---|---|---|---|---|
| Margen afecto | 1 | 46 | 39 | Test de Fisher: p<0,01 |
| Margen libre | 59 | 11 | 16 |
| Actitud ante nevus displásico con margen afecto | Observación | Exéresis con margen 1-4 mm | Exéresis con margen 5-10 mm | |
|---|---|---|---|---|
| Displasia bajo grado | 27 | 52 | 7 | Test de Fisher: p<0,01 |
| Displasia alto grado | 1 | 46 | 39 |
| Actitud ante nevus displásico con margen libre | Observación | Exéresis con margen 1-4 mm | Exéresis con margen 5-10 mm | |
|---|---|---|---|---|
| Displasia bajo grado | 84 | 1 | 1 | Test de Fisher: p<0,01 |
| Displasia alto grado | 59 | 11 | 16 |
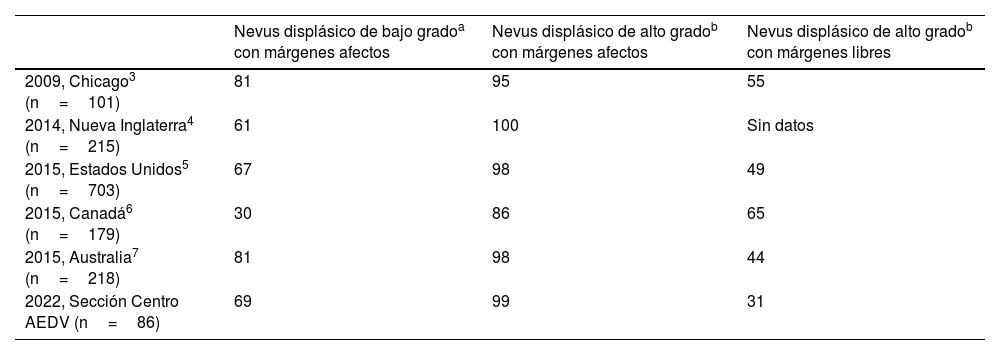
El ND ha sido motivo de controversia a lo largo de los años, y dada la falta de guías clínicas su manejo ha sido desigual entre los dermatólogos2-9. Ante una lesión melanocítica clínicamente atípica se recomienda realizar una biopsia excisional como planteábamos en nuestra encuesta y evitar en la medida de lo posible la biopsia incisional por la posibilidad de un diagnóstico erróneo de la lesión8,10-12. Nuestro porcentaje de encuestados que ampliaría un ND de bajo grado con márgenes afectos y un ND de alto grado con márgenes afectos es similar a las encuestas publicadas en el año 2015 y anteriores (tabla 6)2-7. En nuestros resultados, el 68,6% de dermatólogos aún a día de hoy ampliarían márgenes en un ND de bajo grado que hubiera sido extirpado de forma excisional con afectación de bordes en la histología, a pesar de las recomendaciones del NIH de 2015 y de algunas revisiones recientes, que apoyan la posibilidad de observación clínica en ND de moderado (actual bajo) grado si la lesión fue extirpada por completo clínicamente1,8,10,13,14. Creemos que una de las posibles razones para este alto porcentaje podría ser evitar en un futuro la dificultad diagnóstica de un nevus persistente vs. melanoma, si apareciese pigmentación de la cicatriz13. Si bien en la 4.ª edición de WHO Clasification of Skin Tumours (vigente cuando se realizó nuestra encuesta) no se hacía ninguna recomendación directa a este supuesto clínico, en la 5.ª edición, publicada en 2023 en internet, se establece que se puede considerar reexcisión en los ND de bajo grado con márgenes afectos aunque podría no ser necesario, especialmente si vamos a seguir al paciente15.
Tabla comparativa con encuestas previas: porcentaje (%) de encuestados que ampliarían la lesión
| Nevus displásico de bajo gradoa con márgenes afectos | Nevus displásico de alto gradob con márgenes afectos | Nevus displásico de alto gradob con márgenes libres | |
|---|---|---|---|
| 2009, Chicago3 (n=101) | 81 | 95 | 55 |
| 2014, Nueva Inglaterra4 (n=215) | 61 | 100 | Sin datos |
| 2015, Estados Unidos5 (n=703) | 67 | 98 | 49 |
| 2015, Canadá6 (n=179) | 30 | 86 | 65 |
| 2015, Australia7 (n=218) | 81 | 98 | 44 |
| 2022, Sección Centro AEDV (n=86) | 69 | 99 | 31 |
Displasia de grado severo en clasificaciones previas a la de la OMS de 2018.Fuente: modificado de Wall et al.7.
Casi por unanimidad todos nuestros encuestados ampliarían un ND de alto grado con márgenes afectos, de acuerdo con los resultados publicados anteriormente (tabla 6) y con la recomendación explícita que aparece en la 5.ª edición de WHO Classification of Skin Tumours al respecto, por el solapamiento de criterios diagnósticos entre el ND de alto grado y el melanoma y la posibilidad, aunque baja, de progresión a melanoma2-7,11,15.
El porcentaje de dermatólogos que ampliarían un ND de alto grado con márgenes libres es el más bajo publicado hasta la fecha (tabla 6), quizá por la influencia de la publicación en 2018 de la 4.ª edición del libro WHO Classification of Skin Tumours, en la que se infería que un ND extirpado completamente no necesitaba ampliación de la cicatriz1-7,13. Estudios retrospectivos sugieren que un ND con displasia severa (actual alto grado) extirpado de forma completa con márgenes libres no necesitaría reexcisión, si bien otros destacan la necesidad de estudios prospectivos para realizar una recomendación de este tipo, especialmente si el margen era estrecho10,14-17. La 5.ª edición de WHO Classification of Skin Tumours solo hace referencia al manejo del ND de alto grado con afectación de márgenes, como hemos comentado previamente, por lo que de nuevo inferimos que si ha sido extirpado con bordes libres no precisaría ampliación de la cicatriz. En futuras encuestas podrá estudiarse si las nuevas recomendaciones de la OMS afectarán a la baja al porcentaje de dermatólogos que ampliarían un ND de bajo grado con bordes afectos o un ND de alto grado con bordes libres.
De modo similar a los hallazgos de Duffy et al.3 en 2009, nuestros resultados muestran que en la decisión del clínico para ampliar u observar las lesiones diagnosticadas de ND influyen tanto el grado de displasia como el estado de los márgenes.
Los encuestados que participaban en consulta de dermatología oncológica mostraron una actitud más agresiva en el tratamiento del ND de alto grado con márgenes libres, de forma estadísticamente significativa (tabla 4), lo que nos lleva a pensar que su manejo del ND pueda estar en parte sesgado por la patología maligna que manejan habitualmente en la consulta.
Respecto al cambio de actitud clínica si el paciente tuviese AF o AP de melanoma, la mayoría de nuestros encuestados no cambiarían su actitud. Aunque no hemos encontrado preguntas similares en las encuestas publicadas, en la de Sapra et al.6 de 2015 la mitad de los dermatólogos estarían de acuerdo en hacer un seguimiento más estrecho a pacientes con historia familiar de melanoma. En nuestra encuesta no planteamos directamente la cuestión del seguimiento de los pacientes, si bien algunos dermatólogos hicieron referencia al seguimiento más estrecho con dermatoscopia digital en el caso de ND y AF o AP de melanoma, probablemente por la importancia del ND como marcador de riesgo de desarrollo de melanoma1,9,15.
Queremos destacar el papel de la dermatoscopia como instrumento imprescindible para la evaluación rutinaria de lesiones melanocíticas entre casi todos los encuestados (98,8%), frente al 23% en la encuesta de Estados Unidos en 20012. Además, las técnicas diagnósticas no invasivas más modernas como la microscopia confocal de reflectancia, ya son de uso habitual para el 8,1% de nuestros encuestados, porcentaje que probablemente se vaya incrementando en el futuro con la extensión de uso de la misma entre los dermatólogos9.
Por supuesto, el manejo del ND en la vida real tendría que estar consensuado con los pacientes, y la información que les proporcionemos influye en sus decisiones, como muestra el estudio de Batchelder et al.18 de 2020, en el que destacan la importancia de nuestras palabras y el modo en que transmitimos la información del riesgo o la falta de riesgo del ND para la decisión de tratamiento quirúrgico o no por parte de los pacientes, y recomiendan evitar términos como premelanoma o precáncer.
Como limitaciones de nuestro estudio encontramos una baja tasa de respuesta en una encuesta no validada, lo que puede haber conllevado un sesgo de respuesta entre los encuestados. Al haberla realizado de forma completamente anónima, sin proporcionar ningún dato que pudiera identificar a los encuestados (DNI, nombre, dirección de correo electrónico, etc.), no podíamos evitar que una misma persona contestara varias veces a la encuesta, o que dermatólogos ajenos a la sección Centro de la AEDV contestaran a la misma si conseguían el enlace web. Además, la encuesta es una simplificación de la práctica clínica diaria, en la que no es posible introducir todos los matices del lugar de trabajo, las características de los pacientes, etc. Otro punto a tener en cuenta es que la encuesta partía de la premisa de un diagnóstico histológico confirmado de ND, cuya variabilidad interobservador entre los anatomopatólogos ha mejorado con los criterios diagnósticos de la 4.ª edición de tumores de la OMS según el estudio de Aydin Ulgen et al.19 (kappa libre 0,40). Como fortalezas, se trata de la primera encuesta en lengua española que evalúa el manejo de los dermatólogos del ND en nuestro medio, pues todas las encuestas previas estaban publicadas en inglés y sus datos procedían de otros países, y posiblemente no fueran del todo extrapolables a nuestra práctica2-7. La encuesta era muy sencilla y corta de contestar, en unos pocos minutos, y de forma 100% online, sin papel, lo que creemos que facilitaba la participación en la misma y limitaba el impacto negativo en el medio ambiente.
ConclusionesEl manejo del ND no es uniforme entre los dermatólogos de la sección centro de la AEDV, especialmente en el caso de ND de bajo grado con bordes afectos y ND de alto grado con bordes libres. El AF o el AP de melanoma no modifican en la mayor parte de los casos la actitud clínica. Las recientes recomendaciones de la 5.ª edición de WHO Classification of Skin Tumours se ajustan al manejo que se realiza del ND de alto grado con bordes afectos. Futuros estudios prospectivos y la elaboración de guías clínicas probablemente ayuden a unificar el manejo del ND.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer su ayuda y colaboración en el desarrollo de este proyecto a la Dra. Teresa Estrach, del Programa de Mentorazgo en Investigación Dermatológica de la AEDV, y al Dr. Ignacio García Doval, de la Unidad de Investigación de la AEDV.