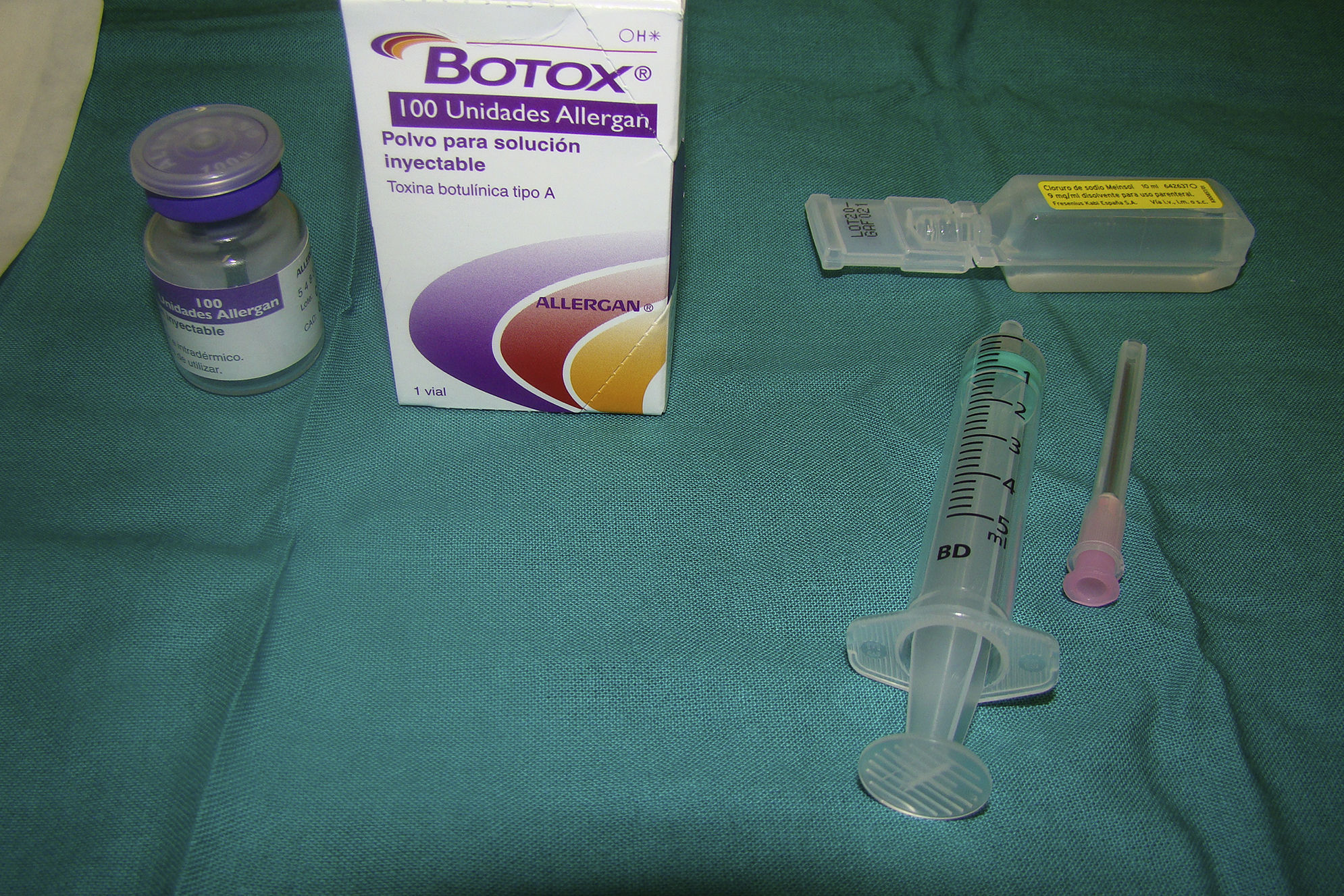
La toxina botulínica (TB) tiene indicación aprobada «para el tratamiento de la hiperhidrosis primaria de la axila severa y persistente, que interfiere con las actividades de la vida cotidiana y es resistente a tratamiento tópico». Actualmente tan solo tiene aprobada dicha indicación la toxina botulínica de tipo A (TBTA) comercializada como Botox®, que se presenta en forma de viales de 100unidades1,2.
Previamente a la indicación del procedimiento deberá realizarse una historia clínica y un examen físico, así como las pruebas complementarias específicas que sean necesarias para excluir posibles causas de hiperhidrosis secundaria, evitándose el tratamiento sintomático de la hiperhidrosis sin el diagnóstico y/o tratamiento de la enfermedad subyacente2,3.
La mejoría clínica obtenida normalmente aparece durante la primera semana posterior a la inyección2–4. La repetición de las infiltraciones de TB se podrá realizar cuando disminuya el efecto clínico de la inyección anterior y el especialista lo considere necesario, aunque no es recomendable antes de transcurrir 16 semanas desde la infiltración previa1.
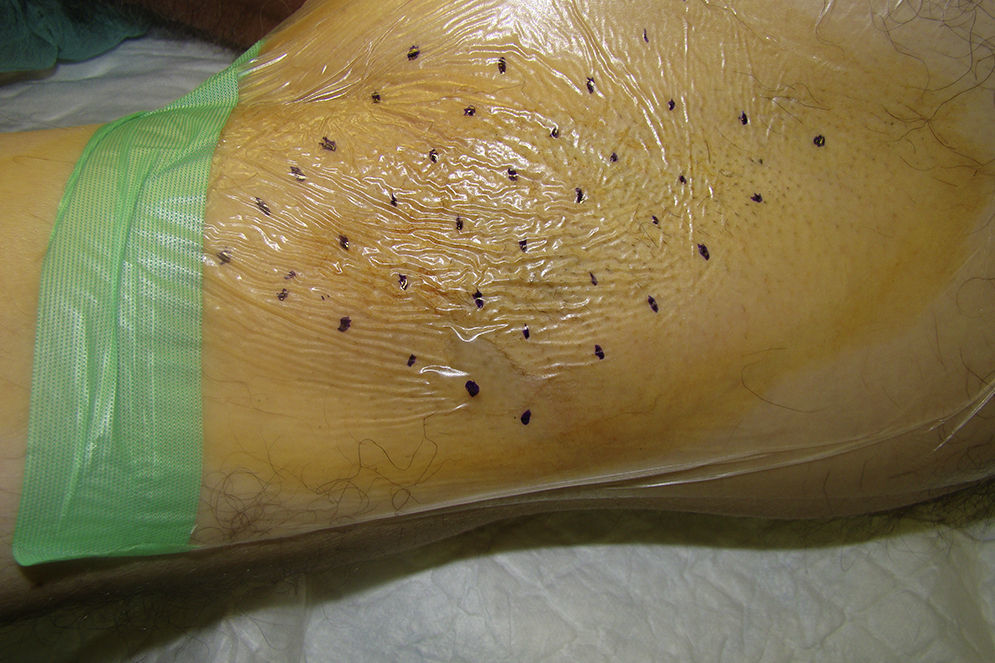
Descripción de la técnicaPreviamente a la infiltración puede definirse el área hiperhidrótica axilar a tratar mediante la técnica del yodo-almidón (test de Minor). Se aplica antiséptico en el campo a tratar y se delimitan los cuadrantes a tratar. Para no precisar pintar los cuadrantes sobre la piel —y evitar el riesgo de que estos se difuminen por el sudor— puede usarse un apósito transparente5. Con el fin de conseguir minimizar las molestias asociadas al procedimiento puede realizarse infiltración subcutánea de anestésico local. Otra opción puede ser la aplicación de un anestésico tópico previamente al comienzo del procedimiento.
El vial de 100unidades de TBTA se reconstituye mediante dilución con suero fisiológico 0,9% (fig. 1); puede reconstituirse utilizando diferentes cantidades de suero, si bien lo más habitual es hacerlo diluyendo 5cc, con lo que obtendríamos 2unidades por cada 0,1ml de dilución.
Se utilizan por norma general 50unidades por axila1, infiltradas vía intradérmica utilizando una aguja estéril de 30gauge, repartiéndose las infiltraciones de forma lo más equitativa posible en puntos del área hiperhidrótica separados por 1-2cm (según el tamaño del área a tratar). Habitualmente se infiltran 25 puntos por axila (fig. 2), inyectándose en cada punto 0,1cc (2unidades)3.
Precauciones y contraindicacionesNo existe indicación aprobada para el uso de TBTA en el tratamiento de la HA en menores de 18 años ni en mujeres embarazadas o dando lactancia materna, al no existir datos suficientes sobre su seguridad y/o eficacia1.
La infiltración de TBTA en pacientes con trastornos neuromusculares solo debe realizarse con extrema precaución y bajo estricta supervisión, ante el riesgo en estos de desarrollar debilidad muscular excesiva1,3.
El procedimiento estaría contraindicado en individuos con hipersensibilidad conocida a TBTA o a cualquiera de los excipientes de la formulación, en caso de que exista infección en algún punto de inyección propuesto1,3.
En teoría, el efecto de la TB se puede ver potenciado por los antibióticos aminoglucósidos o espectinomicina, o por otros fármacos que interfieran en la transmisión neuromuscular, como los agentes bloqueantes neuromusculares1,3.
Las fluctuaciones del efecto clínico durante el uso repetido de TBTA pueden relacionarse con los distintos procedimientos de reconstitución del vial, intervalos de inyección y ligeras variaciones en los valores de potencia debidos al método biológico empleado para su síntesis. La formación de anticuerpos neutralizantes a la TBTA puede reducir la efectividad del tratamiento, recomendándose para minimizar el riesgo de formación de anticuerpos neutralizantes inyectar la mínima dosis eficaz con el máximo intervalo posible entre inyecciones1.
ComplicacionesLas complicaciones de esta técnica son poco frecuentes (11% según ficha técnica1) y en su gran mayoría transitorias y de escasa importancia2–4. Como con cualquier inyección puede producirse infección, dolor, inflamación, parestesia, hipoestesia, hinchazón, edema, eritema y/o hemorragia/hematoma localizados (en muchos casos relacionados más con la infiltración previa de anestésico local)1.
El dolor asociado al pinchazo con la aguja y/o ansiedad puede dar lugar a respuestas vasovagales. En casos excepcionales (0,7%) puede originarse debilidad muscular transitoria en el miembro superior. Además, en un 4,5% de los pacientes puede producirse exceso de sudoración en áreas no tratadas (y sin hiperhidrosis previa) de hasta un mes de duración1.
Se han notificado raramente reacciones de hipersensibilidad graves y/o inmediatas que incluyen anafilaxia, enfermedad del suero, urticaria, edema de tejidos blandos y disnea1,3.
ConclusionesLa infiltración de TB como tratamiento de la hiperhidrosis axilar es un procedimiento sencillo, relativamente rápido de realizar y habitualmente inocuo2,4. Con este se consigue un alto grado de satisfacción por parte de la gran mayoría de los pacientes2–4.
La transitoriedad de su efecto y el coste del vial de TB suponen sus principales limitaciones2,4.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses