La Real Academia Española define fístula como un conducto anormal que se abre en la piel o en las membranas mucosas. Este tracto fistuloso puede comunicar 2 estructuras o tener un fondo ciego. En el caso de la fístula perianal, la conexión se establece entre el canal anal y la piel del periné, con un recorrido variable a través de las estructuras de esta región anatómica, que permite clasificarlas, según Parks, en interesfinterianas, transesfinterianas, supraesfinterianas y extraesfinterianas. Además, para algunos autores1,2 existiría un quinto grupo de fístulas denominado superficial, con recorrido desde el extremo inferior del canal anal hasta la piel perineal.
Las fístulas perianales son más frecuentes en hombres, con un pico de incidencia entre la tercera y la quinta década de la vida, y se manifiestan a nivel cutáneo en la región perianal, perineal o glútea como un orifico o nódulo violáceo indurado y doloroso que drena un material serosanguinolento. Pueden tener un origen primario (fístulas criptogénicas primarias) o aparecer en el contexto de una enfermedad de Crohn (EC) o una hidradenitis supurativa (HS).
Presentamos 2 pacientes sin antecedentes de EC o HS, con sendas lesiones violáceas induradas en la zona perineal que drenaban material serosanguinolento, en los que el estudio ecográfico fue determinante para establecer el diagnóstico y la actitud terapéutica.
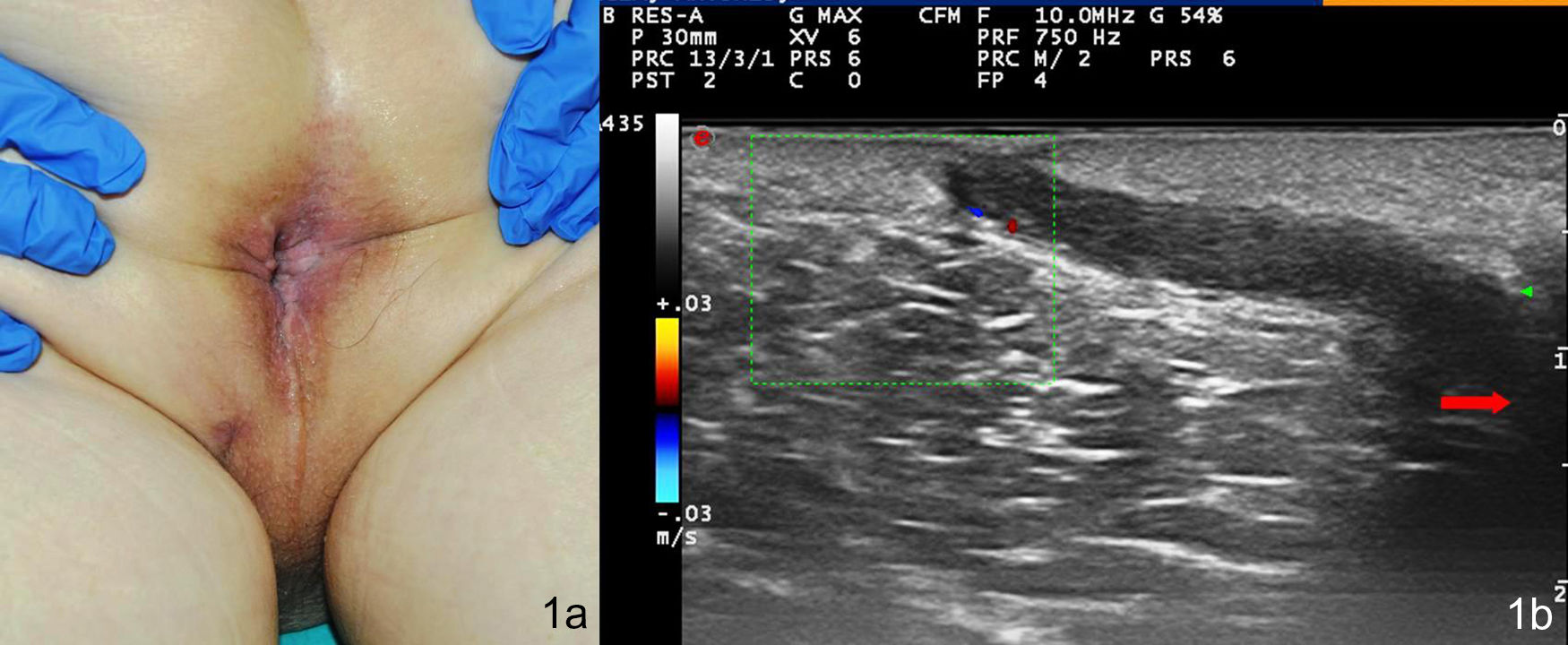
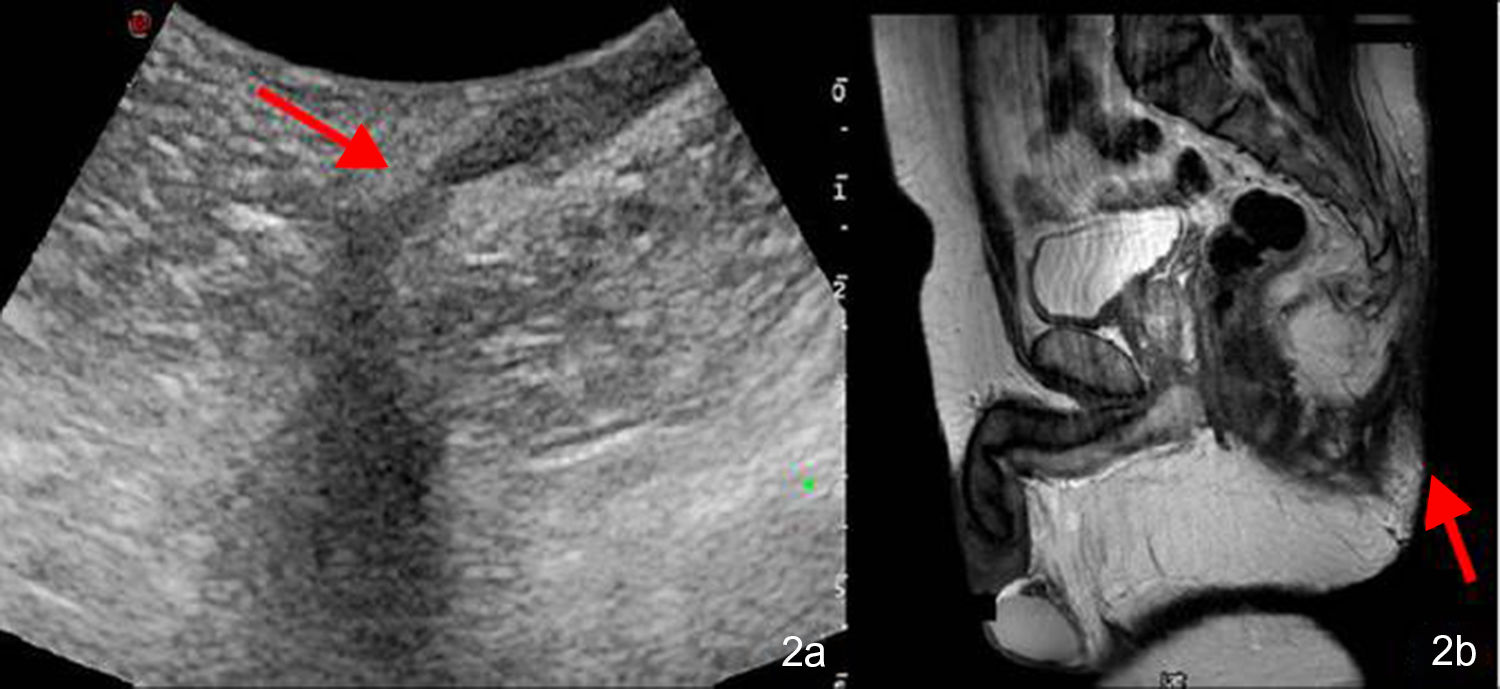
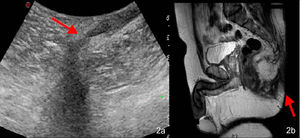
El primer caso fue un varón de 73 años de edad derivado a la consulta de Dermatología desde Cirugía General por sospecha de HS. Presentaba un nódulo indurado perineal izquierdo doloroso a la palpación, de más de un año de evolución (fig. 1a). No presentaba otras lesiones cutáneas en la zona o en el resto de los pliegues ni refería molestias gastrointestinales. Se realizó exploración ecográfica con sonda de alta resolución (Esaote MyLab Clase C, sonda lineal de 18MHz), que reveló una banda ancha hipoecoica que conectaba la lesión cutánea descrita con el canal anal, sin presencia de abscesos asociados ni vascularización en el modo doppler color (fig. 1b). Ante estos hallazgos se planteó el diagnóstico de fístula perianal primaria, se solicitó una ecografía transcutánea perianal (fig. 2a) y una resonancia magnética (fig. 2b), y se remitió de nuevo a Cirugía General para tratamiento quirúrgico.
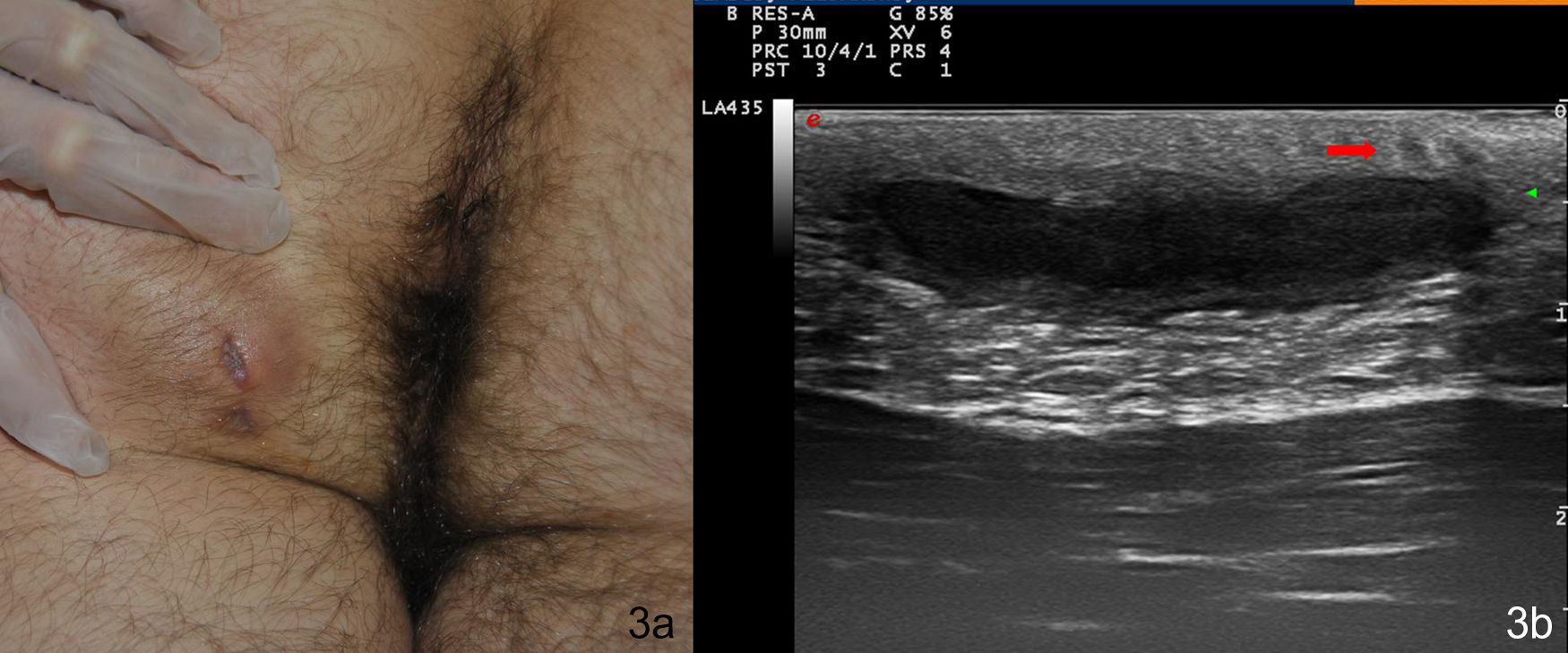
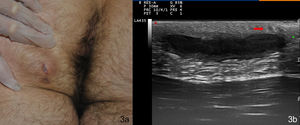
El segundo paciente fue un varón de 32 años de edad, remitido desde el Servicio de Urgencias para descartar HS. Presentaba una placa indurada en el glúteo izquierdo de 6 meses de evolución, sobre la que asentaban 2 nódulos erosivos y exudativos (fig. 3a). No presentaba otras lesiones cutáneas en la zona o en el resto de los pliegues corporales. En el estudio ecográfico se describió una banda ancha hipoecoica dermohipodérmica que conectaba el orificio cutáneo visible con la piel perianal (fig. 3b). Además, asociaba un engrosamiento local de la dermis, dilatación de los folículos pilosos y el estudio doppler color era positivo en la periferia. Con la sospecha diagnóstica de fístula perianal como forma de presentación de una HS, se planteó tratamiento con infiltración de acetónido de triamcinolona y seguimiento en consulta de Dermatología. La resonancia magnética solicitada confirmó el recorrido dermohipodérmico del trayecto fistuloso.
Imagen clínica y ecográfica del segundo paciente. 3a: nódulos violáceos con zona central erosiva en el glúteo izquierdo. 3b: banda hipoecoica dermohipodérmica correspondiente a tracto fistuloso que une la lesión visible con la piel perianal. También se aprecia engrosamiento dérmico y folículos dilatados (flecha roja).
Las fístulas perianales primarias se originan a partir de un absceso en las criptas anales, cuya patogenia no está claramente establecida. Aparecen en adultos jóvenes, fundamentalmente varones, y no precisan otros estudios si cursan como un episodio único. La resonancia magnética constituye actualmente el examen de referencia para su diagnóstico y clasificación, lo que permitirá planear el tratamiento quirúrgico preservando la funcionalidad esfinteriana y evitando la recidiva3.
Sin embargo, las fístulas perianales también pueden constituir el inicio o la complicación de una EC o una HS, por lo que si un individuo las presenta de forma recurrente será necesario descartar estas enfermedades.
El 20% de los enfermos con EC presentan afectación perianal, con formación de fístulas complejas, en ocasiones con trayectos ramificados que discurren por planos anatómicos profundos desde la piel perineal, atravesando esfínteres hasta el canal endoanal, pudiendo formar colecciones en su recorrido4,5. Son muy invalidantes y presentan escasa respuesta a los tratamientos médicos.
La afectación de la región perineal y glútea en la HS no es infrecuente, sobre todo en varones y en el fenotipo LC3 de Canoui-Poitrine6, pudiendo complicarse con la presencia de fístulas perianales hasta en el 9% de los casos según algunas series7. Se trata de formas fistulosas superficiales, con trayectos simples entre la piel regional y el extremo inferior del orificio anal, por debajo de la línea dentada4. Además del trayecto fistuloso, el estudio ecográfico revelará otros cambios propios de la HS, como engrosamiento dérmico y del tejido celular subcutáneo, folículos dilatados o colecciones hipoecoicas, lo que facilita el diagnóstico8,9. Su presencia es criterio de gravedad en la HS, necesitando un abordaje multidisciplinar, aunque se pueden ensayar tratamientos médicos locales previos a la exéresis quirúrgica10.
En estudios recientes1, tanto la ecografía endoanal como la ecografía transcutánea perianal se postulan como las pruebas de imagen de elección, al tratarse de técnicas accesibles y mínimamente invasivas que permiten determinar con exactitud el recorrido del trayecto fistuloso. Ante una lesión perianal, perineal o glútea similar a las de los pacientes presentados es primordial realizar un estudio ecográfico, que, ligado a la historia clínica del paciente, nos permitirá orientar el diagnóstico y establecer una actitud terapéutica adecuada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.