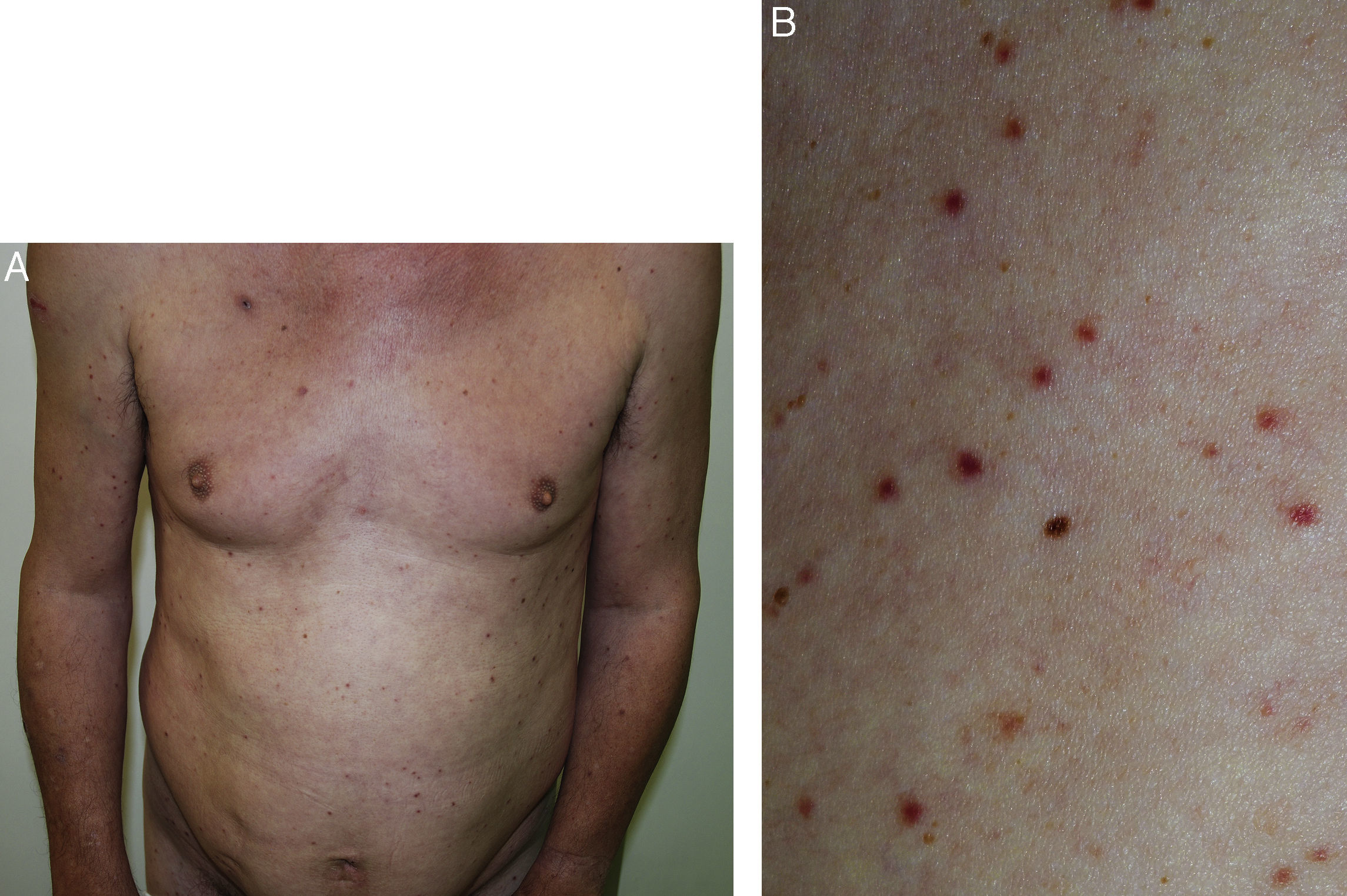
Un varón de 56 años, sin antecedentes de interés, consultó por una erupción cutánea asintomática de un año de evolución. A la exploración presentaba múltiples pápulas pardo-rojizas, distribuidas simétricamente en el tronco, los brazos y los glúteos (fig. 1A y B). El signo de Darier era negativo y no se palpaban hepatoesplenomegalia ni linfadenopatías periféricas. Se realizó una biopsia cutánea que mostró un infiltrado dérmico perivascular y perianexial de células plasmáticas monomorfas, sin atipias ni mitosis, con linfocitos y escasos mastocitos (fig. 2). La LDH, beta-2-microglobulina y triptasa séricas, así como el ácido N-metil-imidazol-acético en orina de 24h fueron normales. Las serologías de sífilis, VHB, VHC, VIH y Borrelia burgdorferi fueron negativas. El Mantoux fue positivo, aunque posteriormente averiguamos que el paciente había recibido tratamiento antituberculoso en la infancia. El nivel de proteínas séricas y su electroforesis fueron normales, y la cuantificación de inmunoglobulinas reveló una IgM ligeramente disminuida, con IgG, subclases de IgG e IgA normales. No hallamos proteinuria de Bence Jones ni cadenas ligeras libres en orina. El estudio inmunohistoquímico de una segunda muestra reveló un predominio de células plasmáticas (CD138 positivas), que expresaban ambas cadenas ligeras de inmunoglobulinas, demostrando la policlonalidad del infiltrado, y con un número normal de mastocitos (cKit positivos). La tinción de rojo Congo descartó la presencia de amiloide. Con todo ello se realizó el diagnóstico de plasmocitosis cutánea solicitándose una TAC tóraco-abdominopélvica y una biopsia de médula ósea, sin encontrar signos de infiltración extracutáneos. La IL-6 sérica fue normal, y la PCR de VHH-8 negativa. El paciente ha sido seguido clínica, analítica y radiológicamente durante 2 años y medio, manteniéndose estable sin tratamiento, sin presentar extensión de la enfermedad.
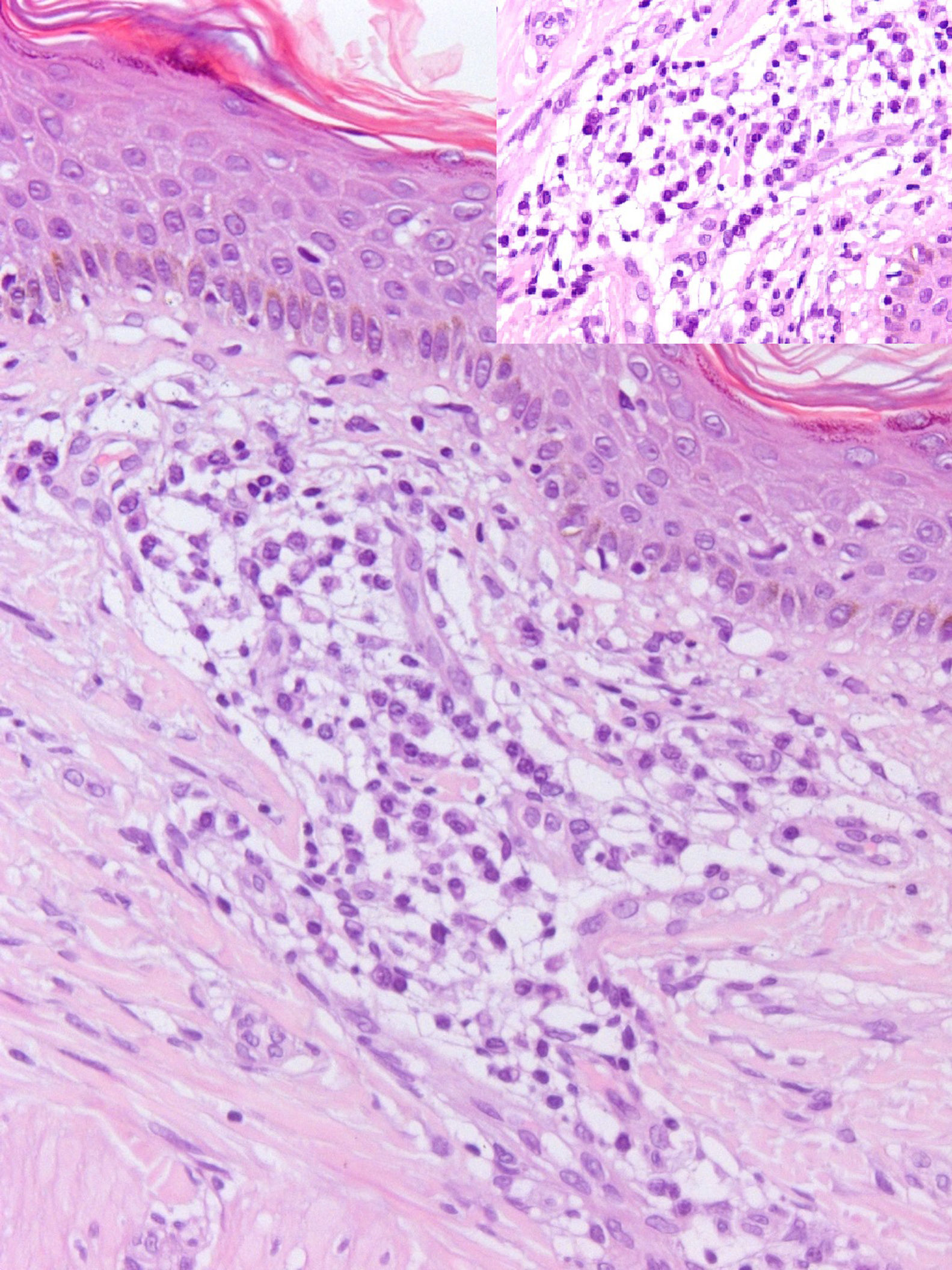
Imagen histológica de una de las lesiones de la espalda teñida con hematoxilina-eosina. Se observa un infiltrado linfoplasmocitario perivascular, con hiperqueratosis epidérmica (×20). El detalle muestra que el infiltrado se compone principalmente de células plasmáticas maduras (×40).
La plasmocitosis cutánea y sistémica (PC/S) es un trastorno linfoplasmocitario raro de etiología desconocida, descrito principalmente en varones japoneses de edad media, con unos 11 casos descritos en población blanca1–9. Kimura1 acuñó el término plasmocitosis cutánea (PC), haciendo referencia a la infiltración por células plasmáticas maduras exclusivamente cutánea. Watanabe2 describió posteriormente la plasmocitosis sistémica (PS) como la infiltración por células plasmáticas maduras en más de 2 órganos (incluyendo la piel y los ganglios linfáticos), acompañada de hipergammaglobulinemia policlonal.
Clínicamente se caracteriza por múltiples máculas, pápulas, placas y nódulos pardo-rojizos, persistentes, asintomáticos o levemente pruriginosos, distribuidos simétricamente en el tronco, la cara y la parte proximal de las extremidades, sin afectación palmoplantar10. Simultánea o posteriormente pueden aparecer manifestaciones extracutáneas por infiltración de células plasmáticas, siendo las linfadenopatías periféricas el hallazgo más común3,6,7,10. La infiltración de la médula ósea también ha sido descrita6–9. Otros hallazgos publicados de infiltración extracutánea, como hepatoesplenomegalia, neumonía intersticial o nefropatía, en su mayoría no fueron confirmados histológicamente4–8. Los pacientes con afectación sistémica pueden manifestar síntomas constitucionales2,3,7–9. Con frecuencia aparece hipergammaglobulinemia policlonal, a expensas principalmente de IgG e IgA2–10. Nuestro paciente, sin embargo, presentaba un déficit de IgM que no consideramos relevante. Puede encontrarse también anemia y aumento de la VSG o de las proteínas séricas totales4–9.
Histológicamente, las lesiones cutáneas se caracterizan por un infiltrado dérmico perianexial y perivascular de células plasmáticas maduras, policlonales, sin atipias, con un número variable de linfocitos e histiocitos y una epidermis generalmente respetada1–10.
Clínicamente, la afectación troncular puede confundirse con acné, liquen plano, linfomas, mastocitosis, parapsoriasis, pitiriasis rosada o hiperpigmentaciones postinflamatorias, y la facial con rosácea o lupus eritematoso6,7,9. Histológicamente debe ser distinguida de otras infiltraciones cutáneas por células plasmáticas como proliferaciones malignas y por tanto monoclonales (plasmocitoma, linfomas B o leucemia cutis en leucemias de células plasmáticas)9, conectivopatías (morfea, lupus) o infecciones (sífilis, borrelosis)8,9.
Su etiopatogenia es desconocida. La proliferación de células plasmáticas parece ser un proceso reactivo, y la mayor incidencia en japoneses sugiere la participación de factores ambientales, genéticos o infecciosos6,8. El 75%7 de pacientes con PC/S tienen elevación de IL-6, citoquina que induce la diferenciación de linfocitos B a células plasmáticas. La IL-6 también se eleva en la enfermedad de Castleman multicéntrica (ECM), lo que lleva a algunos autores a considerar la PC/S como una variante de esta. Sin embargo, generalmente en la ECM esta elevación parece ser producida por células infectadas por VHH-8, mientras que este virus no ha sido identificado en la PC/S4,6–9. Nuestro paciente tenía la IL-6 normal y una PCR de VHH-8 negativa. Recientemente se ha sugerido un posible papel de IgG4 en la patogénesis de la enfermedad6,8.
La PC tiene normalmente un curso crónico y benigno, aunque sin remisiones espontáneas, si bien han sido publicados casos de pacientes con PS que desarrollaron fallo respiratorio o renal y asociación con algunos tumores, como el linfoma de células T1,5,7,9.
Se han descrito múltiples tratamientos (corticoides, inmunomoduladores tópicos, antibióticos, PUVA, láser, radioterapia, talidomida, inmunoglobulinas, rituximab, quimioterapia) con poca respuesta2,3,5–9.
Hemos presentado un caso de PC sin evidencia de afectación sistémica, hasta ahora, que consideramos interesante por la escasa frecuencia de esta enfermedad en la raza blanca.
A D. Jesús Hernández-Gil Sánchez, por su colaboración en la elaboración del presente trabajo.