Mujer de 16 años, con antecedentes personales de colangitis, artritis reactiva y morfea en placas estable, en seguimiento por reumatología y dermatología. Durante una consulta de control rutinaria, la paciente refirió la aparición de unas placas asintomáticas ligeramente eritematosas y ásperas al tacto en ambas mejillas.
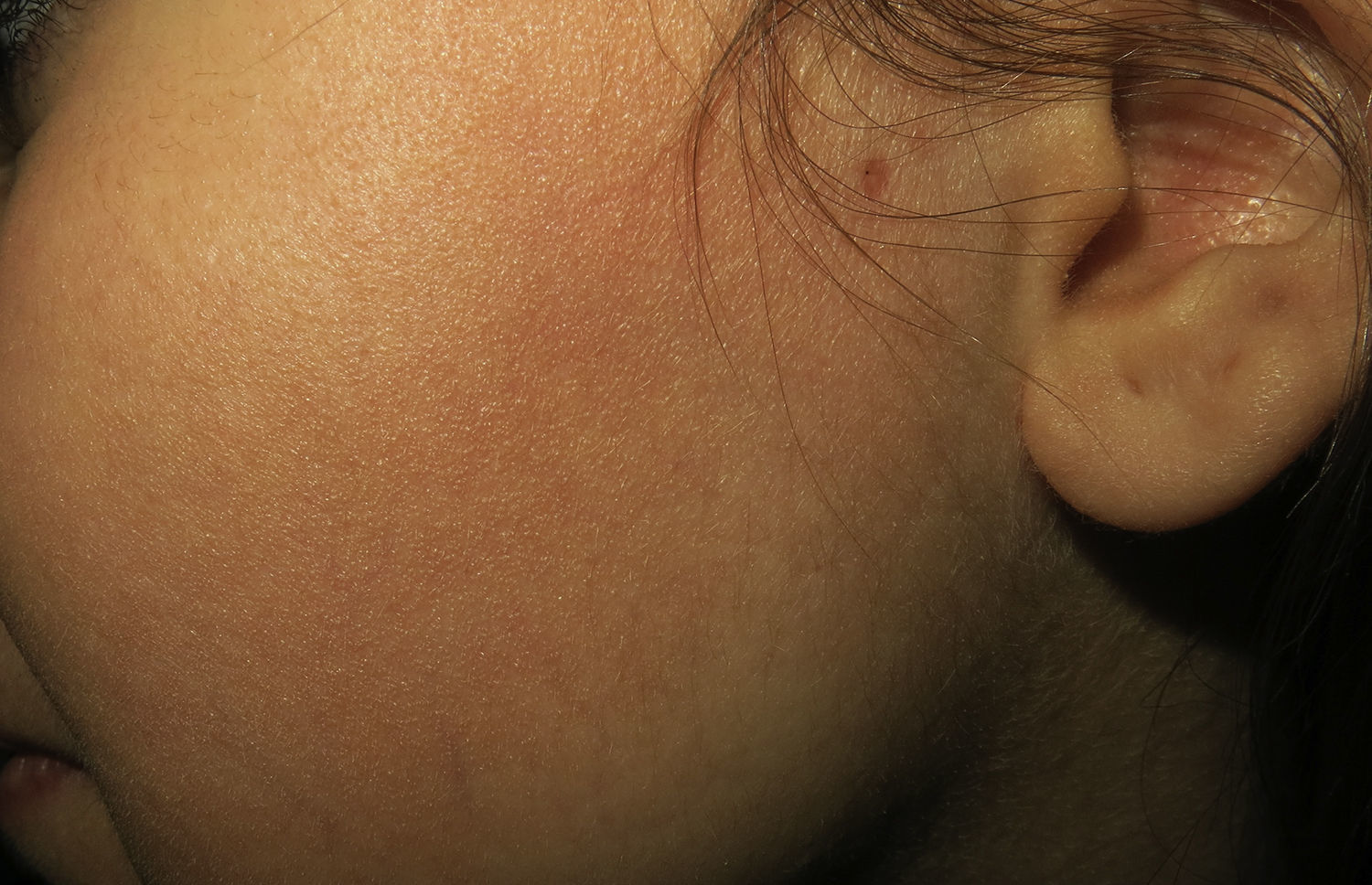
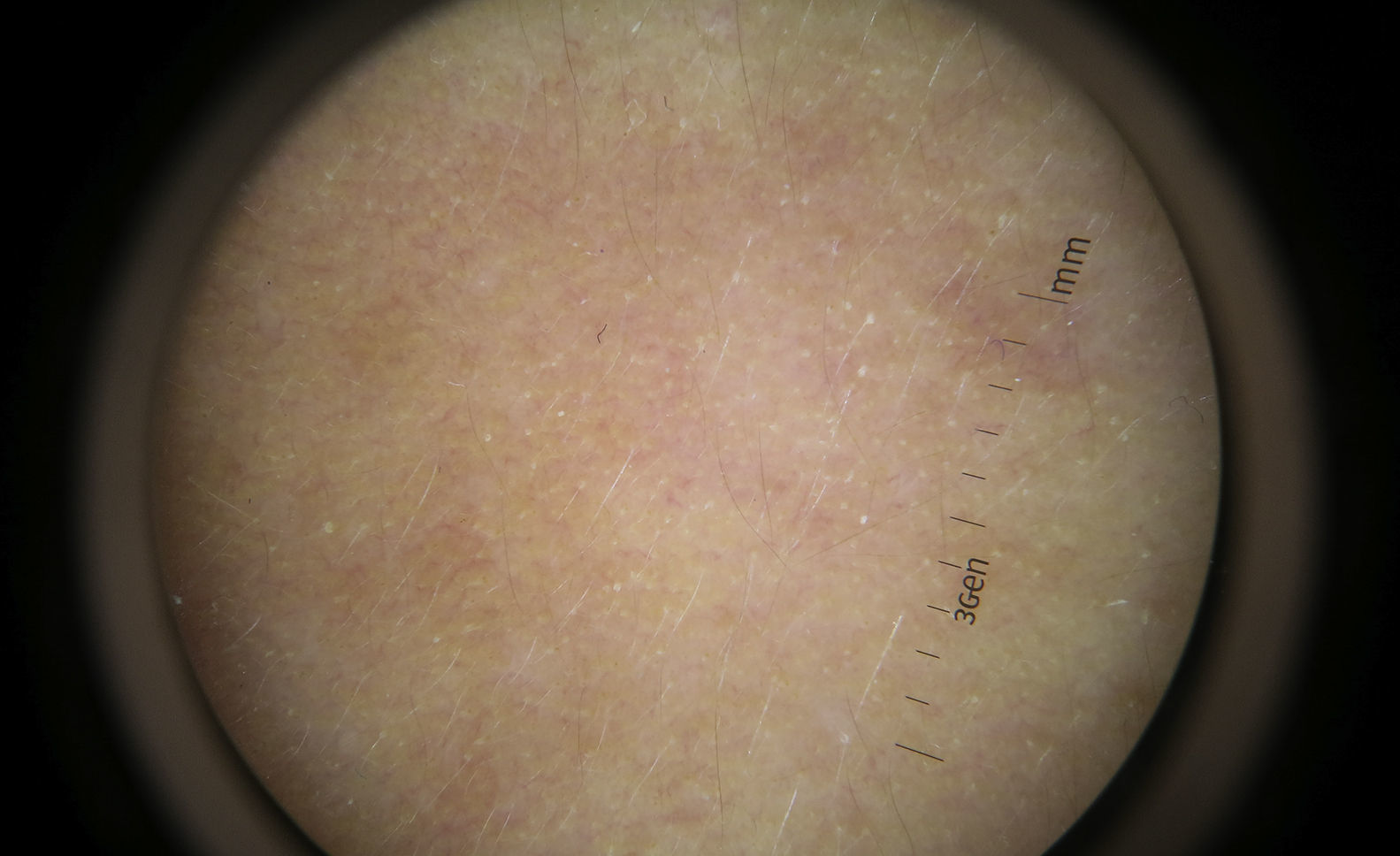
Exploración físicaA la exploración física de la paciente, la piel de la cara a nivel de ambas mejillas y ramas mandibulares presentaba aspecto xerótico, con placas eritematosas de borde neto (fig. 1). Con dermatoscopia, se apreciaban hiperqueratosis y dilataciones foliculares (fig. 2). A la palpación, la piel tenía una textura áspera «como lija». La exploración cutánea restante resultó anodina.
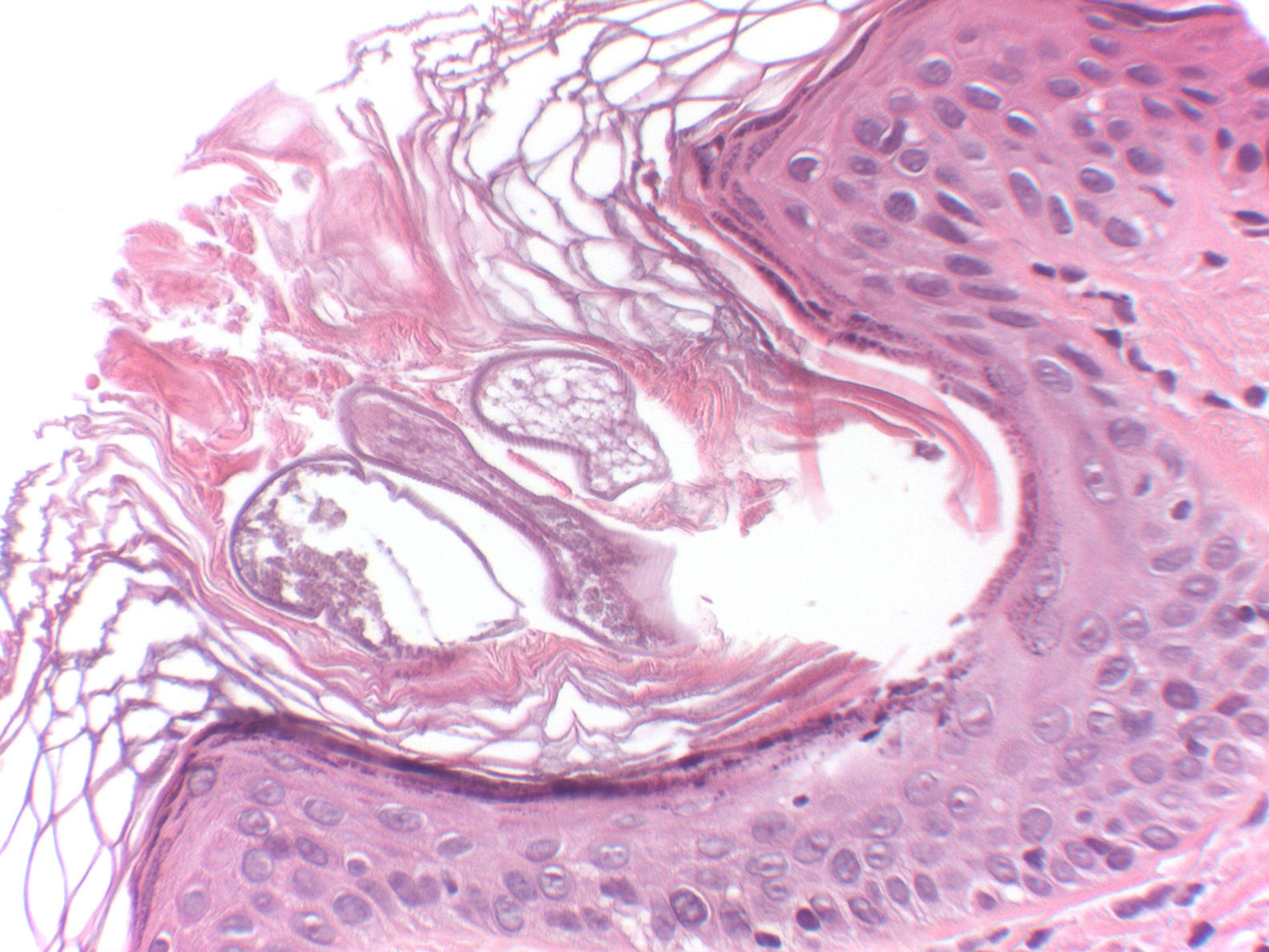
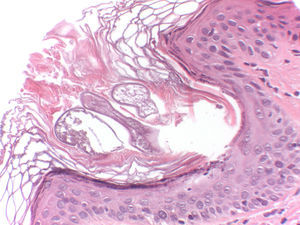
Pruebas complementariasSe llevó a cabo una biopsia en sacabocados de 2mm en la región preauricular izquierda. El estudio histológico demostró la presencia de 2 infundíbulos foliculares dilatados, con presencia de focos de hiperqueratosis compacta, asociados a la presencia de un ácaro en ambos (fig. 3). En la dermis subyacente se observaba un leve infiltrado inflamatorio linfocitario perivascular.
El análisis de sangre de la paciente no presentó ninguna alteración en el hemograma ni en la bioquímica básica.
¿Cuál es su diagnóstico?
DiagnósticoEspinulosis facial.
EvoluciónCon la confirmación histológica de espinulosis facial asociada a Demodex folliculorum se pautó tratamiento con ivermectina al 0,5% en crema glucídica una vez al día durante 2 meses. Tras un mes de tratamiento, la mejoría clínica era evidente y los signos se resolvieron al finalizar el tratamiento. La paciente no ha vuelto a presentar lesiones similares tras 6 meses de seguimiento.
ComentarioLa espinulosis facial se caracteriza por la presencia de espículas asintomáticas de aspecto filiforme, hiperqueratósicas y de distribución folicular, localizadas predominantemente en la piel de la cara (mejillas, región frontal, mentón). Aunque inicialmente su asociación con el ácaro Demodex folliculorum era controvertida, hoy en día se acepta su relación causal1,2.
Demodex folliculorum es un ácaro que ocasionalmente se encuentra en la piel de los humanos asociado a la unidad pilosebácea. Esta colonización es por lo general asintomática, pero en individuos predispuestos la presencia de Demodex folliculorum se ha asociado a diversas dermatosis como la rosácea, la dermatitis perioral o la madarosis, entre otras. Se ha propuesto como patogénica la presencia mayor o igual a 5 ácaros por centímetro cuadrado de piel, o bien la presencia del ácaro en la dermis1,3.
En el caso de la espinulosis facial asociada a Demodex folliculorum se han descrito series de casos en pacientes con otras enfermedades, especialmente con mieloma múltiple y policitemia vera. Otras asociaciones descritas a la espinulosis facial por Demodex folliculorum son la insuficiencia renal crónica, la enfermedad inflamatoria intestinal y la gammapatía monoclonal, entre otras1,4. El diagnóstico diferencial debe realizarse con el eczema, la dermatitis seborreica, la pitiriasis folliculorum (también producida por Demodex folliculorum, pero que asocia escamas, prurito y eritema difusos y, a menudo, higiene facial deficiente)4 y la tricodisplasia espinulosa, una infección por un poliomavirus en pacientes inmunocomprometidos que cursa con espículas hiperqueratósicas, especialmente en cara (nariz, cejas, etc.), y causa deformación de los rasgos faciales en forma de facies leonina5.
El diagnóstico se basa en la sospecha clínica, siendo muy características las espículas delgadas circunscritas a nivel de los orificios foliculares dilatados de la cara, que dan a la piel de las áreas afectadas un tacto áspero. La confirmación histológica se basa en la demostración del ácaro junto al material hiperqueratósico que forma las espículas en dichos orificios foliculares2. El tratamiento de la espinulosis facial, como el de otras enfermedades cutáneas causadas por Demodex, consiste en el empleo de diferentes agentes antiparasitarios específicos. El tratamiento tópico es suficiente la mayoría de las veces, y para ello se ha descrito el empleo de metronidazol al 0,75%, permetrina al 5% o ivermectina al 0,5%, destacando la buena respuesta de esta última, como en el caso presentado6. En casos resistentes puede emplearse la terapia oral, ivermectina o retinoides, entre otros1,3.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.