El fenómeno de Koebner alude al nuevo desarrollo de las mismas lesiones cutáneas que las dermatosis existentes en la zona de la lesión1. A continuación, describimos un caso de síndrome de Sweet que mostró la respuesta isomórfica del síndrome de Koebner, en el inicio de la enfermedad.
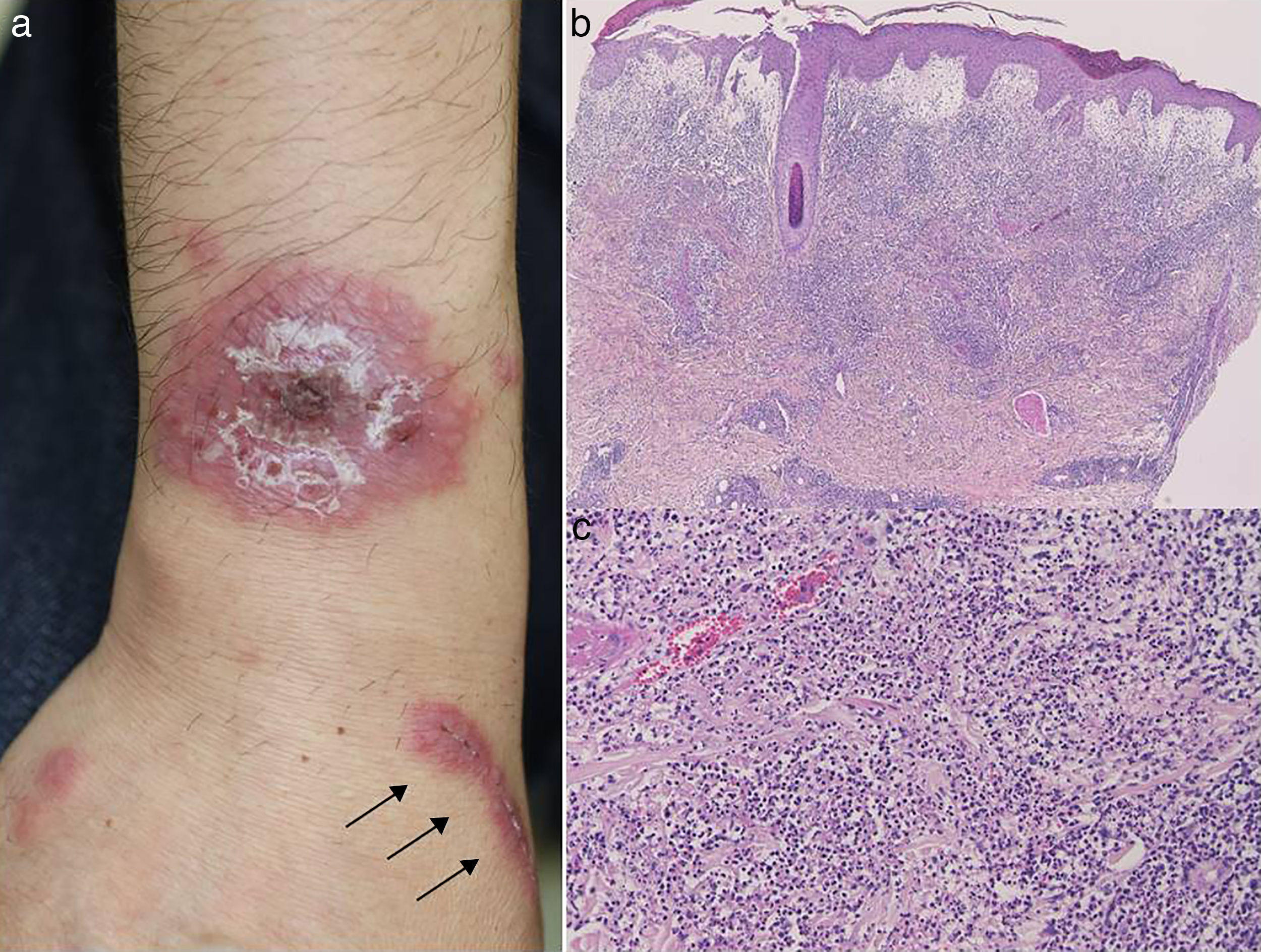
Un varón de 50 años de edad acudió a nuestro hospital quejándose de fiebre alta (38°C), artralgia y sarpullidos cutáneos. Tras presentar dolor de garganta, empezó a desarrollar dolorosos eritemas infiltrativos en antebrazo derecho, mejilla y frente. La claritromicina (300mg/día) resultó ineficaz. Durante la exploración física se observaron dolorosas y sensibles lesiones eritematosas consistentes en placas eritematosas edematosas de color vivo y relativamente bien circunscritas con diminutas pústulas superficiales, y escamas en la superficie de la región dorsal del antebrazo derecho, acompañado, todo ello, de pequeñas pápulas diseminadas (fig. 1a). También se observaron brillantes placas eritematosas distribuidas, de forma lineal, por la cicatriz de la lesión de la muñeca (fig. 1a), inducidas, días antes, por mordedura de gato. En los ojos, pudo confirmarse la congestión de la túnica conjuntiva bulbar. Antes del inicio de las lesiones cutáneas, no se utilizó ningún fármaco nuevo. Las pruebas de laboratorio confirmaron recuentos altos de glóbulos rojos (9.700/mm3) con un 79,1% de neutrófilos y proteína C reactiva (9,14mg/dl). Las funciones hepática y renal estuvieron dentro de los niveles normales. Los cultivos bacterianos de las pústulas de la placa eritematosas y del eritema lineal provocado por el arañazo confirmaron, solo, la presencia de bacterias indígenas. Los niveles de antiestreptolisinas O (ASO) estuvieron dentro de los niveles normales; sin embargo, el análisis laringoscópico reveló presencia de tonsilolitos en la cripta amigdalina. La muestra de biopsia que se tomó del antebrazo confirmó acúmulo de leucocitos polimorfonucleares con leucocitoclasia y dermis edematosa (figs. 1b y c). Tras el ingreso, el paciente siguió con éxito un tratamiento a base de antibióticos intravenosos (cefalosporina durante 10 días para el cuadro de amigdalitis), prednisolona sistémica (25mg/día) y colchicina (1,5mg/día). Tanto la prednisolona como la colchicina fueron reduciéndose gradualmente, interrumpiéndose la prednisolona al cabo de 7 semanas y la colchicina 3 meses después. A partir de entonces, no se observó recurrencia alguna durante el año y medio que duró el período de seguimiento.
a) Eritema redondo infiltrativo con pequeñas pústulas superficiales acompañado de eritema lineal infiltrativo (flecha) en antebrazo; b y c) Las características histológicas revelan edema prominente en dermis papilar e intensa infiltración neutrofílica en las capas superior a media de la dermis (ampliación original; a: ×40; b: ×200).
Este caso desarrolló dolorosos eritemas infiltrativos en tronco y extremidades acompañados de fiebre alta. Además, se observó presencia de eritema infiltrativo en la reciente cicatriz inducida por la mordedura de gato unos días antes. El síndrome de Sweet es una dermatosis neutrofílica que se caracteriza por la presencia de fiebre alta, leucocitosis neutrofílica polimorfonuclear y múltiples y dolorosas placas eritematosas elevadas acompañadas de pequeñas pústulas superficiales en la cara de las extremidades, a menudo, en pacientes con trastornos inmunológicos tales como artritis reumatoide y enfermedad inflamatoria intestinal. El síndrome de Sweet también puede dar lugar a una reacción de hipersensibilidad a infecciones (bacterianas o virales), fármacos y a antígenos asociados a tumores o a gestación, posiblemente mediada por respuestas inmunológicas celulares dependientes de células T, que conducen a la estimulación de neutrófilos y macrófagos. En este caso, el paciente se quejaba de dolor de garganta, que puede desencadenar el síndrome de Sweet. El paciente fue arañado por su gato en el antebrazo, pero no mostró síntomas de infección bacteriana tales como sensibilidad, hinchazón ni enrojecimiento secundarios a una infección por Pasteurella. Unos días después, además del inicio súbito del síndrome de Sweet, pudo observarse la aparición de lesiones cutáneas en el lugar del arañazo, que volvió a enrojecerse. Los cultivos bacterianos revelaron, solo, presencia de bacterias indígenas. Además, los antibióticos prescritos inicialmente (claritromicina) fueron ineficaces. Por eso concluimos que, inesperadamente, la mordedura de gato no jugó un papel causativo a través de la infección por Pasteurella. También se descartó enfermedad de Behçet al no observarse presencia de úlceras genitales, eritema nudoso ni foliculitis.
El fenómeno de Koebner en el síndrome de Sweet es raro y solo se han descrito unos cuantos casos2,3. Existe un caso descrito en el que la erupción del síndrome de Sweet comprometió la anterior zona traumatizada menor4 o zona operativa5. Además, como en nuestro caso, hubo lesiones cutáneas en la zona de los arañazos del gato, biopsias, dermatitis de contacto, picaduras de insectos, colocación de catéter intravenoso, irradiación y venopunción6. Ueki7 propuso una teoría en 2 pasos, un primer paso inflamatorio no específico y un segundo paso específico de la enfermedad, en el fenómeno de Koebner. En el primer paso, hay muchos factores inducidos medioambientalmente en la fase inflamatoria tales como citoquinas, proteínas de estrés, moléculas de adhesión o autoantígenos translocados de áreas intracelulares. Luego, en el segundo paso, se dan muchas reacciones específicas de la enfermedad mediadas por células T, células B, autoanticuerpos y una deposición de complejos inmunológicos bajo condiciones propicias. Nuestro caso desarrolló fenómeno de Koebner no en la zona de una cicatriz vieja, sino nueva. Los neutrófilos activados podrían reclutarse en la zona lesionada como una reacción de hipersensibilidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.