El quiste de inclusión epidérmica es una lesión muy común, siendo muy poco frecuente la transformación maligna del mismo. En la bibliografía en lengua inglesa solamente hemos encontrado 18 casos publicados que estuvieran adecuadamente documentados. Presentamos el caso de un varón con una lesión cutánea retroauricular de dos meses de evolución, cuyo estudio anatomopatológico mostró un carcinoma epidermoide que tenía su origen en un quiste de inclusión epidérmica. Los quistes de crecimiento rápido, aquellos que alcanzan gran tamaño, los que se ulceran, los que fistulizan y no responden al tratamiento médico y aquellos que presentan recurrencias deben extirparse completamente y estudiarse histológicamente en su totalidad.
Epidermal inclusion cysts are very common lesions that very rarely undergo malignant transformation—in the English-language literature we have only found 18 adequately documented cases. We present the case of a man with a 2-month history of a retroauricular skin lesion in which histological study revealed squamous cell carcinoma arising on an epidermal inclusion cyst. Cysts that grow rapidly, reach a large size, ulcerate, develop a fistula, or that do not respond to medical treatment, and those that recur should be excised completely and histological study performed of the whole lesion.
El quiste de inclusión epidérmica y el carcinoma epidermoide cutáneos son lesiones muy comunes. Se han publicado algunos casos de lesiones malignas y premalignas sobre quistes de inclusión epidérmica cutáneos: carcinoma epidermoide, carcinoma de células de Merkel, carcinoma basocelular, papulosis bowenoide, enfermedad de Bowen, enfermedad de Paget y micosis fungoide. También se describe con cierta frecuencia el crecimiento de carcinomas epidermoides sobre quistes de inclusión epidérmica extracutáneos, principalmente intracraneales, y con menos frecuencia en otras localizaciones (precoxígea, presacra, hepática, esplénica y orbitaria). Sin embargo, la asociación de estas dos lesiones en la piel es muy poco frecuente. Debido a lo inusual e inesperado de esta transformación maligna se recomienda que los quistes de crecimiento rápido, los que alcanzan gran tamaño, los que se ulceran y aquellos que no responden al tratamiento médico sean extirpados completamente y estudiados histológicamente en su totalidad. Presentamos el caso de un varón con una lesión quística cutánea retroauricular de dos meses de evolución; el estudio anatomopatológico mostró un carcinoma epidermoide desarrollándose, de manera abrupta y sin transición displásica, sobre un quiste de inclusión epidérmica.
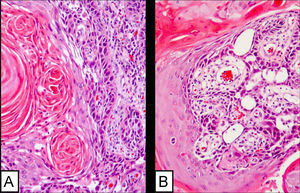
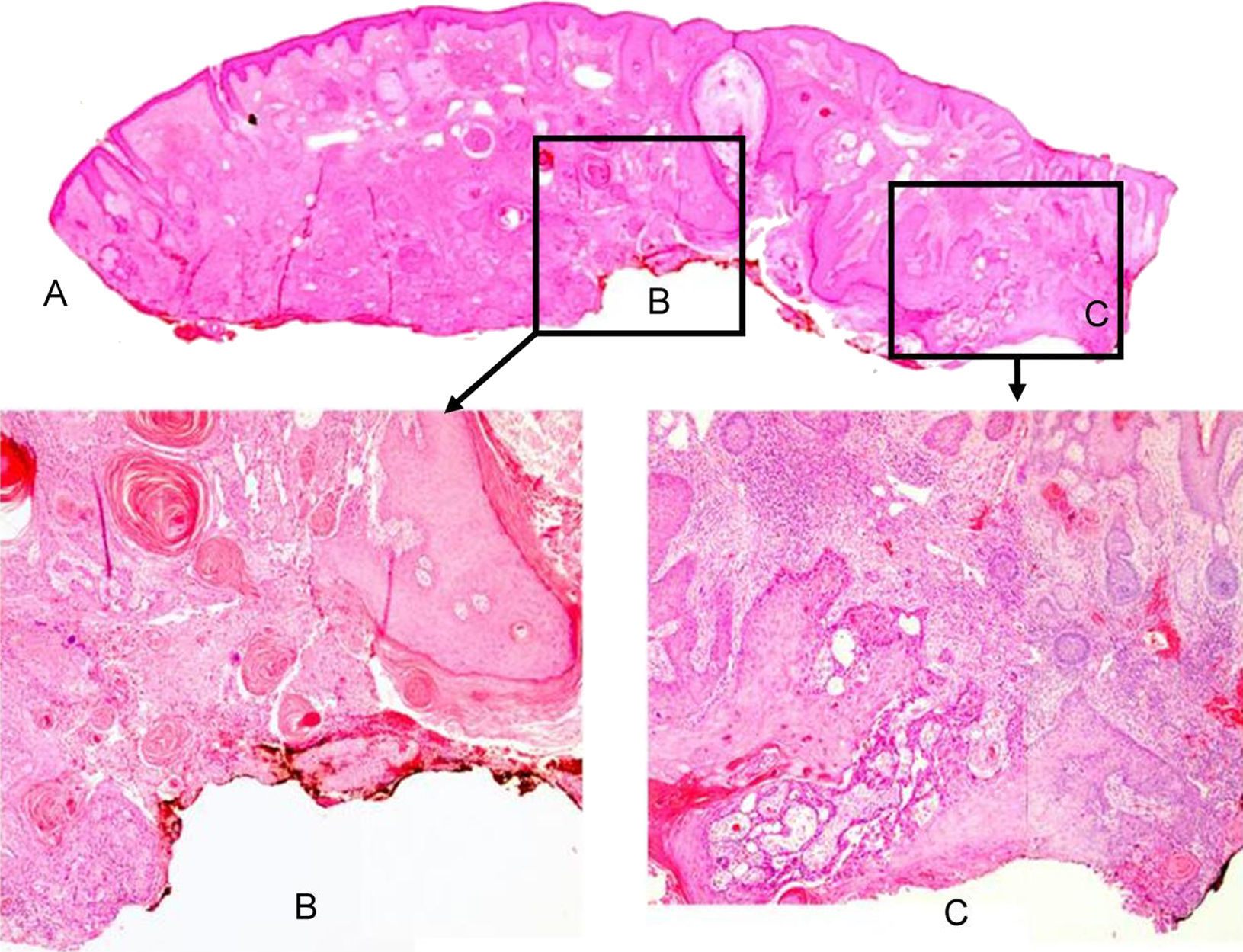
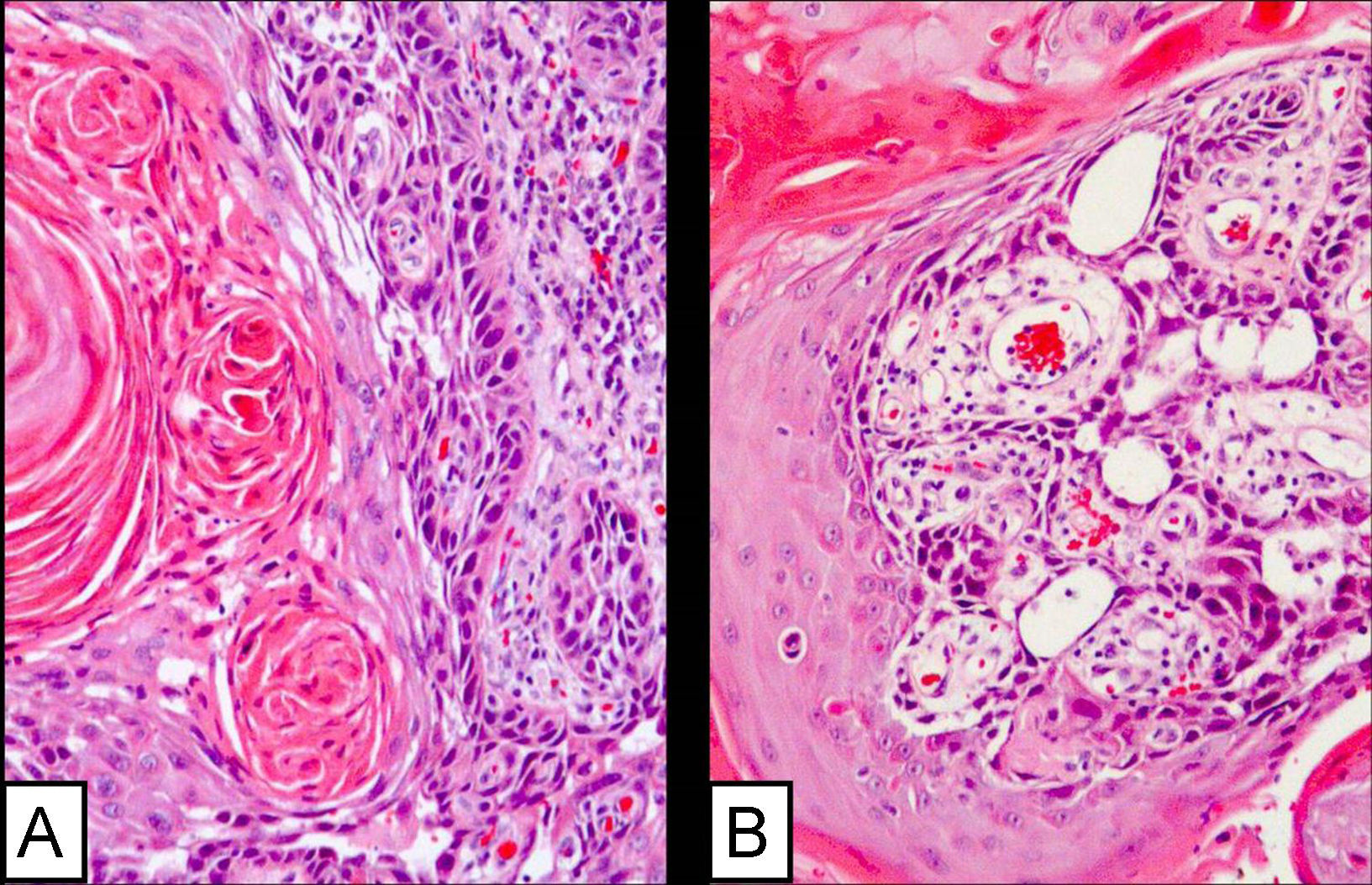
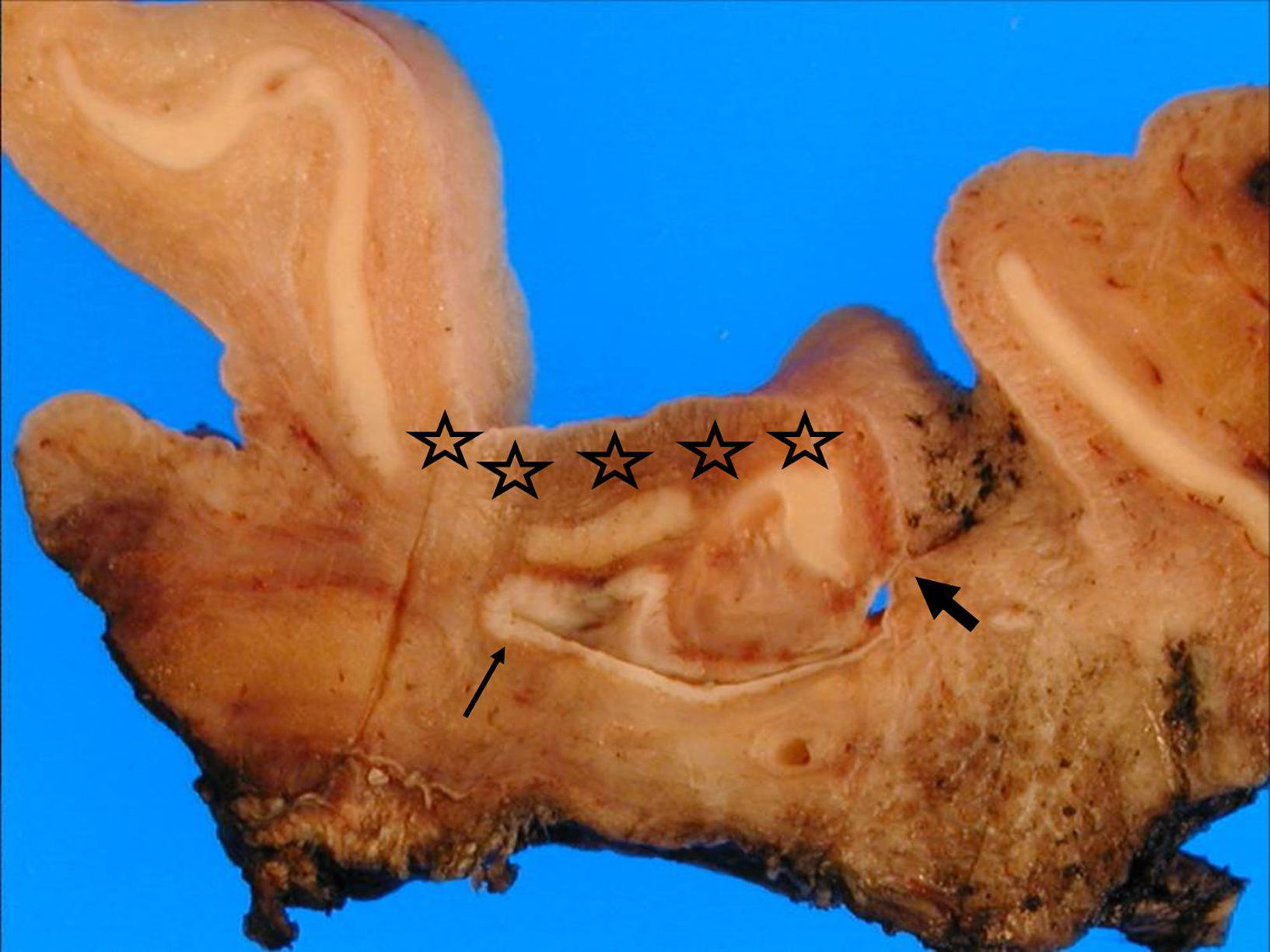
Caso clínicoSe trata de un varón de 65 años que, desde hacía 2 meses, presentaba una lesión quística fistulizada, localizada en la región retroauricular-mastoidea derecha. La lesión no mejoró con tratamiento antibiótico y se realizó una biopsia escisional en varios fragmentos. El estudio anatomopatológico, dificultado por la fragmentación del material, mostró en uno de los fragmentos un carcinoma epidermoide infiltrante moderadamente diferenciado, con unas áreas de patrón convencional y otras de patrón adenoide, que crecía de manera abrupta y sin transición displásica sobre las paredes de un quiste de inclusión epidérmica (figs. 1 y 2); la neoplasia contactaba con el borde quirúrgico. Tras el estudio de múltiples cortes histológicos seriados no se observó relación del tumor con la epidermis. Los otros fragmentos correspondían prácticamente en su totalidad al tumor y no mostraban otros hallazgos reseñables.
A) Sección completa de piel que muestra la pared del quiste malignizado en el borde profundo, y el trayecto fistuloso en el centro. No se ve contacto del tumor con la epidermis (hematoxilina-eosina [H-E]). B), C) Carcinoma epidermoide creciendo en la pared del quiste en contacto con el borde quirúrgico profundo (H-E 2,5×).
Posteriormente se procedió a la ampliación de los bordes quirúrgicos, y el examen microscópico reveló únicamente la persistencia microscópica de restos tumorales.
Dos meses después la lesión volvió a crecer y se realizó una nueva exéresis: el estudio histológico mostró hallazgos idénticos a los de la cirugía anterior y los bordes quirúrgicos volvían a estar afectados.
Diez meses después la neoplasia creció con las mismas características, extendiéndose hacia la mastoides y al conducto auditivo externo. Una nueva escisión y el estudio anatomopatológico correspondiente mostraron hallazgos microscópicos superponibles a los anteriores. Se completó el examen con técnicas de inmunohistoquímica para ciclina D1 (Neomarkers; clon: SP4, EnVision™), p53 (Dako; clon: DO-7, EnVision™), y Ki67 (Dako; clon Mib-1; EnVision™), que revelaron positividad intensa en el tumor y negatividad en las paredes del quiste. No se observaba una transición progresiva entre ambos componentes, sino que la diferencia de comportamiento inmunohistoquímico entre ellos era muy brusca.
Un estudio de tomografía axial computarizada (TAC) mostró afectación de la mastoides y, ante la dificultad que presentaba la exéresis completa del tumor, se sometió al paciente a radioterapia sin obtener respuesta.
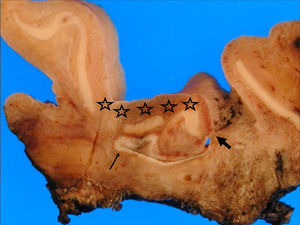
Finalmente, 6 meses después, se practicó resección radical del pabellón auricular y la mastoides (fig. 3), que se remitió, junto con otros fragmentos pequeños de hueso mastoideo, para estudio histológico. Entre la concha y el conducto auditivo externo había una cavidad quística de 2cm de pared blanca muy gruesa e irregular, que conectaba con la epidermis mediante un trayecto fistuloso; sobre la cavidad se observaban varias zonas de interrupción del cartílago, probablemente secundarias a las biopsias previas; esta cavidad correspondía microscópicamente a un quiste de inclusión epidérmica con infiltrado inflamatorio y cambios secundarios a cirugías anteriores, no objetivándose restos tumorales ni cambios displásicos. Únicamente se observaron restos microscópicos de carcinoma epidermoide en alguno de los fragmentos de mastoides que se habían recibido aparte.
Se completó el estudio con una TAC para la estadificación de la enfermedad, y no se apreciaron signos de extensión de la misma. Actualmente, 18 meses después de la cirugía radical, el paciente se encuentra bien y libre de enfermedad.
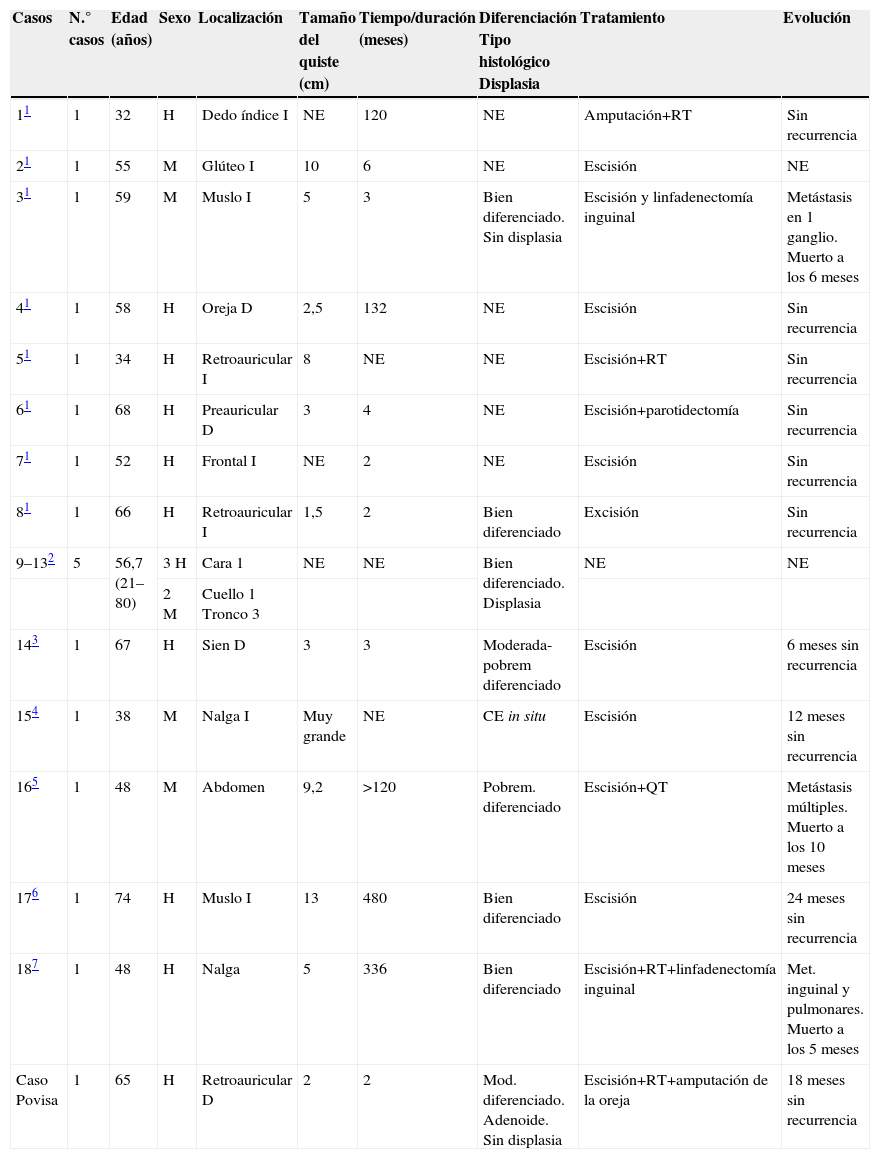
DiscusiónEl quiste de inclusión epidérmica de la piel es una lesión muy común. Se han descrito algunos casos de lesiones malignas y premalignas desarrolladas sobre la pared de un quiste de inclusión epidérmica cutáneo1. Sin embargo, esta transformación maligna es muy infrecuente o, cuando menos, se trata de un hallazgo que ha sido muy poco recogido en la literatura. El hecho de establecer un diagnóstico de carcinoma epidermoide sobre un quiste de inclusión epidérmica obliga a descartar que se trate de un carcinoma epidermoide con cambio quístico, y para ello es fundamental demostrar que no había conexión entre el tumor y la epidermis, tal como comprobamos en nuestro caso tras el estudio de múltiples secciones histológicas seriadas. En nuestra revisión de la literatura en lengua inglesa tan sólo hemos encontrado 18 casos adecuadamente documentados1–7 de carcinoma epidermoide originado en la pared de un quiste de inclusión epidérmica de la piel. Se han excluido aquellos casos en los que la descripción no se correspondió con evidencia absoluta con un quiste de inclusión epidérmica, tales como «quistes sebáceos», en cuyo epitelio no había capa de células granulosas y la descripción histológica se ajustaba más a un quiste piloso. Los datos clínicos disponibles de los mismos y los de este nuevo caso que aportamos pueden verse en la tabla 1.
Datos clínicos de los quistes de inclusión epidérmica encontrados en la revisión de la literatura
| Casos | N.° casos | Edad (años) | Sexo | Localización | Tamaño del quiste (cm) | Tiempo/duración (meses) | Diferenciación Tipo histológico Displasia | Tratamiento | Evolución |
| 11 | 1 | 32 | H | Dedo índice I | NE | 120 | NE | Amputación+RT | Sin recurrencia |
| 21 | 1 | 55 | M | Glúteo I | 10 | 6 | NE | Escisión | NE |
| 31 | 1 | 59 | M | Muslo I | 5 | 3 | Bien diferenciado. Sin displasia | Escisión y linfadenectomía inguinal | Metástasis en 1 ganglio. Muerto a los 6 meses |
| 41 | 1 | 58 | H | Oreja D | 2,5 | 132 | NE | Escisión | Sin recurrencia |
| 51 | 1 | 34 | H | Retroauricular I | 8 | NE | NE | Escisión+RT | Sin recurrencia |
| 61 | 1 | 68 | H | Preauricular D | 3 | 4 | NE | Escisión+parotidectomía | Sin recurrencia |
| 71 | 1 | 52 | H | Frontal I | NE | 2 | NE | Escisión | Sin recurrencia |
| 81 | 1 | 66 | H | Retroauricular I | 1,5 | 2 | Bien diferenciado | Excisión | Sin recurrencia |
| 9–132 | 5 | 56,7 (21–80) | 3 H | Cara 1 | NE | NE | Bien diferenciado. Displasia | NE | NE |
| 2 M | Cuello 1 Tronco 3 | ||||||||
| 143 | 1 | 67 | H | Sien D | 3 | 3 | Moderada-pobrem diferenciado | Escisión | 6 meses sin recurrencia |
| 154 | 1 | 38 | M | Nalga I | Muy grande | NE | CE in situ | Escisión | 12 meses sin recurrencia |
| 165 | 1 | 48 | M | Abdomen | 9,2 | >120 | Pobrem. diferenciado | Escisión+QT | Metástasis múltiples. Muerto a los 10 meses |
| 176 | 1 | 74 | H | Muslo I | 13 | 480 | Bien diferenciado | Escisión | 24 meses sin recurrencia |
| 187 | 1 | 48 | H | Nalga | 5 | 336 | Bien diferenciado | Escisión+RT+linfadenectomía inguinal | Met. inguinal y pulmonares. Muerto a los 5 meses |
| Caso Povisa | 1 | 65 | H | Retroauricular D | 2 | 2 | Mod. diferenciado. Adenoide. Sin displasia | Escisión+RT+amputación de la oreja | 18 meses sin recurrencia |
Modificada (ampliada) de López-Ríos F et al1. CE: carcinoma epidermoide; D: derecho; H: Hombre; I: Izquierdo; M: Mujer; Met: metástasis; Mod: moderadamente; NE: no establecido; pobrem: pobremente; QT: quimioterapia; RT: radioterapia.
La incidencia de quistes de inclusión epidérmica con transformación maligna en carcinomas epidermoides es muy difícil de valorar debido a que las publicaciones corresponden casi siempre a casos aislados. En el Servicio de Anatomía Patológica del Hospital Povisa se diagnosticaron 3.700 quistes de inclusión epidérmica cutáneos desde enero de 1987 hasta mayo de 2009, y solamente se ha observado esta transformación maligna en uno de ellos (0,027%). En el mismo periodo se diagnosticaron 905 carcinomas epidermoides de piel, y únicamente el caso que nos ocupa asentaba sobre un quiste de inclusión (0,11%).
Según los datos de la tabla 1 la edad media de presentación de carcinoma epidermoide originado en un quiste de inclusión epidérmica es 43,2 años (21–80 años), y afecta más frecuentemente a varones (68,4%). La localización más frecuente es en la cabeza y el cuello, donde se presenta en el 42,1% de los casos. El tamaño medio de la lesión es de 5,7cm (1,5–13cm) y el tiempo medio de evolución de la misma es de 101 meses (2–480 meses). El grado de diferenciación del tumor o la variante histológica no se han recogido en la mayoría de los casos, aunque generalmente tienden a ser bien o moderadamente diferenciados y presentan un patrón histológico convencional.
En cuanto a la patogenia se postula que el desencadenante de la malignización puede ser la irritación crónica de la lesión. En varios casos4–7 se describe un crecimiento rápido de una lesión que ya existía, y en uno de ellos esta progresión estuvo claramente relacionada con un traumatismo7. También es posible, sobre todo teniendo en cuenta que la mayor parte de las lesiones se producen en la cabeza y en el cuello, que pueda haber daño actínico asociado. Cualquiera de estas posibilidades justificaría que hubiese un paso intermedio con cambios displásicos entre el quiste y el carcinoma; sin embargo, llama la atención que en algunos casos, como el que estamos presentando, se produce una transición brusca entre la pared del quiste y la neoplasia, sin cambios displásicos interpuestos entre ambos componentes1. En este sentido, el estudio con técnicas de inmunohistoquímica puede ser de gran ayuda. En nuestro caso el estudio con ciclina D1, p53 y Ki67 puso de manifiesto que la transición entre la pared del quiste y el tumor era muy brusca, sin proceso displásico demostrable entre ambos componentes. Por otro lado, Morgan et al2 revisaron 5 casos tratando de determinar si el papilomavirus humano podría estar en la génesis de esta transformación, sin poder demostrar la presencia del virus en las lesiones; sin embargo, no se puede considerar este resultado como excluyente debido al bajo número de casos estudiado.
En cuanto a la evolución de la lesión parece destacable que tres casos (12%) cursaran con un comportamiento muy agresivo, con metástasis y fallecimiento a los 5–10 meses1,5,7. De estos tres casos dos eran mujeres y uno varón; la edad media fue de 51,7 años (48–59) y las lesiones se localizaban en el muslo, el abdomen y la nalga; el tamaño medio fue de 6,4cm (5–9,2), el tiempo de evolución de tres meses en un caso, más de 120 meses—sin poder precisar más—en otro y de 336 meses en el tercero; dos de los casos correspondían a carcinomas epidermoides bien diferenciados y el otro era pobremente diferenciado. Uno de ellos presentaba una metástasis única en un ganglio linfático inguinal y los otros dos tenían nódulos metastáticos ganglionares y sistémicos. Sin embargo, teniendo en cuenta la escasa casuística recogida, no parece prudente extrapolar estos datos.
Por esta misma razón no parece oportuno hacer indicaciones sobre el diagnóstico, el tratamiento y el seguimiento de estos pacientes más allá de las que ya existen para el carcinoma epidermoide convencional.
Finalmente, y a modo de breve conclusión, queremos señalar que se debe sospechar la malignización de un quiste de inclusión epidérmica en aquellos casos que alcanzan gran tamaño, en los de crecimiento rápido, en los que se ulceran, en aquellos que fistulizan con eliminación constante del contenido quístico, en los que no se produce respuesta al tratamiento médico y en los que presentan recurrencias. En esos casos se recomienda la exéresis completa de la lesión y el estudio microscópico exhaustivo de la totalidad de la misma, prestando especial atención a las áreas más gruesas de la pared. Para ello es muy importante que la lesión llegue lo más íntegra y completa posible al Servicio de Anatomía Patológica, pues su fragmentación puede dificultar el estudio anatomopatológico, provocar pérdida de detalles, o incluso condicionar el diagnóstico final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.


![A) Sección completa de piel que muestra la pared del quiste malignizado en el borde profundo, y el trayecto fistuloso en el centro. No se ve contacto del tumor con la epidermis (hematoxilina-eosina [H-E]). B), C) Carcinoma epidermoide creciendo en la pared del quiste en contacto con el borde quirúrgico profundo (H-E 2,5×). A) Sección completa de piel que muestra la pared del quiste malignizado en el borde profundo, y el trayecto fistuloso en el centro. No se ve contacto del tumor con la epidermis (hematoxilina-eosina [H-E]). B), C) Carcinoma epidermoide creciendo en la pared del quiste en contacto con el borde quirúrgico profundo (H-E 2,5×).](https://static.elsevier.es/multimedia/00017310/0000010100000004/v2_201308271740/S0001731010001298/v2_201308271740/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9/t1/zx4Q/XH5Tma1a/6fSs=)