Las malformaciones glomovenosas (MGV), anteriormente conocidas como glomangiomas tienen una tendencia familiar y se caracterizan histológicamente por la presencia de canales vasculares rodeados por una cantidad variable de células glómicas. Existe una forma infrecuente en placas. El tratamiento de estas lesiones aún no está estandarizado.
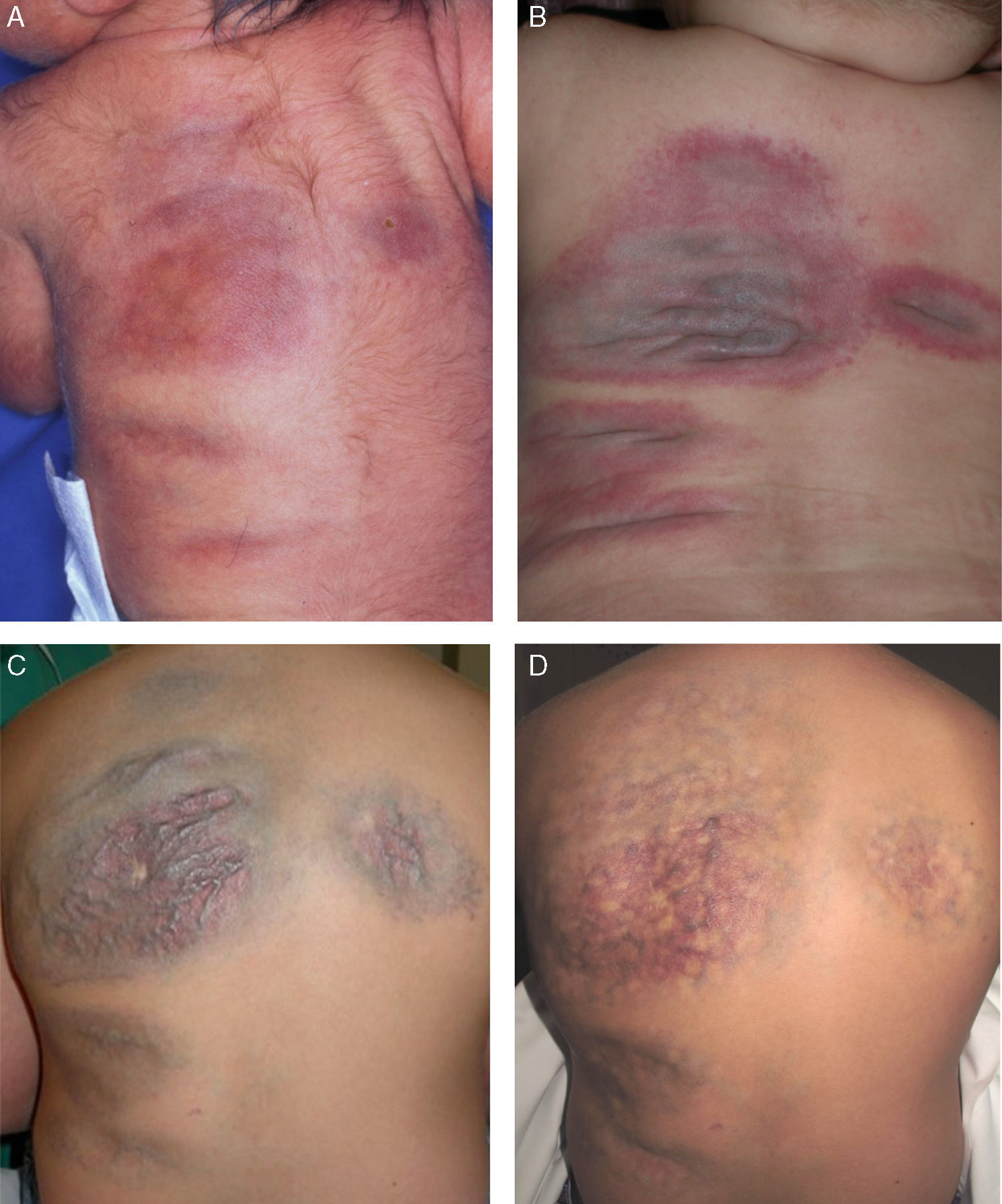
Se trata de un recién nacido varón, producto de un embarazo gemelar, y parto pretérmino a las 34 semanas, con placas eritematosas localizadas en la espalda, presentes desde el nacimiento, sin historia familiar de lesiones similares. En la exploración física se apreciaron unas placas eritemato-violáceas, deprimidas, no pulsátiles en la espalda (fig. 1A). Con los posibles diagnósticos de una malformación capilar, miofibromas múltiples o necrosis grasa subcutánea, se practicó una biopsia de piel. La histopatología mostró un número aumentado de vasos ectásicos en la dermis y fue interpretada como una malformación capilar.
Evolución de las lesiones. A) Recién nacido: placas eritemato-violáceas localizadas en la espalda. B) A los 6 meses de edad: placas con vasos prominentes, con un centro azul-violáceo y margen eritematoso. C) Antes del tratamiento láser (7 años de edad). D) Después de 10 sesiones de tratamiento láser combinado PDL/Nd:YAG (11 años de edad).
A los 6 meses, las placas habían adquirido un patrón anular, con halo eritematoso, centro deprimido azul-violáceo, vasos ectásicos y piel redundante (fig. 1B).
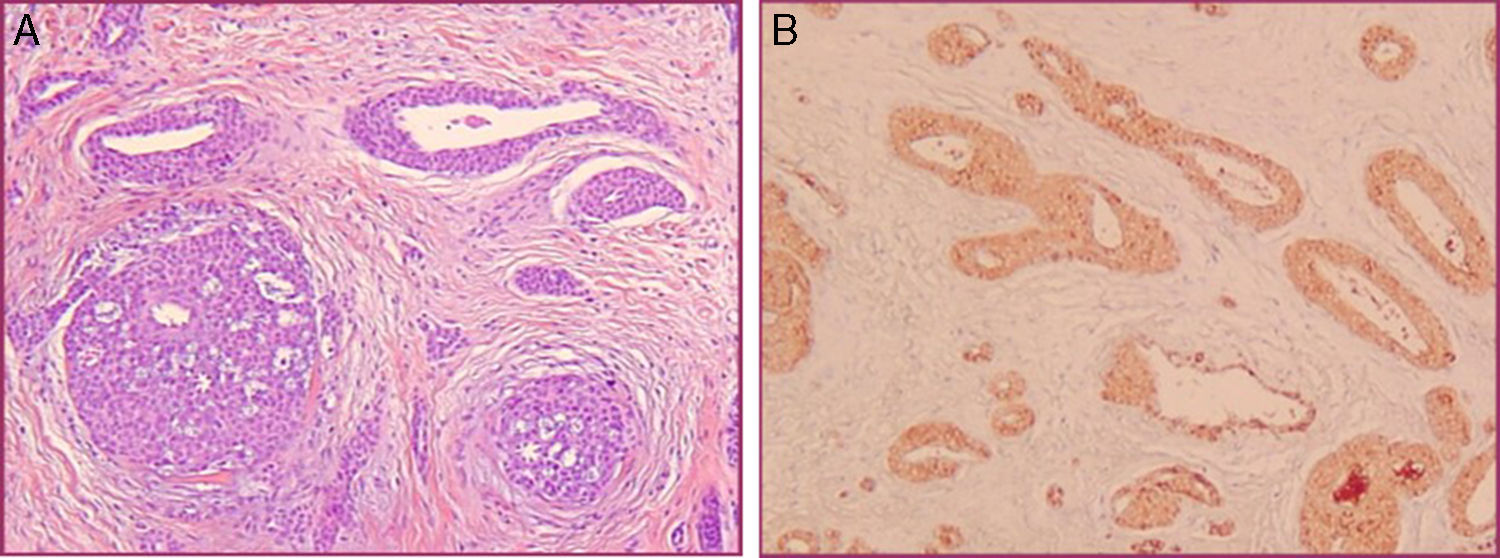
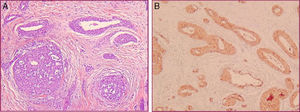
La falta de correlación clínico-patológica, motivó la toma de una nueva biopsia cutánea. En la histología se observó una dermis con estructuras vasculares, rodeadas por varias capas de células redondas monomorfas, de citoplasma eosinófilo (fig. 2A). La inmunohistoquímica mostró positividad de las células glómicas perivasculares para vimentina y α-actina, y fue negativa para desmina y S100 (fig. 2B). Con estos hallazgos se hizo el diagnóstico de una MGV congénita en placas.
Inicialmente se optó por un manejo conservador. Durante los años sucesivos, las placas se fueron extendiendo a la piel adyacente, adquiriendo un aspecto mayormente atrófico con vasos marcadamente dilatados y no se registró la aparición de nuevas lesiones.
A los 7 años, las lesiones continuaban siendo asintomáticas, sin embargo, su aspecto (fig. 1C) afectaba negativamente la autoestima del paciente lo que motivó la evaluación de las opciones terapéuticas. El tamaño de las lesiones limitaba su tratamiento quirúrgico. Se decidió iniciar un manejo con láser combinando PDL (595-nm) y Nd:YAG (1064-nm) (Cynergy modo Multiplex™, Cynosure, Westford, MA, EE.UU.), con un spot de 10mm, una duración del pulso de PDL de 0,5ms y una fluencia de 8,5-9J/cm2, seguido por un pulso de Nd:YAG con una duración de 15ms y una fluencia de 50J/cm2. Simultáneamente se utilizó un sistema de enfriamiento para evitar el daño epidérmico. Las sesiones se realizaron bajo anestesia general, cada 2 o 3 meses. Las recomendaciones postratamiento incluyeron analgésicos orales y medidas de fotoprotección. Hasta la fecha el paciente ha completado 10 sesiones de láser con aclaramiento de las lesiones, reducción en el volumen de la lesión y del calibre de los vasos (fig. 1D). El tratamiento ha sido bien tolerado y no se ha reportado ninguna complicación.
Las MGV representan un 5% de las malformaciones venosas (MV) y se diferencian de las MV esporádicas y de las MV mucocutáneas hereditarias. Tienen una tendencia familiar (88%) con un patrón herencia autosómico dominante y una penetrancia incompleta (90%). Su etiología se ha relacionado con mutaciones en el gen de la glomulina (GLMN)1. Las MGV generalmente son múltiples y tienden a aparecer en edades tempranas. Se pueden presentar como lesiones pápulo-nodulares y/o en placas que pueden ser congénitas2 o adquiridas3.
Las MGV congénitas en placas, se presentan clínicamente como placas azuladas con una superficie en empedrado1, o bien como placas atróficas con telangiectasias2,4–9, como en nuestro paciente, y a menudo tienen una distribución segmentaria5.
La histología se caracteriza por una proliferación, no encapsulada, de canales vasculares ectásicos rodeados por una o varias filas de células glómicas poligonales. La inmunohistoquímica expresa α-actina de músculo liso y vimentina, y es negativa para desmina1–3.
La evolución de las MGV en placas es variable. Se ha descrito un engrosamiento y oscurecimiento progresivo de las lesiones, con tendencia a extenderse hacia áreas adyacentes no afectas2, como se ilustra en nuestro caso.
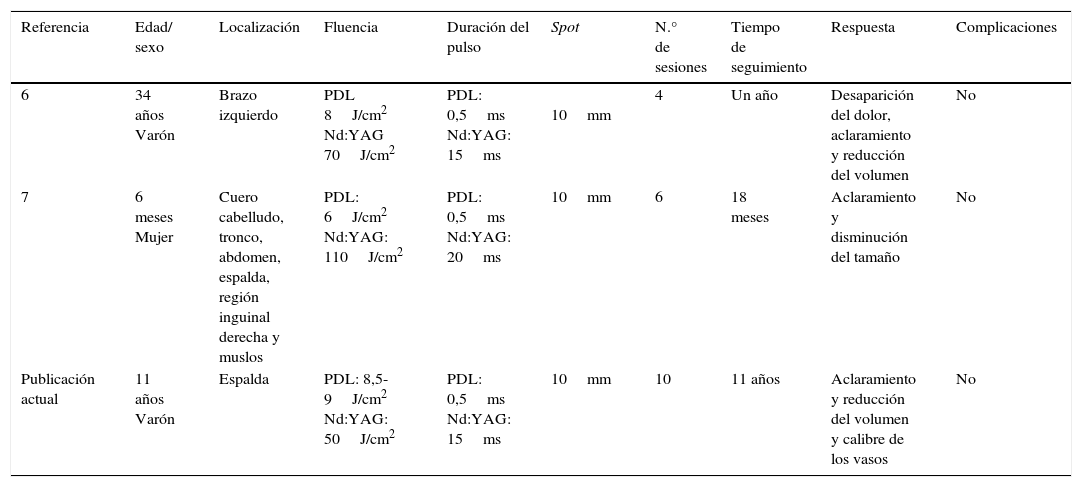
El tratamiento de las MGV tiene como objetivos aliviar el dolor y mejorar aspectos tanto funcionales como cosméticos6,7,9. La cirugía constituye una alternativa para lesiones localizadas y de menor tamaño. En MGV múltiples o extensas se han empleado tratamientos como la escleroterapia y terapias ablativas con resultados variables10. También existen reportes de casos tratados con láser Nd:YAG con buenos resultados9, y se ha descrito la utilidad del láser PDL para el componente más superficial de las MGV6. El láser dual (PDL/Nd:YAG), permite actuar en diferentes profundidades de la piel, empleando fluencias más bajas, minimizando el riesgo de cicatrices y necrosis. Existen 2 publicaciones previas de MGV congénitas en placas, tratadas exitosamente con láser combinado PDL/Nd:YAG10, donde se emplearon fluencias de Nd:YAG más altas que las utilizadas en nuestro paciente, sin registrarse complicaciones (tabla 1).
Pacientes con MGV congénita en placas tratados con láser combinado PDL/Nd:YAG
| Referencia | Edad/ sexo | Localización | Fluencia | Duración del pulso | Spot | N.° de sesiones | Tiempo de seguimiento | Respuesta | Complicaciones |
|---|---|---|---|---|---|---|---|---|---|
| 6 | 34 años Varón | Brazo izquierdo | PDL 8J/cm2 Nd:YAG 70J/cm2 | PDL: 0,5ms Nd:YAG: 15ms | 10mm | 4 | Un año | Desaparición del dolor, aclaramiento y reducción del volumen | No |
| 7 | 6 meses Mujer | Cuero cabelludo, tronco, abdomen, espalda, región inguinal derecha y muslos | PDL: 6J/cm2 Nd:YAG: 110J/cm2 | PDL: 0,5ms Nd:YAG: 20ms | 10mm | 6 | 18 meses | Aclaramiento y disminución del tamaño | No |
| Publicación actual | 11 años Varón | Espalda | PDL: 8,5-9J/cm2 Nd:YAG: 50J/cm2 | PDL: 0,5ms Nd:YAG: 15ms | 10mm | 10 | 11 años | Aclaramiento y reducción del volumen y calibre de los vasos | No |
En conclusión, se ha presentado una MGV congénita en placas, que en sus fases iniciales fue incluida en la serie de Mallory et al.2 Resaltamos su presentación clínica poco común que constituyó un reto diagnóstico y condujo a la confirmación histopatológica. Se destaca la evolución peculiar a lo largo de 11 años y la respuesta favorable al tratamiento láser combinado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.